Ультразвуковое исследование (далее УЗИ) внутренних органов – пожалуй наиболее распространенный скрининговый метод диагностики, применяемый в современной медицине вообще и, в частности, в акушерстве и гинекологии.
Однако, УЗИ проводится людьми и по этой причине ошибки УЗИ неизбежны. Ошибки УЗИ делятся на объективные (особенности самого метода диагностики, ограниченные возможности аппаратуры, особенности биологического процесса, несовершенство медицинских знаний, чрезвычайное разнообразие вариантов проявления патологии) и субъективные (особенности личности врача, недостаточная подготовка, ошибки прочтения УЗИ изображения и т. д.).
При проведении УЗИ в раннем сроке беременности отдельно необходимо выделить неточно установленный срок самой беременнсти, несвоевременно проведенное первое УЗИ.
ОН-ЛАЙН запись на УЗИ — здесь
В акушерстве стоит рассмотреть следующие группы ошибок УЗИ.
Ошибки в определении беременности.
Иногда приходится сталкиваться с фактом, что врачи на УЗИ не заметили беременность. Чаще всего это происходит потому, что женщина приходит на свое первое УЗИ слишком рано. Чтобы это не случилось, нужно следует четко знать, что плод хорошо виден при УЗИ в 5 недель беременности, т. е. через 7 дней задержки. Однако если овуляции произошла несвоевременно зачатия может произойти не в середине цикла, а позже. Определить это фактически невозможно, и у некоторых женщин плод будет видно на УЗИ позднее, не через 7 дней задержки, а через две недели. При этом гинеколог женской консультации по менструации поставит срок 5 недель.
Ошибки при определении срока беременности по УЗИ.
Оптимальным сроком проведения первого УЗИ является срок 10-11 недель. В этом сроке беременность определяется с точностью до дня, и при повторных УЗИ врач легко замечает изменения в развитии плода. По мере увеличением срока беременности нарастает статистическая погрешность в росте и весе ребенка, и это может приводить к ошибке определения срока беременности. Особенно важно не пропустите первое УЗИ при беременности которую женщина хочет сохранить.
Пол ребенка по УЗИ.
Ошибочное определение пола ребенка на УЗИ может произойти из-за поздней попытки определения пола, когда ребенок уже слишком большой, половые органы сложно вывести на экран монитора, между ножками плода оказалась петли пуповины или ручка ребенка. Чаще ошибочно определяют мужской пол плода. Оптимальный срок для определения пола ребенка это УЗИ в сроке 17-20 недель. Хотя так ли принципиально кто родиться — мальчик или девочка?)))
Ошибки при диагностике замершей или внематочной беременности.
Эти ошибки наиболее важны и опасны, могут привести к самым серьезным последствиям. Замершая беременность это беременность, при которой плод погиб и перестал развиваться. Чаще всего такое бывает в первом триместре. У женщины пятинедельная замершая беременность ошибка УЗИ вполне возможна из-за разночтений в определении срока наступления беременности. Срок 2 дня в ту или иную сторону может означать, будет видно на УЗИ бьющееся сердечко плода или нет. По отсутствию сердцебиений в сроке 5 недель врач может установить замершую беременность. Погибший плод необходимо удалить, однако о выскабливании сразу же вопрос никогда не ставится. Беременной следует порекомендовать повторить исследование через 5-7 дней — вдруг проблема в определении срока беременности, а не в смерти ребенка.
Ошибка в диагностике внематочной беременности чаще всего происходят на самых ранних сроках, когда врач УЗИ видит в матке так называемое «ложное плодное яйцо». Такая похожая на обычную беременность УЗИ-картина, обусловленна изменениями эндометрия матки из-за наступившей беременности. Для избегания разрыва маточной трубы женщине следует быть очень внимательной к своему самочувствию. Лучше лишний раз прийти на прием к врачу и на УЗИ, чем рисковать жизнью и здоровьем.
Ошибки УЗИ плода, не диагностированная патология.
Ошибки при УЗИ плода, пропуск врожденных пороков развития, гибель плода, варианты неправильного предлежания, варианты предлежания плаценты, другие патологии беременности приводят к осложнениям во время родов, рождению больного ребенка. Чаще всего причина кроется в качестве оборудования или в неопытности врача.
Во избежание ошибок при УЗИ в акушерстве принято делать повторные исследования, чтобы удостовериться в правильном течении физиологической беременности или определить динамику при развитии патологических процессов. Безопасность УЗИ при беременности для матери и плода делает УЗИ очень важным диагностическим этапом. Ежедневно и ежегодно это исследование сохраняет жизнь и здоровье сотен тысяч детей и их мам.
Для минимизации ошибок в нашем медицинском центре мы БЕСПЛАТНО делаем и прикладываем к протоколу исследования необходимое, с медицинской точки зрения, количество снимков.
ОН-ЛАЙН запись на УЗИ — здесь http://178.124.222.120/engine/order.php
Внематочная беременность: причины появления, симптомы, диагностика и способы лечения.
Определение
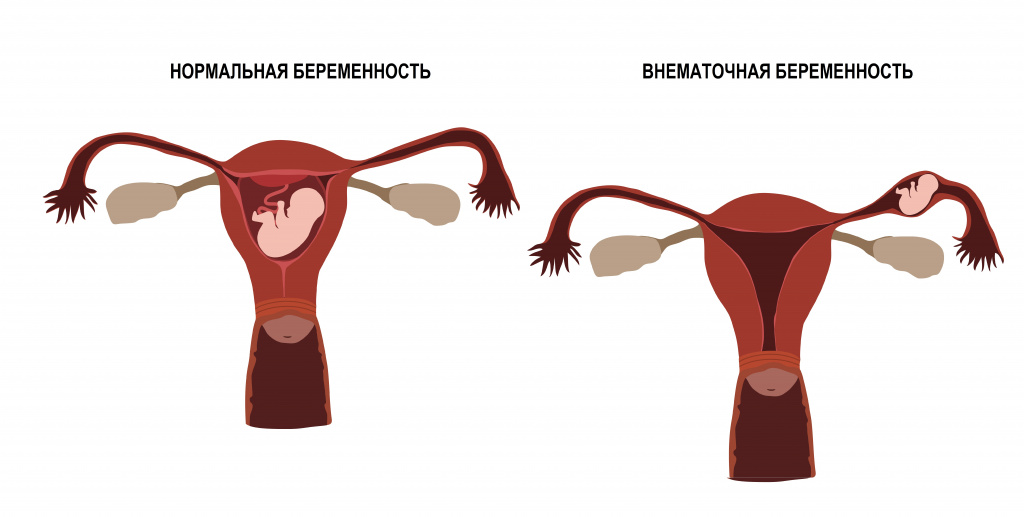
Внематочной (эктопической) называют беременность, при которой имплантация плодного яйца происходит вне полости матки. Согласно мнению врачей-репродуктологов, внематочная беременность является основной причиной внутрибрюшного кровотечения, занимает лидирующие позиции среди срочных гинекологических операций и нередко приводит к бесплодию.
 Причины появления внематочной беременности
Причины появления внематочной беременности
В норме в середине менструального цикла (приблизительно на 14-й день 28-дневного цикла) под влиянием женских половых гормонов созревает яйцеклетка. В результате разрыва зрелого фолликула яйцеклетка выходит из яичника и попадает в маточную трубу. За счет сокращения ресничек и мышечного слоя трубы яйцеклетка продвигается от яичника к своей конечной цели – к матке. Оплодотворение яйцеклетки происходит в ампулярном отделе трубы. В среднем транспорт яйцеклетки по трубе занимает около 3 дней.
При внематочной беременности нарушается нормальное продвижение оплодотворенной яйцеклетки, в результате чего имплантация плодного яйца происходит вне полости матки.
Специалисты описывают основные факторы, приводящие к развитию внематочной беременности:
- замедление транспорта плодного яйца из-за приема гестагенных оральных контрацептивов или дисбаланса женских половых гормонов;
- нарушения проходимости маточной трубы в результате эндометриоза, аднексита, реконструктивных операций на маточных трубах и др.;
- замедление проходимости по маточной трубе при инфантильности (гипоплазии) матки.
Кроме того, существуют и другие факторы, предрасполагающие к возникновению патологической беременности:
- эктопические беременности в анамнезе;
- воспалительные заболевания органов малого таза;
- внутриматочные вмешательства;
- возраст старше 35 лет;
- пороки развития половых органов;
- наличие рубца на матке после кесарева сечения;
- экстракорпоральное оплодотворение;
- опухолевые процессы в теле матки и придатках.
Трубная беременность, когда плодное яйцо имплантируется в фаллопиевой трубе, – наиболее распространенная форма патологической беременности, которая наблюдается в подавляющем большинстве случаев (до 98%). Под влиянием гормонов в 25% случаев внематочной беременности увеличение матки все же происходит, но ее размеры остаются меньше предполагаемого срока беременности. В результате роста эмбриона в фаллопиевой трубе повышается давление, а поскольку фаллопиева труба не предназначена для вынашивания плода, процесс заканчивается самопроизвольным прерыванием беременности.
Яичниковая беременность встречается крайне редко и ее этиология до сих пор вызывает споры среди специалистов. Плодное яйцо обычно сохраняется до 6-8-й недели, после чего происходит разрыв яичника и гибель эмбриона.
Редкой и очень тяжелой формой внематочной беременности является шеечная беременность, когда плодное яйцо прикрепляется в шейке матки.
Эту патологию связывают с неполноценностью слизистой оболочки матки или со сниженной способностью плодного яйца к имплантации.
Самая редкая форма эктопической беременности – брюшная, встречающаяся примерно в 0,9– 1,4% случаев. Имплантация плодного яйца происходит чаще всего в сальник, печень, селезенку, петли толстого кишечника, крупные сосуды, стенки таза и широкую связку матки. Различают первичную и вторичную брюшную беременность. При первичной — отсутствует захват яйцеклетки из фолликула после овуляции, и оно попадает в брюшную полость. При вторичной беременности имплантация плодного яйца в брюшной полости происходит после трубного аборта.
 Классификация заболевания
Классификация заболевания
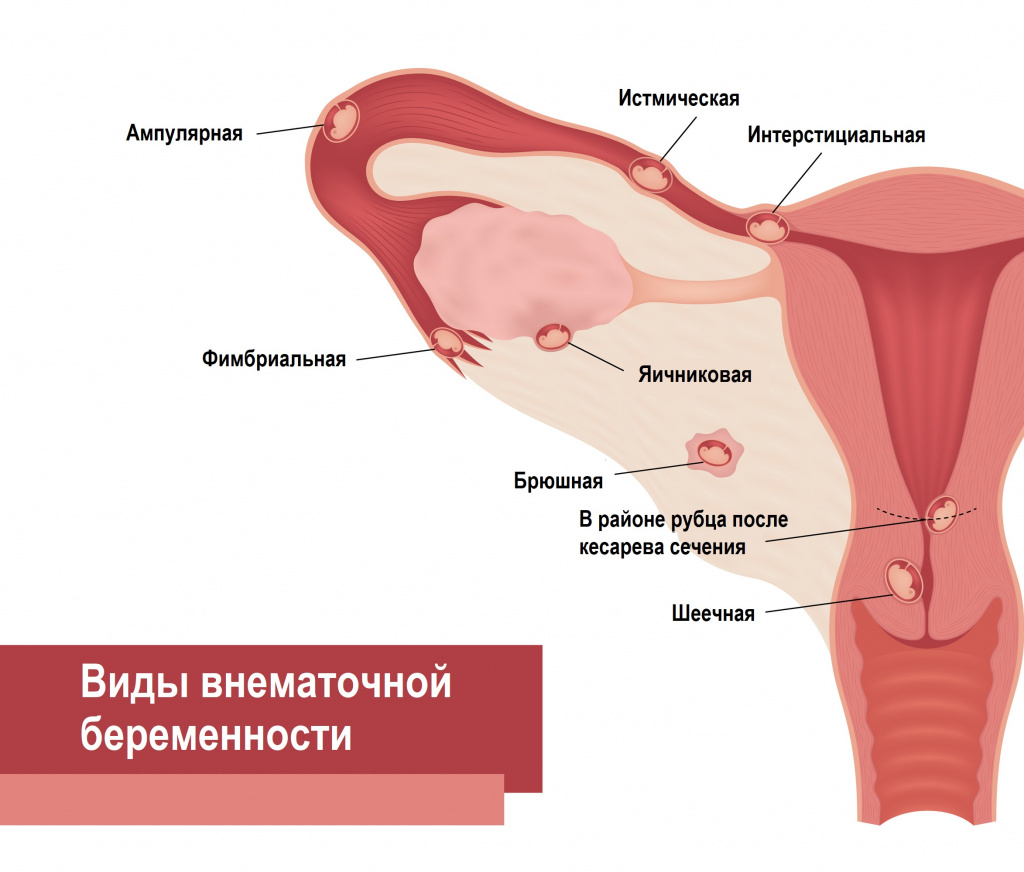
По локализации плодного яйца:
- Трубная (ампулярная, истмическая, интерстициальная, фимбриальная):
- прервавшаяся по типу трубного аборта;
- прервавшаяся по типу разрыва трубы.
- Яичниковая:
- интрафолликулярная (оплодотворение и имплантация происходят в фолликуле);
- эпиофоральная (оплодотворение и имплантация происходят на поверхности яичника).
- Брюшная (плодное яйцо имплантируется в брюшной полости).
- Другие формы: шеечная, комбинированная, в роге матки, внутрисвязочная, в брыжейке матки.
- Неуточненная.
По течению внематочная беременность может быть:
- прогрессирующей;
- нарушенной;
- замершей (плод прекращает развиваться и гибнет на сроке до 28 недель).
По наличию осложнений:
- осложненная;
- неосложненная.
Трубная беременность в редких случаях может быть многоплодной и двусторонней. Иногда маточная беременность может сочетаться с внематочной.
Симптомы внематочной беременности
Клинические проявления внематочной беременности зависят от срока беременности и локализации плодного яйца. В самом начале беременности симптоматика может полностью отсутствовать.
По мере развития патологической беременности в 95% случаев женщины жалуются на боль в животе.
Вначале возникает незначительная боль в подвздошной области живота. По мере увеличения срока беременности боль может нарастать, становиться непрерывной и распространяться на весь низ живота. У женщин наблюдаются головокружения, обмороки, тошнота, симптомы раздражения брюшины. В 90% случаев — задержка менструации от нескольких суток до нескольких недель. В 50-80% случаев присутствуют кровянистые выделения из половых путей — от скудных до менструальноподобных.
При трубной беременности, если происходит повреждение внутренней капсулы, плодное яйцо изгоняется в брюшную полость с излитием небольшого количества крови. Эмбрион может остаться жизнеспособным — тогда развивается вторичная брюшная беременность. Если повреждается наружная капсула, происходит перфорация трубы с массивным кровотечением. Внематочная беременность является основной причиной внутреннего кровотечения у женщин детородного возраста.
Клиническая картина разрыва маточной трубы обычно не представляет сложностей для диагностики. Сложнее установить причину боли в животе при прерывании беременности по типу трубного аборта, когда не происходит разрыва маточной трубы и все симптомы стерты.
При брюшной беременности может наблюдаться боль в животе, болезненные движения плода, кровянистые выделения из половых путей. Казуистикой является донашивание брюшной беременности до срока родов. Обычно при этом наблюдаются аномалии развития плода.
При беременности, развившейся в добавочном роге матки (при аномалии развития матки) диагностика затруднена в связи с тем, что условия для развития плодного яйца здесь лучше, чем в трубе. Беременность прерывается обычно на сроках 4-5 месяцев, сопровождаясь обильным кровотечением.
Для шеечной беременности характерны длительные кровянистые выделения. Нередко после самопроизвольного изгнания плодного яйца из шейки матки женщина не обращается к врачу.
При этом в матке могут остаться частички внешней оболочки плодного яйца и трансформированная при беременности слизистая оболочка матки (децидуальная оболочка), поэтому существует значительный риск воспалительного процесса.
Диагностика внематочной беременности
Диагноз «внематочная беременность» устанавливается на основании жалоб пациентки, данных опроса и осмотра, дополнительных лабораторных и инструментальных исследований.
При подозрении на внематочную беременность показано:
- исследования мочи на хорионический гонадотропин и/или количественное исследование крови на хорионический гонадотропин;
При подозрении на редкие формы внематочной беременности (беременность в области рубца на матке, шеечная, яичниковая и брюшная беременности) может быть рекомендовано МРТ органов малого таза.
МРТ органов малого таза
Исследование, позволяющее получить данные о состоянии органов малого таза, выявить патологические изменения и опухоли.
К каким врачам обращаться
При подозрении на внематочную беременность следует обратиться к
врачу-гинекологу
.
Разрешение внематочной беременности требует вызова бригады скорой помощи для госпитализации в гинекологическое отделение.
При наличии геморрагического шока пациентка должна быть госпитализирована в ближайшее хирургическое отделение.
Лечение внематочной беременности
Выбор метода лечения зависит от сроков беременности, гемодинамической стабильности, состояния рубца и стенки матки, возраста пациентки.
В подавляющем большинстве случаев требуется хирургическое вмешательство:
- радикальное (с удалением плодного яйца вместе с плодовместилищем);
- органосохраняющее (удаление плодного яйца с оставлением плодовместилища).
У женщин в стабильном состоянии, при отсутствии кровотечения и других осложнений внематочной беременности может быть применена консервативная терапия цитотоксическим препаратом с целью прерывания беременности. Терапия осуществляется только в условиях стационара.
Осложнения
К осложнениям внематочной беременности относятся:
- длительные или массивные кровотечения,
- геморрагический шок,
- инфекция половых путей и тазовых органов,
- эмболии (перенос током крови инородных частиц и закупорка ими просвета сосуда),
- нарушение обмена веществ,
- почечная недостаточность,
- повреждения тазовых органов и тканей,
- бесплодие.
Профилактика внематочной беременности
Снижению вероятности развития внематочной беременности способствует выполнение некоторых правил:
- регулярное УЗИ органов малого таза с целью наиболее раннего выявления любого патологического процесса;
- своевременное лечение инфекций половых органов;
- коррекция гормональных расстройств;
- отказ от использования прогестиновых контрацептивов;
- исключение многократных абортов;
- отказ от половой жизни во время месячных.
При планировании беременности следует предварительно пройти обследование у врача-гинеколога с целью исключения инфекций, а при их обнаружении — проведения лечения.
При наличии показаний к прерыванию беременности важно делать это только на ранних сроках и только в специализированных медицинских учреждениях. После внематочной беременности следует пройти курс восстановления и отложить новую беременность на тот срок, который порекомендует врач.
Необходимо корректировать расстройства
эндокринной
системы, которые могут оказывать непосредственное влияние на течение беременности.
Источники:
- Клинические рекомендации «Внематочная (эктопическая) беременность». Разраб.: Российское общество акушеров-гинекологов, Ассоциация акушерских анестезиологов-реаниматологов. – 2021.
- Гинекология. Национальное руководство. Краткое издание / под ред. Г.М. Савельевой, Г.Т. Сухих, И.Б. Манухина. — М.: ГЭОТАР Медиа, 2013. — 704 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Что такое внематочная беременность
Внематочная, или эктопическая, беременность — патология, при которой плодное яйцо (зигота) прикрепляется к тканям вне полости матки: в фаллопиевой (маточной) трубе, яичнике, цервикальном канале.
В некоторых случаях плодное яйцо может прикрепиться к органам брюшной полости и таза — печени, селезёнке, широкой связке матки, брюшине.
Внематочная беременность встречается довольно редко (до 2% от всех беременностей), однако очень опасна, поскольку часто вызывает внутрибрюшное кровотечение, которое может привести к смерти пациентки.
Механизм развития внематочной беременности
Приблизительно к середине каждого менструального цикла в одном из яичников созревает женская половая клетка — яйцеклетка. Она выходит из яичника и сразу захватывается яичниковым концом фаллопиевой, или маточной, трубы — воронкой с «бахромой». Внутренняя оболочка маточной трубы начинает перемещать яйцеклетку в сторону полости матки с помощью особых ворсинок. Они постоянно движутся и осторожно «перекатывают» яйцеклетку вперёд. Период выхода яйцеклетки из яичника в маточную трубу называется овуляцией — это самое благоприятное время для оплодотворения.
При эякуляции во влагалище женщины попадает более 40 миллионов сперматозоидов, и они начинают проходить целую полосу препятствий. Сначала добираются до шейки матки, затем — преодолевают цервикальный канал и попадают в полость матки. К этому моменту их остаётся чуть ли не четверть от изначального количества. Выжившие сперматозоиды продолжают двигаться навстречу яйцеклетке: преодолевают полость матки и входят в маточные трубы.
Мужские половые клетки встречаются с женской в ампулярном отделе фаллопиевой трубы — примерно в середине пути от яичника до матки. Если слияние мужской и женской половых клеток проходит успешно, то получается плодное яйцо, или зигота. Оно продолжает движение по фаллопиевой трубе, спускается в полость матки и прикрепляется к слизистой оболочке — эндометрию. Этот процесс называется имплантацией.
Однако по ряду причин на этапе имплантации зиготы может произойти сбой, при котором плодное яйцо прикрепляется не к эндометрию, а в совершенно другом, «неположенном» месте — тогда начинает развиваться внематочная беременность.
Что происходит с плодом при внематочной беременности
Нормальные условия для развития эмбриона может создать только полость матки. Плодное яйцо, закрепившееся за её пределами, чаще всего не может нормально развиваться, и его признают нежизнеспособным.
Кроме того, дальнейший рост плодного яйца часто приводит к разрыву ткани или органа, в который он имплантировался, а это ставит под угрозу жизнь матери. Поэтому эмбрион удаляют, прерывая патологическую беременность.
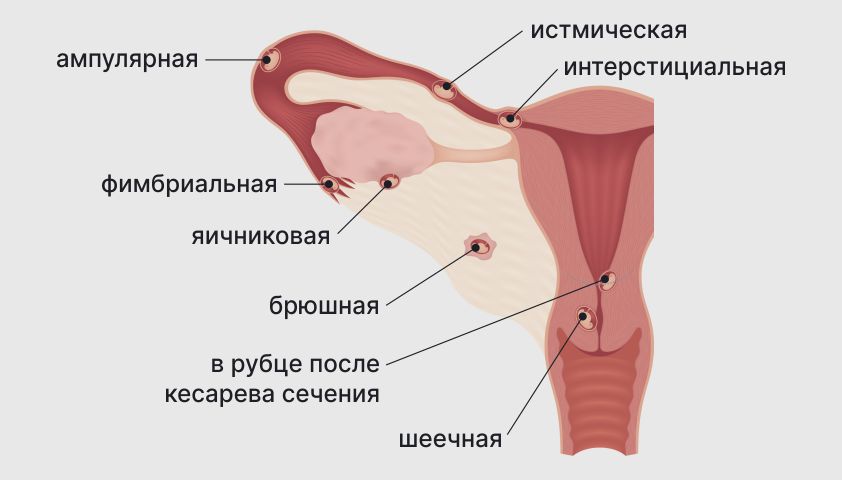
Виды внематочной беременности и их распространённость
Внематочную беременность различают по месту имплантации (прикрепления) эмбриона, течению и последующему развитию осложнений.
По месту имплантации беременность делится на трубную, яичниковую, шеечную, брюшную гетеротопическую. Также выделяют беременность в рубце после кесарева сечения и беременность в роге матки — очень редкие виды патологии.
Трубная беременность развивается, если плодное яйцо прикрепилось к слизистой оболочке маточной трубы. На трубную форму приходится 98–99% случаев внематочной беременности.
В зависимости от места имплантации трубная беременность делится на фимбриальную — если плод закрепился ближе к яичнику, ампулярную, истмическую и интерстициальную — когда место приживления граничит с маточной трубой и полостью матки.
Самостоятельное прерывание трубной беременности может произойти двумя путями:
- Трубный аборт. Плодное яйцо отторгается и вместе с кровью выбрасывается в брюшную полость через яичниковый конец трубы. В области матки или кишечно-маточном углублении скопившаяся кровь образует гематому.
- Разрыв маточной трубы. Из-за роста плода маточная труба лопается и происходит кровоизлияние в брюшную полость.
Яичниковая беременность встречается значительно реже, чем трубная — на неё приходится 0,1–0,7% случаев. Без лечения и прерывания беременности патология приведёт к разрыву яичника и внутреннему кровотечению.
Шеечная беременность диагностируется, если зигота закрепилась в цервикальном канале, соединяющем полость матки и влагалище. Крайне редкая форма, составляет до 0,4% от всех случаев и считается тяжёлой патологией.
Брюшная беременность — самая редкая, составляет около 0,3% от всех форм, обнаруживается в брюшной полости. При развитии может привести к разрыву «принявшего» плод органа или ткани.
Другие редкие виды заболевания — гетеротипическая беременность, а также беременность в роге матки и в рубце после кесарева сечения.
О гетеротипической беременности говорят, когда одно плодное яйцо имплантировалось в полость матки, а другое — за её пределами. Диагностируется очень редко — на такую форму приходится 1 из 30 000 внематочных беременностей.
Риск роговой беременности возникает, если у женщины есть врождённая патология развития репродуктивной системы — двурогая матка. Полость матки при таком нарушении буквально «расщепляется» на две части, которые не всегда одинаково пригодны для вынашивания. Если плодное яйцо имплантируется в нефункциональную часть, со временем она разорвётся и произойдёт внутреннее кровоизлияние.
Беременность в рубце после кесарева сечения — очень редкая патология, и статистики по ней нет. Надрез при рождении ребёнка методом кесарева сечения делают по нижнему краю полости матки, куда в норме плодное яйцо не должно имплантироваться, но иногда это всё-таки происходит. Дальнейший рост плода в рубцовой ткани может привести к разрыву матки и массивному кровотечению, потому беременность прерывают.
Несмотря на то что анатомически зигота закрепляется в полости матки, такую беременность относят к внематочной форме, так как имплантация происходит в рубцовую ткань, а не в эндометрий.
Виды внематочной беременности
По течению внематочную беременность делят на прогрессирующую и нарушенную (разрыв маточной трубы, трубный аборт), по наличию осложнений — на осложнённую и неосложнённую.
Причины внематочной беременности
Наиболее часто трубная беременность развивается, если по каким-либо причинам оплодотворённая яйцеклетка не может попасть в полость матки — это нарушение со стороны репродуктивной системы.
Например, если реснитчатый эпителий не двигает яйцеклетку в сторону полости матки или в маточной трубе есть непроходимость из-за воспаления, опухоли. Также маточная труба может быть повреждена после других операций — в таком случае яйцеклетка тоже может «застрять».
Другой вариант развития патологии — эндометрий непригоден для закрепления или снижена имплантационная способность плодного яйца, то есть оно не может закрепиться в полости матки. Так возникает, например, шеечная беременность.
Внутрибрюшная беременность развивается по двум причинам:
- оплодотворённая яйцеклетка начинает двигаться обратно, в сторону яичникового конца маточной трубы, попадает в брюшную полость и имплантируется;
- плодное яйцо имплантируется в маточную трубу, но она отторгает его (трубный аборт) в брюшную полость, и яйцо закрепляется там.
Причины яичниковой беременности до сих пор точно не установлены. Существует целый ряд теорий, но принципа у них два. Первый — плодное яйцо попадает в область яичника и прикрепляется к нему, например, вследствие трубного аборта. Второй — яйцеклетка не покидает фолликул, в котором созревала, и сперматозоиды оплодотворяют её прямо внутри яичника, что приводит к ошибочной имплантации.
Роговая беременность может начаться, если у женщины есть врождённая патология и её матка разделена на две части: одна из них функционирует нормально, другая нет.
Причины развития беременности в рубце матки недостаточно изучены — это очень редкая патология. В норме плодное яйцо закрепляется выше области, в которой располагается рубец после кесарева сечения.
Факторы риска внематочной беременности
Врачи выделяют целый ряд факторов, которые могут увеличить риск внематочной беременности. К ним относятся перенесённые заболевания и операции, возраст и вредные привычки женщины.
Факторы, повышающие риск внематочной беременности:
- операции на маточных трубах;
- перенесённые внематочные беременности;
- внутриматочная контрацепция (маточная спираль) и комбинированные оральные контрацептивы;
- воспалительные заболевания органов малого таза, опухоли;
- бесплодие в анамнезе;
- эндометриоз — разрастание слизистой оболочки за пределами полости матки;
- возраст женщины старше 35 лет;
- внутриматочные вмешательства;
- пороки развития органов репродуктивной системы;
- рубец на матке после кесарева сечения;
- курение.
Симптомы внематочной беременности
Внематочная беременность не всегда проявляется специфическими симптомами — примерно у 10% женщин она может протекать скрыто. Другие, менее очевидные, признаки могут быть восприняты женщиной как нормальное течение беременности: менструация задерживается, грудь становится чувствительной, может появиться слабость. Иногда наблюдается тошнота и рвота — частые симптомы токсикоза.
Внематочная форма беременности начинается так же, как обычная.
Как правило, тревогу вызывают несвойственные здоровой беременности проявления: мажущие кровянистые выделения из влагалища, непохожие на менструацию, и сильная боль внизу живота и в пояснице.
В среднем внематочная беременность проявляется на сроке в 7–8 недель с момента последней менструации (акушерские недели).
Симптомы внематочной беременности:
- задержка менструации;
- боль внизу живота, в области таза, иногда — в области прямой кишки;
- кровянистые выделения из влагалища, непохожие на менструальные (алые или коричневые, часто — мажущие).
Если произошло прерывание внематочной беременности и разрыв какого-либо органа или маточной трубы, часто развивается внутреннее кровотечение.
Симптомы внутрибрюшного кровотечения при внематочной беременности:
- резкая боль в животе;
- обильные кровяные выделения из влагалища (часто);
- головокружение;
- тошнота;
- потеря сознания;
- учащённый пульс;
- снижение артериального давления;
- бледность кожи.
Осложнения внематочной беременности
Риск и тяжесть осложнений внематочной беременности зависят от двух факторов: места имплантации плода и времени, которое прошло с появления первых симптомов до обращения за медицинской помощью.
Самое частое осложнение внематочной беременности — разрыв органа или ткани, в которую имплантировалось плодное яйцо. В таком случае развивается внутреннее кровотечение, которое может привести к последующей дисфункции органа, а в худшем случае — к смерти пациентки.
Обычно разрыв внутренних органов при внематочной беременности происходит, если женщина не обратилась к врачу сразу после задержки менструации и появления настораживающих симптомов или если патология протекала в скрытой форме.
Если произошёл разрыв органов репродуктивной системы (маточной трубы или яичника), их чаще всего удаляют. В будущем это создаёт дополнительные трудности с зачатием. Кроме того, перенесённая внематочная беременность значительно повышает шансы на рецидив патологии в будущем.
Внематочная беременность в анамнезе увеличивает риск повторного развития патологии в будущем.
Диагностика
Внематочная беременность относится к неотложным, а порой — к жизнеугрожающим состояниям. В большинстве случаев времени на длительное обследование пациентки у врача нет: чтобы своевременно начать лечение и свести к минимуму любые последствия патологии, диагноз необходимо поставить быстро и точно.
Осмотр
Сначала специалист проведёт короткий опрос — сбор анамнеза. Уточнит, когда у пациентки была последняя менструация, ведёт ли она половую жизнь, какие контрацептивы использует и планирует ли беременность (или есть вероятность, что уже беременна). Также спросит о перенесённых гинекологических процедурах и симптомах, которые могли появиться с начала последнего менструального цикла: например, необычные боли в животе, выделения из влагалища, болезненность молочных желёз, головокружения.
Затем врач приступит к пальпации живота. Если боль концентрируется в правой подвздошной области, врач проведёт несколько манипуляций — например, спросит о боли при толчкообразном движении руки по поверхности живота или попросит поднять правую ногу, лёжа на левом боку. Такие приёмы позволяют выявить аппендицит — часто симптомы внематочной беременности на него похожи.
Пальпация живота
При прогрессирующей внематочной беременности живот должен быть мягким и безболезненным. Однако, если она нарушилась (например, при разрыве маточной трубы), боль будет острой и сконцентрируется либо в подвздошных областях, либо внизу живота.
После пальпации врач может провести бимануальное влагалищное исследование для подтверждения диагноза. Пальцы одной руки специалист вводит во влагалище, а второй рукой ощупывает нижнюю часть живота.
При внематочной беременности бимануальное исследование выявляет боли внизу живота, увеличенную в размерах матку, в области придатков (маточной трубы и яичников) может нащупываться округлое образование. Внутрибрюшное кровотечение врач также заметит при исследовании.
Инструментальные исследования
После пальпации врач проведёт осмотр шейки матки и влагалища с помощью расширителя и зеркал — они позволят визуально оценить состояние половых путей и заметить шеечную беременность, если она есть.
При внематочной беременности во влагалище часто обнаруживаются кровянистые выделения. При шеечной беременности шейка матки меняет своё положение: становится асимметричной и приобретает бочкообразную форму.
Также пациентке проводят трансвагинальное ультразвуковое исследование органов малого таза. УЗИ позволяет подтвердить диагноз, а также понять, где именно имплантировалось плодное яйцо.
Для трансвагинального УЗИ используют внутриполостной датчик, который вводится во влагалище
При внематочном течении беременности, если она не гетеротипическая, в полости матки плода нет. Придатки увеличены, при нарушенной внематочной беременности за телом матки скапливается жидкость. Если плод закрепился в маточной трубе, УЗИ покажет объёмное образование в этой области и позволит определить его точное местоположение.
Магнитно-резонансная томография (МРТ) органов брюшной полости назначается при подозрении на редкие формы внематочной беременности — брюшную, шеечную или в области рубца после кесарева сечения. Однако такое исследование требует времени и проводится только если состояние пациентки стабильно.
Лабораторные исследования
Пациенткам в стабильном состоянии (без внутреннего кровотечения) для лабораторного подтверждения беременности и уточнения диагноза врач может назначить исследование уровня бета-ХГЧ — хорионического гонадотропина человека. Это гормон, который вырабатывается оболочкой плодного яйца. Именно по нему аптечные тесты показывают беременность.
Лечение внематочной беременности
Внематочную беременность лечат двумя основными способами: хирургическим и консервативным. Последний метод применяется нечасто. В подавляющем большинстве случаев необходима именно операция: только так можно безопасно удалить плодное яйцо и избавить пациентку от рисков для жизни и здоровья.
Хирургическое лечение
Операция — основной метод лечения внематочной беременности любой формы и локализации плодного яйца. Однако операции бывают разными: лапаротомическими (полостными) и лапароскопическими (малоинвазивными).
При лапаротомическом доступе хирург делает надрез на животе, а после завершения операции накладывает швы. Процедура переносится пациенткой тяжелее, но позволяет врачу получить свободный доступ ко всему комплексу органов репродуктивной системы и малого таза.
Лапароскопия — малоинвазивный метод. Доступ к матке, придаткам и другим органам обеспечивают три небольших надреза. В один из них вставляют специальную телескопическую трубку — лапароскоп. Он оснащён камерой и выводит изображение на монитор. Остальные инструменты для операции вводятся в брюшную полость через другие надрезы.
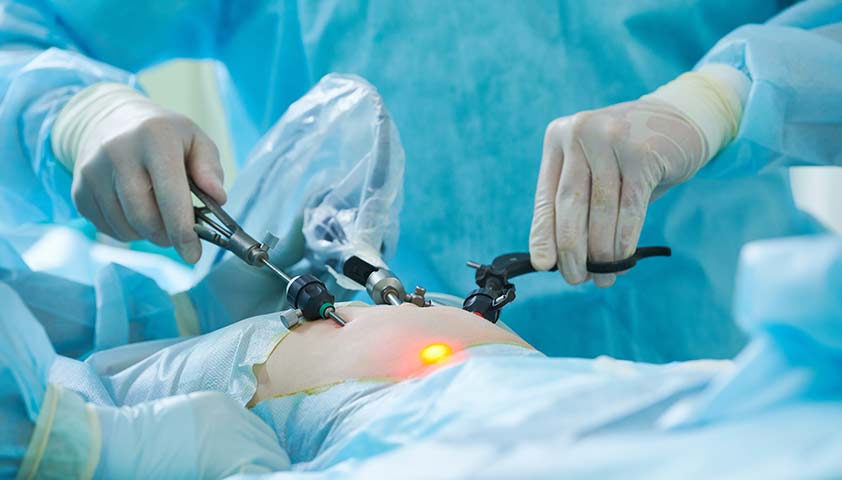
Лапароскопия — наименее травматичный метод хирургической операции на внутренних органах
Лапароскопия не оставляет больших швов, не портит состояние кожи живота, а также позволяет пациентке быстро восстановиться после операции и раньше выписаться из стационара. Однако лапароскопию не рекомендуется применять при внутрибрюшном кровотечении и геморрагическом шоке — состоянии, которое возникает из-за потери крови.
Если же пациентка стабильна, лапароскопия — предпочтительный способ оперативного вмешательства.
Основная цель операции — удалить плодное яйцо и устранить последствия его имплантации. Если ситуация не очень сложная и у пациентки есть репродуктивные планы, то матку, а также маточные трубы и яичники стараются сохранить — проводят органосохраняющую операцию.
При трубной беременности (она встречается чаще всего) операцию по извлечению плодного яйца — сальпинготомию — проводят, если стенки капсулы с плодом целы, нет внутреннего кровотечения и геморрагического шока, а также есть желание сохранить репродуктивную функцию.
В период реабилитации после операции на маточной трубе пациентке важно наблюдаться у врача, проходить исследования на уровень бета-ХГЧ в крови и регулярно делать УЗИ органов малого таза. Кроме того, после эпизода внематочной беременности риск повторного развития патологии сильно возрастает — это дополнительный повод следить за здоровьем репродуктивной системы.
Однако в некоторых ситуациях без удаления части репродуктивной системы (например, одной из маточных труб — сальпингэктомии), обойтись не удаётся. В таком случае операцию называют органоуносящей. Как правило, она сильно влияет на возможности женщины зачать ребёнка в будущем, но позволяет сохранить пациентке жизнь и здоровье.
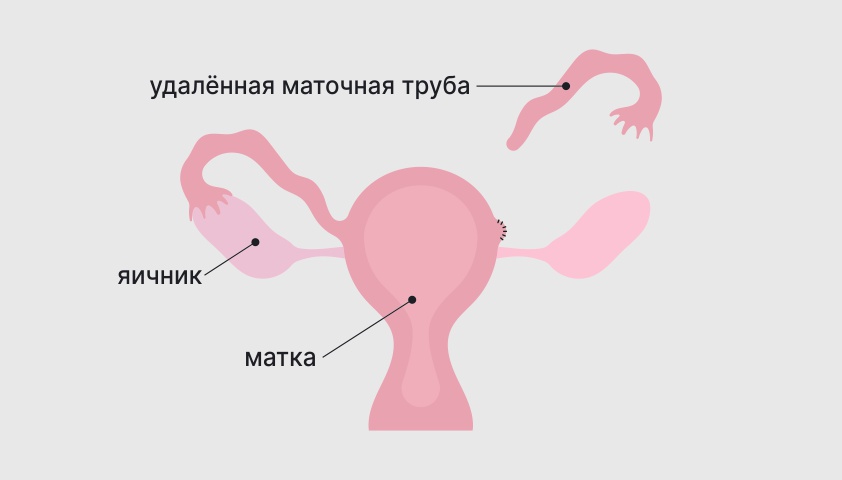
Сальпингэктомия — удаление маточной трубы
Основные показания к удалению маточной трубы:
- нарушенная трубная беременность;
- повторная трубная беременность — если на маточной трубе ранее проводились операции;
- прогрессирующая трубная беременность при высоком уровне бета-ХГЧ (3 000–5 000 МЕ/л).
В других случаях внематочной беременности (например, при брюшной) решение об операции и методе удаления плодного яйца врач будет принимать исходя из клинической картины: срока беременности, наличия кровотечения и так далее. Часто для извлечения плода из брюшной полости требуется участие других специалистов — например, если имплантация произошла в кишечник или печень. В самых тяжёлых случаях (шеечная беременность, беременность в рубце матки) может потребоваться полное (гистерэктомия) удаление матки.
Медикаментозное лечение
Медикаментозное, или консервативное, лечение применяется очень редко. Метод подходит женщинам без внутреннего кровотечения, которые планируют беременность в будущем.
Однако у медикаментозного метода есть ряд противопоказаний. Прежде всего у пациентки должен быть низкий сывороточный показатель бета-ХГЧ, а у эмбриона — отсутствующее сердцебиение по результатам УЗИ. Также врач должен быть уверен в отсутствии маточной беременности.
Однако в России подобные схемы лечения не предусмотрены и назначаются только по решению врачебной комиссии гинекологических стационаров под строгим динамическим наблюдением.
Профилактика
Специфической профилактики внематочной беременности нет. Однако всем женщинам репродуктивного возраста следует регулярно — хотя бы раз в год — проходить осмотр у гинеколога, делать УЗИ органов малого таза и сдавать профилактические анализы, а также своевременно лечить заболевания мочеполовой системы.
![]()
28.217. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

16.1.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

![]()
27.39. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 3 дня

Также полную проверку репродуктивной системы полезно пройти при планировании беременности. Такая подготовка называется прегравидарной. Она включает осмотр у гинеколога, а также ряд лабораторных исследований.
![]()
28.117. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

![]()
27.80. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

![]()
27.81. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

При подозрении на беременность (задержка менструации более чем на неделю, чувствительность молочных желёз) следует сделать тест на беременность или сдать лабораторный анализ на бета-ХГЧ. Если тест будет положительным или показатели ХГЧ в результате исследования будут превышать референсные значения, следует обратиться к врачу. Он проведёт обследование и в случае, если беременность внематочная, заметит это ещё до развития осложнений.
2.36. Вен. кровь (+230 ₽) 1 день
Вен. кровь (+230 ₽) 1 день
2.36. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Если ранее у пациентки уже была внематочная беременность, рекомендуется проконсультироваться с гинекологом перед попытками зачатия, пройти полное обследование и гистеросальпингографию. Это метод диагностики, который определяет проходимость маточных труб. В некоторых случаях он позволяет обнаружить риск повторного развития патологии.
Женщинам с резус-отрицательной группой крови при планировании последующих беременностей после внематочной рекомендуется введение иммуноглобулина человека — препарата, который поможет предотвратить резус-конфликт между отрицательной матерью и положительным плодом в будущем.
Прогноз
Репродуктивное здоровье женщины, перенёсшей внематочную беременность, зависит от типа патологии и времени, которое прошло от появления первых симптомов до обращения за медицинской помощью к гинекологу.
В большинстве случаев женщины, у которых в анамнезе есть внематочная беременность, могут зачать и выносить ребёнка в будущем. Однако внематочная беременность увеличивает риск повторного развития патологии. Потому подготовка к повторной беременности после внематочной формы требует тщательного обследования и консультации акушера-гинеколога.
Если в процессе лечения была удалена маточная труба, прогноз должен давать лечащий врач на основе всех клинических данных. Однако после удаления матки (гистерэктомии), а также удаления единственной маточной трубы или единственного яичника женщина не сможет иметь детей.
Источники
- Внематочная (эктопическая) беременность / клинические рекомендации. Минздрав РФ. 2021.
- Приказ Министерства здравоохранения РФ от 20.10.2020 № 1130н «О порядке оказания медпомощи по профилю „акушерство и гинекология“».
- Barnhart K. T. Clinical practice. Ectopic pregnancy // N Engl J Med, 2009. Vol. 361(4). P. 379–387. doi:10.1056/NEJMcp0810384
- Barash J. H, Buchanan E. M., Hillson C. Diagnosis and management of ectopic pregnancy // Am Fam Physician, 2014. Vol. 90(1). P. 34–40.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Несмотря на успехи, достигнутые в ранней диагностике и лечении внематочной беременности, это заболевание по-прежнему представляет собой важную проблему в гинекологической практике.
Современные исследования подтверждают широкое распространение указанной патологии, а также выраженную тенденцию к увеличению во многих странах мира количества диагностируемых случаев. В исследованиях российских ученых приводятся данные, свидетельствующие о том, что частота внематочной беременности остается стабильно высокой в структуре неотложных состояний в гинекологии и составляет от 1 до 12% по отношению ко всем пациенткам, госпитализированным в гинекологические стационары. Основной причиной внутреннего кровотечения у женщин репродуктивного возраста также выступает эктопическая беременность. После перенесенной внематочной беременности у 60-80% больных развивается бесплодие, у 20-30% пациенток — повторная внематочная беременность, у многих — спаечный процесс в малом тазу [1]. Вызывает озабоченность достаточно высокий уровень летальных исходов при наступлении внематочной беременности — более чем 7,4% случаев. Неразвивающаяся беременность является одним из патогенетических вариантов репродуктивных потерь, при котором плодное яйцо погибает, но его спонтанного изгнания из полости матки не происходит [2, 3]. Кроме того, длительная задержка погибшего эмбриона (плода) в матке на фоне угнетения ее сократительной деятельности сопровождается высоким риском развития инфекционных и гемостазиологических осложнений. Выполняемые объемы оперативных вмешательств при прервавшейся внематочной беременности свидетельствуют о низком удельном весе органосохраняющих операций, что отрицательно влияет на фертильность молодых женщин. На основании изложенного выше, особую актуальность приобретает использование новейших достижений инструментальных методов исследования, оптимизация и разработка новых подходов и направлений диагностики. Современная концепция оказания помощи пациентам с внематочной беременностью предполагает обеспечение доступной, эффективной и, по возможности, неинвазивной ранней диагностики, исключающей вероятность развития осложнений, а также выполнение в условиях стационара эндоскопических органосохраняющих операций, направленных на сохранение репродуктивной функции и улучшение качества жизни женщин.
Несмотря на то что трубная внематочная беременность занимает первое место по локализации плодного яйца среди всех вариантов внематочной беременности, составляя 98,5%, встречаемость эктопической беременности в истмическом отделе маточной трубы не превышает 13% [4]. Неразвивающаяся трубная беременность является самым редким вариантом клинического течения внематочной беременности. Диагностика неразвивающейся трубной беременности сложна. При отсутствии должного внимания может быть ошибочно поставлен диагноз, так как основные диагностические критерии трубной беременности, имеющие наибольшую специфичность и чувствительность, отсутствуют. Высокий уровень ошибок ранней диагностики также обусловлен недооценкой анамнестических данных, краткостью общения с пациенткой, недостаточным использованием дополнительных информативных методов исследования.
Одним из наиболее чувствительных и эффективных диагностических методов при подозрении на внематочную беременность, на наш взгляд, является УЗИ органов малого таза. Использование допплерографии и режимов трехмерной реконструкции, позволяет значительно улучшить качество дифференциальной диагностики. В качестве иллюстрации приводим описание собственного случая неразвивающейся трубной беременности с локализацией в истмическом отделе маточной трубы и проведенного диагностического поиска.
Клиническое наблюдение
Пациентка М., 34 лет, обратилась для прохождения дополнительного УЗИ с целью подтверждения диагноза неразвивающейся беременности малого срока. Жалоб не предъявляла. В результате сбора анамнестических данных установлено следующее. Последние месячные прошли в срок, обычные по обильности и продолжительности. Через 14 дней появились двухдневные обильные кровянистые выделения, по поводу которых обратилась к гинекологу. Согласно рекомендации врача сделала тест на беременность — слабоположительный. Проведено УЗИ и с диагнозом: маточная беременность, угрожающий выкидыш, пациентка была направлена в стационар. После проведения терапии по сохранению беременности в течение 7 дней, при повторном исследовании поставлен диагноз неразвивающейся беременности и предложено выскабливание матки. Так как женщина была крайне заинтересована в сохранении беременности, то решила подтвердить данный диагноз, пройдя дополнительное УЗИ.
Акушерско-гинекологический анамнез: менструации с 12 лет, по 4-5 дней через 30-31 день, регулярные, обильные, безболезненные. Роды одни, срочные, осложненные послеродовым эндометритом и внематочная беременность (локализацию не помнит). Гинекологические заболевания отрицает.
При обращении состояние удовлетворительное. Кожа и видимые слизистые нормальной окраски. Дыхание везикулярное, тоны сердца ясные ритмичные. Живот мягкий, безболезненный при пальпации во всех областях.
УЗИ проведено на аппарате экспертного класса с использованием абдоминального и полостного датчиков.
При УЗИ тело матки определяется в anteversio-flexio. Контуры четкие, неровные. Размер 56x36x46 мм. Полость матки линейная, не деформирована. Эндометрий толщиной 9 мм, однородный, с гиперэхогенным ободком. Плодное яйцо в полости матки не визуализируется (рис. 1). Миометрий однородный. В области левого маточного угла визуализируется образование размером 47x43x62 мм (рис. 2), стенкой которого является ткань миометрия. В центре образования определяется анэхогенное включение округлой формы с неровным четким контуром средним диаметром 18 мм, по периферии которого лоцируется гиперэхогенный валик толщиной до 16 мм.
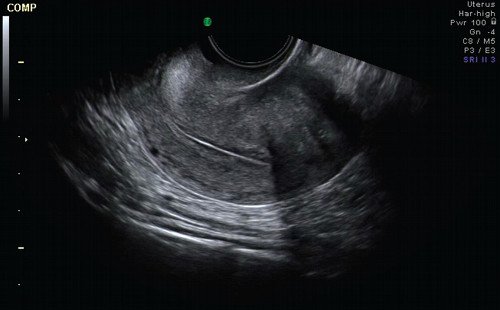
Рис. 1. Сагиттальное сечение матки.
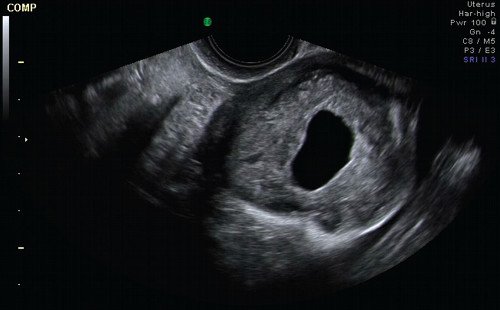
Рис. 2. Поперечное сечение матки на уровне образования.
Правый яичник определяется в типичном месте, не увеличен (31x19x23 мм), фолликулярный аппарат нормального строения. Левый яичник визуализируется в типичном месте, не увеличен (30x18x20 мм), фолликулярный аппарат нормального строения. Подвижность яичника ограничена.
Свободная жидкость в позадиматочном пространстве не определяется.
При тщательном осмотре области придатков объемных образований не выявлено.
Результаты УЗИ, с учетом анамнестических данных, обусловили необходимость проведения дифференциального диагноза между неразвивающейся внематочной беременностью и дегенерацией миоматозного узла.
С целью дифференциальной диагностики была применена допплерография и проведено объемное мультипланарное исследование матки и образования с применением режимов трехмерной реконструкции.
При допплерографии в режиме цветового допплеровского картирования (ЦДК) (рис. 3) определялся скудный кровоток по периферии гиперэхогенного валика и единичный сосуд в толще самой гиперэхогенной полосы, индекс резистентности (ИР) — 0,36, что характерно для неразвивающейся трубной беременности [5]. Миоматозный узел таких размеров с дегенерацией при цветовом картировании характеризуется выраженным внутриопухолевым кровотоком с аваскуляризацией кистозной полости и повышением ИР до 0,7 [4, 5]. При мультиплоскостной объемной реконструкции в коронарной плоскости определена локализация образования в истмическом отделе левой маточной трубы (рис. 4). С помощью режима MultiSliсeView удалось установить связь левого угла полости матки с полостью образования (рис. 5), что также свидетельствовало о внематочной трубной беременности. При мультиплосткостной трехмерной реконструкции с применением ЦДК визуализировался единичный сосуд, подходящий к плодному яйцу и обедненный кровоток по периферии образования (рис. 6).
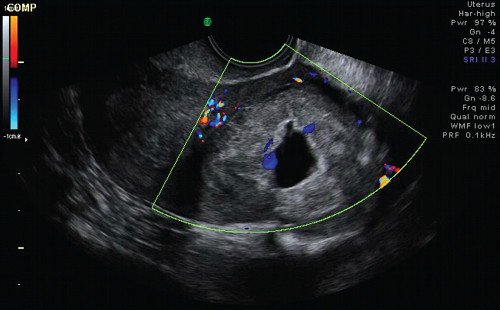
Рис. 3. Образование в левом маточном углу в режиме ЦДК.
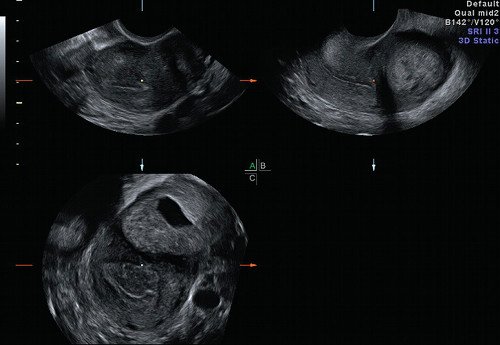
Рис. 4. Мультипланарный режим трехмерной реконструкции. Локализация образования в левом маточном углу в коронарной плоскости.
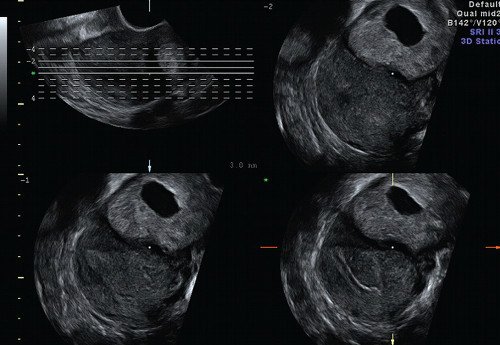
Рис. 5. Режим Multi-Slice View. Визуализируется связь полости матки с полостью образования.
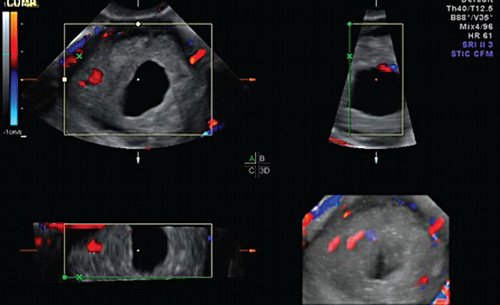
Рис. 6. Режим мультипланарной реконструкции с применением допплерографии. Обедненный кровоток по периферии образования и единичный сосуд, подходящий к плодному яйцу.
Полученные данные позволили сформулировать следующий диагноз: ненарушенная неразвивающаяся беременность в истмическом отделе левой маточной трубы.
Бригадой скорой помощи пациентка была доставлена в профильный стационар, где клинически установлен диагноз миомы матки с дегенерацией узла, а при повторном УЗИ в В-режиме было сделано заключение о наличии объемного образования в левом маточном углу.
На следующий день была произведена операция. При ревизии органов малого таза и брюшной полости определялся спаечный процесс между маткой, придатками, большим сальником. Спайки по возможности разъединены тупым и острым путем. Матка увеличена до 7-8 нед беременности за счет образования, исходящего из истмической части левой маточной трубы с переходом на левый маточный угол, размером 60x50x80 мм, темно-оливкового цвета (рис. 7). Левый яичник в спайках. Правый яичник и правая маточная трубы без видимых изменений. Произведено иссечение образования с захватом левого маточного угла.
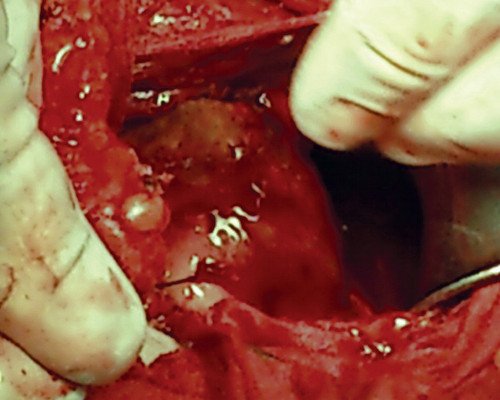
Рис. 7. Макропрепарат образования в операционной ране.
Послеоперационный период протекал без особенностей. Пациентка на 7-е сутки была выписана домой в удовлетворительном состоянии.
При морфологическом исследовании операционного материала была установлена эктопическая беременность: сверток крови с дистрофически измененными ворсинами хориона и ворсинами-«тенями»; а также фрагменты стенки матки (эндометрий и перифокальные участки миометрия с круглоклеточной воспалительной инфильтрацией).
Заключение
В представленном наблюдении у пациентки имелось практически бессимптомное течение внематочной беременности. Стертая клиническая картина и достаточно редкая локализация плодного яйца в сочетании с неразвивающейся беременностью привели к ряду диагностических ошибок. Вначале эктопическая беременность была расценена как маточная неразвивающаяся беременность, а затем как образование левого маточного угла, миоматозный узел с дегенерацией. Использование допплерографии и трехмерной эхографии в процессе обследования позволило поставить правильный диагноз.
Несмотря на большой опыт и знания, накопленные клиницистами и специалистами ультразвуковой диагностики в выявлении многократной внематочной беременности, в практике каждого врача акушерско-гинекологической службы данная патология остается тем заболеванием, которое требует к себе должного внимания. Применение современных технологий позволяет прийти к правильному диагнозу и оказать женщине своевременную помощь.
Таким образом, УЗИ может являться первым и важным этапом обследования пациенток с подозрением на внематочную беременность ввиду его неинвазивности, доступности, эффективности и экономичности, с точки зрения материальных затрат, а также способствовать сокращению времени между госпитализацией и оперативным вмешательством. Вместе с тем не следует игнорировать клиническую симптоматику, полагаясь только на данные УЗИ.
Литература
- Александров М.С., Шинкарева Л.Ф. Внематочная беременность. М.: «Медгиз», 1961. С. 36.
- Владимирова Н.Ю., Чижова Г.В. Дифференцированный подход к реабилитационной терапии синдрома потери плода вирусной этиологии // Материалы VI Российского форума «Мать и дитя», Москва, 12-15 октября 2004 г. С. 45-46.
- Колуканов И.Е., Чайка Н.А. Гарднереллез: науч. обзор. СПб., 1994. 44 с.
- Озерская И.А. Эхография в гинекологии. М.: Медика, 2005. С. 285.
- Озерская И.А., Есаян Н.К. Возможности ультразвуковой диагностики в определении типа прервавшейся трубной беременности // Ультразвуковая и фунциональная диагностика. 2007. N 6. С. 51-60.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Если закрепление и последующее развитие плодного яйца возникает за пределами матки, то беременность называется внематочной (эктопической). Встречается в 2% от всех беременностей. Зародыш может закрепиться на яичнике, в брюшной полости, в шейке матке, в маточных трубах. Внематочная беременность на ранних сроках не отличается от обычной.
Из яичника во время овуляции выходит яйцеклетка, которая поступает в маточную трубу. Оплодотворение происходит, когда в ампуле маточной трубы встречается сперматозоид и яйцеклетка. В норме в конце первой недели после оплодотворения зародыш попадает в полость матки и случается имплантация. Нормально развиваться плодное яйцо может только в матке.
Типы
- трубная — эмбрион развивается в маточных трубах;
- брюшная — эмбрион прикрепляется к стенкам брюшины;
- яичниковая — эмбрион прикрепляется к стенкам шейки матки;
- шеечная — эмбрион прикрепляется в полости яичника.
Крайне редко встречаются двусторонняя внематочная беременность, а также гетеротопическая беременность (сочетание маточной и внематочной). Эктопическую беременность любого типа относят к состояниям, которые требуют неотложной медицинской помощи.
Далее разберём трубную беременность, потому что она встречается наиболее часто и составляет 98–99% от всех беременностей вне матки.

Признаки внематочной беременности
Пока плодное яйцо не перерастянет стенку маточной трубы беременность ничем не отличается от обычной и характеризуется стандартными признаками:
- задержка менструации;
- положительный тест;
- ранний токсикоз;
- сонливость;
- увеличение и болезненность молочных желез;
- изменение вкусовых предпочтений.
В срок менструации возможны скудные кровяные выделения тёмного цвета. Определить внематочную беременность в домашних условиях женщине невозможно и требуется диагностика и консультация специалиста.
До определённого момента оплодотворённое яйцо развивается нормально. Но эмбрион растёт и ему перестает хватать питательных веществ. В какой-то момент он разрывает маточную трубу и происходит кровотечение. При этом наружу кровь практически не вытекает, могут появиться лишь небольшие мажущие выделения, основное кровотечение происходит в брюшную полость.
Внематочная беременность может проявить симптомы после 2 недель задержки менструального цикла. Женщина может ощущать:
- слабость, головокружение;
- боль в прямой кишке, которая отдаёт в спину;
- ухудшение аппетита;
- боли внизу живота, иногда с тошнотой и рвотой;
- скудные кровянистые выделения.
Особое внимание стоит уделить боли внизу живота. Такой симптом характерен и при обычной маточной беременности. Но при нормальной беременности боль имеет временный характер. При трубной, как правило, боль нарастает, усиливается и не прекращается.
При любом из перечисленных симптомов следует незамедлительно обратиться к врачу. Состояние может резко ухудшиться в любой момент, что угрожает здоровью и жизни женщины.
Причины внематочной беременности
Причинами становятся все состояния, которые нарушают перемещение оплодотворенной яйцеклетки в полость матки:
- хронические воспалительные процессы органов малого таза;
- нарушение проходимости — появление спаек и рубцевание тканей;
- нарушение перистальтики маточной трубы
- закрыт выход из трубы;
- патология эндометрия;
- перенесённые инфекционные заболевания;
- врождённый фактор — трубы извитые и очень длинные;
- единственная маточная труба.
Факторы риска:
- эктопическая беременность в анамнезе;
- спаечный процесс в малом тазу;
- вмешательства на маточных трубах;
- внутриматочная контрацепция;
- хирургическое вмешательство;
- беременность после длительного бесплодия, после процедуры ЭКО;
- анатомические особенности;
- вредные привычки;
- возраст от 35 лет;
- гормональные и эндокринные нарушения.
Диагностика
При обычном гинекологическом осмотре выявить трубную беременность очень сложно. Методы диагностики внематочной беременности:
- анализ бета-ХГЧ — является единственным биохимическим показателем для диагностики эктопической беременности. При нормальном течении прирост ХГЧ должен увеличиваться вдвое каждые 2–3 дня. Подозрением будет вялый прирост ХГЧ, не более чем в 1,5 раза каждые 2–3 дня. Низкий рост бета-ХГЧ может быть при неразвивающейся маточной или внематочной беременности;
- УЗИ внематочной беременности на раннем сроке должно быть трансвагинальное, чтобы определить где прикрепился эмбрион. Проводить желательно на 5–7 дней после задержки менструации.
Для диагностики трубной беременности не показано исследование уровня прогестерона в крови. Только по данным бета-ХГЧ поставить диагноз нельзя, обязательно надо сделать трансвагинальное УЗИ.

Осложнения
Прерывание внематочной беременности обычно бывает на 4–6 недели и развивается по типу разрыва трубы или по типу трубного аборта.
Признаки прерывания по типу разрыва трубы:
- задержка менструации;
- внутрибрюшное кровотечение, характеризуется резким снижением артериального давления, бледность, холодный пот, головокружения, обморок, тошнота, рвота;
- резкая и очень сильная боль в животе.
Может произойти после 6 недели беременности. Крайне опасная ситуация для жизни женщины и требуют незамедлительного оперативного вмешательства.
Признаки прерывания по типу трубного аборта:
- задержка менструации;
- кровотечение из половых губ;
- постоянная ноющая, тупая боль внизу живота, может отдавать в поясницу, пах, прямую кишку.
Трубный аборт протекает длительно, без острых проявлений. При отслойке плодного из маточной трубы кровь поступает в брюшную полость маленькими порциями и поэтому нет резких симптомов. На гинекологическом осмотре определяется увеличение размеров матки и придатков, боль при пальпации заднего свода влагалища.
Какие осложнения могут быть:
- сильное кровотечение;
- повторная эктопическая беременность;
- бесплодие.
Внематочная беременность и последствия
- вероятность нормальной беременности и родов — около 50%;
- повторная внематочная беременность — около 20%;
- 15–20% выкидышей;
- 25% бесплодия.

Внематочная беременность, какое лечение применяют
При подозрении на эктопическую беременность женщина должна быть экстренно госпитализирована в стационар, даже при отсутствии жалоб на самочувствие. Главная угроза заключается в том, что беременность может прерваться в любой момент.
Эффективность лечения определяется своевременной постановкой диагноза на ранних сроках и выбора использования лапароскопического доступа.
В стационаре через 48–72 часа повторно делают УЗИ, определяют уровень бета-ХГЧ и проводят гинекологический осмотр. Если прирост бета-ХГЧ будет менее чем на 50% за 48–72 часа и плодное яйцо так и не обнаружится, то пациентке будет показана диагностическая лапароскопия. Такая диагностика поможет не дожидаться разрыва трубы, кровопотери и шока.
В настоящее время в России лечение внематочной беременности происходит только хирургическим способом:
- радикальное (тубэктомия) — удаление трубы вместе с внематочной беременностью. Применяется при разрыве или перерастяжение трубы;
- органосохраняющее (туботомия) — трубу рассекают и извлекают плодное яйцо. Применяют метод при своевременном выявлении и незначительном растяжении трубы.
Только оперативным способом можно удалить плодное яйцо, которое прикрепилось вне полости матки. Чаще всего проводят лапароскопию. Хирург через маленькие проколы удаляет плодное яйцо и частично или полностью маточную трубу. Через 3 дня женщину отпускают домой.
Операцию со вскрытием брюшной полости обычно применяют, когда лапароскопический доступ затруднен (выраженный спаечный процесс, большое количество крови в брюшной полости, ожирение).
Характер операции зависит от состояния женщины, объёма кровопотери, локализации и размеров плодного яйца. При лапароскопическом доступе частота наступления повторной эктопической беременности ниже, чем при лапаротомическом.
Восстановление после внематочной беременности
Важно пройти полное обследование, чтобы понять причину эктопической беременности и устранить её. Соблюдать физический и половой покой минимум месяц после оперативного вмешательства. Мероприятия должны быть направлены на восстановление репродуктивной функции после операции:
- профилактика спаечного процесса — физиотерапевтические методы, рефлексотерапию, инъекции лонгидазы, лидазы;
- оральные контрацептивы рекомендуется применять на время восстановительной терапии. Как правило, через 6 месяцев после эктопической беременности можно снова беременеть.
Если трубная беременность была своевременно диагностирована, то шансы зачать и выносить здорового ребенка достаточно высокие. При планировании беременности обязательно надо проконсультироваться с врачом.
Как избежать внематочной беременности
Профилактика предусматривает снижения вероятности появления причин, которые ведут к развитию эктопической беременности:
- своевременное лечение воспалительных заболеваний половых органов;
- надёжная контрацепция как профилактика абортов;
- применение средств контрацепции строго под контролем врача;
- планирование беременности, полноценное обследование;
- лечение гормональных нарушений.
Важно также регулярное посещение гинеколога, обследование на различные инфекции. При подозрении на беременность обратитесь в Центр медицины плода «МЕДИКА», опытные специалисты проконсультируют, проведут диагностику и определят тип беременности.
Если вы подозреваете беременность или вас беспокоит задержка, то обратитесь Центр медицины плода «Медика», опытные специалисты проконсультируют, проведут диагностику и определят тип беременности.
