Еще в 1866 году Лэнгдон Даун заметил, что у пациентов с синдромом, которые получил название по фамилии ученого, маленький нос, плоское широкое лицо, толстая шейная складка. С возникновением ультразвука стали появляться более глубокие исследования в этой области, и диагностировать синдром Дауна стало возможным уже у эмбрионов. Главный врач Клиники МАМА Виктория Викторовна ЗАЛЕТОВА рассказывает об истории этих исследований и новейших достижениях.
Врачи всего мира работают в условиях определенной догматики: стопроцентной методики дородовой диагностики синдрома Дауна на данный момент не существует. Фактор риска присутствует всегда. И усилия специалистов разных областей во многих странах направлены на то, чтобы сделать его минимальным.
Одним из важнейших критериев — или ультразвуковых маркеров — при диагностировании синдрома Дауна у эмбрионов является толщина воротникового пространства (ТВП). У любого плода на сроке 11-14 недель можно ее измерить. Было замечено, что у 75% эмбрионов с синдромом Дауна ТВП больше, чем у обычных плодов. Позже были открыты не менее важные ультразвуковые маркеры: длина носовых костей, оценка кровотока в венозном протоке и на трикуспидальном клапане.
Риск, что у ребенка будут присутствовать какие-либо хромосомные аномалии, есть всегда. По синдрому Дауна он составляет порядка 1 на 500. Чем старше мама, тем больше риск (риск резко возрастает после 35 лет).
Доктор Николаидес, основатель Фонда Медицины Плода, и его коллеги в Лондоне в первом триместре беременности выявляют до 95% плодов с синдромом Дауна. Но есть так называемые «нечувствительные дауны» — они «нечувствительны» к этой диагностике. Их количество по данным Фонда Медицины Плода порядка 5%. Это те эмбрионы, которые пройдя биохимический и ультразвуковой скрининг показали абсолютно нормальные значения.
В последние годы пренатальная диагностика хромосомных патологий плода совершенствуется. Был разработан метод ДНК секвенирования клеток плода из крови матери. На 9-ой—10-ой неделе беременности пациентка сдает кровь, из которой «вылавливаются» клеточки эмбриона. И эти клетки анализируются на присутствие основных хромосомных патологий. Данный метод тоже имеет погрешность и не может поставить окончательный диагноз. Но ДНК секвенирование позволяет определить необходимость инвазивной диагностики.

Проведение преимплантационной генетической диагностики эмбрионов (ПГД) в рамках программ ЭКО так же является высокотехнологичной методикой выявления основных хромосомных аномалий, в том числе синдрома Дауна. Исследование позволяет заподозрить проблему на самом раннем этапе и не переносить в полость матки эмбрионы с заведомо лишней хромосомой. Но ПГД как и ДНК-секвенирование имеет свой процент ложно-положительных и ложно-отрицательных результатов. Поэтому в последствии для исключения риска хромосомных патологий требуется проведение комбинированного скрининга с дальнейшей инвазивной диагностикой. Инвазивная методика несет определенные риски по потере беременности, но только это исследование дает более точные результаты.
Комбинированный скрининг в первом триместре позволяет заподозрить патологию плода. Это вспомогательный метод, целью которого является выявление группы риска на основе ультразвуковых и биохимических маркеров. У 75% плодов с синдромом Дауна может быть расширено воротниковое пространство, у 25% оно будет нормальное. У 35-40% плодов с хромосомной патологией наблюдается аномальный венозный кровоток — у остальных он будет нормальный. Поэтому нужна комплексная оценка. Чем больше маркеров рассматривается, тем больше вероятность правильного заключения по этому эмбриону. По-прежнему во всем мире идет поиск новых маркеров. Все врачи пренатальной ультразвуковой диагностики очень этим озабочены, каждый год появляются новые исследования на эту тему.
На основе первого скрининга формируется группа риска. Но это еще не означает наличие синдрома Дауна у эмбриона, речь о подозрении. При расчете индивидуального риска отнесение к группе с высокой вероятностью присутствия заболевания в том числе может произойти из-за возрастного фактора, могли сказаться сывороточные маркеры, отражающие гормональный фон. Что касается расширения воротникового пространства, помимо синдрома Дауна, порядка 50-ти патологий сопровождаются этим признаком.
Практика такова: ложно-положительные и ложно-отрицательные результаты присущи любому скрининговому исследованию. Стопроцентная точность невозможна, это вспомогательный метод для выявления группы риска. Последующие исследования — консультация генетика, инвазивные методики и консилиум врачей разных специальностей — дают возможность подтвердить или опровергнуть диагноз.
У специалистов в этой области существует профессиональное определение «российские плоды с синдромом Дауна очень сложны для диагностики». В отличие от европейских плодов с синдромом Дауна они очень часто попадают в окно нормальных значений толщины воротникового пространства, длины носовой кости и пр. Их сложно выявить. Дело в том, что на территории нашей страны смешалось много наций. В наших жилах течет очень разная кровь, велико присутствие генов монголоидной расы. А при анализе ультразвуковой картины учитываются национальные особенности. И зачастую отклонение от нормативных значений можно принять за этнические черты.
Статистически в популяции на 100 000 плодов только 200 будут иметь синдром Дауна. При этом еще 200 будут иметь другие хромосомные дефекты и 99 600 будут иметь нормальный набор хромосом. Таким образом у порядка 5% эмбрионов воротниковое пространство, как ключевой показатель, будет выше нормативных значений.
Акушер-гинеколог, ведущий беременность, основываясь только на данных ультразвукового исследования и на уровне биохимических маркеров, не может судить, есть ли у плода синдром Дауна. После комбинированного скрининга пациентка направляется в медико-генетический центр. Для подтверждения или опровержения диагноза потребуется консультация врача-генетика и инвазивная пренатальная диагностика.
Врач-генетик анализирует уровень сывороточных маркеров, собирает анамнез, анализирует ультразвуковое исследование и, возможно, назначает повторный ультразвук у врача экспертного уровня. Если высокий риск присутствия хромосомной патологии подтверждается, следующий этап — это инвазивная пренатальная диагностика. В зависимости от срока беременности выделяют хорионбиопсию (на сроке от 11 до 15 недель) и амниоцентез.
Хорион — это будущая плацента, для анализа берут ее образец, в этом материале выявляют клетки плода и исследуют их ДНК. Амниоцентез выполняется после 15 недель — для анализа берется амниотическая жидкость (жидкость, в которой находится плод), в ней также выделяются клетки плода.
Инвазивное исследование назначается только при выявлении высокого риска по результатам комбинированного скрининга — 1:100 и выше (1:50, 1:20). Дело в том, что у каждой инвазивной методики есть процент потерь беременности. Он приблизительно равен 1%. То есть после проведения процедуры одна из ста пациенток может потерять беременность. Поэтому проведение инвазивного исследования должно быть оправдано высокими рисками появления ребенка с хромосомными аномалиями.
Инвазивные методы исследование дают порядка 90-99% точности в определении хромосомной патологии плода. Проводить или не проводить инвазивный тест, оставлять или прерывать беременность после подтверждения подозрений — окончательное решение остается за будущими родителями. Им предстоит оценить все риски, возможные последствия и принять итоговое решение. Долг врача — предоставить пациентке максимально полную информацию, дать предполагаемый прогноз. Но решение судьбы беременности и ответственность за будущее ребенка все-таки лежит на его родителях.
В 21 веке планирование и рождение детей происходит в принципиально изменившихся реалиях. Новые возможности медицины по диагностике, ухудшение экологической ситуации, повышение возраста первой беременности. Все эти факторы значительно меняют сам подход к рождению детей. Сегодня вынашивание ребенка требует от женщины достаточно высокой компетентности в медицинских, социальных и даже правовых вопросах. Все большее значение приобретает подготовка к зачатию. Поэтому мировая медицина однозначна в своих рекомендациях: планирование любой беременности стоит начинать с консультации репродуктолога. Обращаясь в Клинику МАМА, вы можете быть уверены, что получите полный цикл диагностических и лечебных услуг европейского уровня.
или позвоните +7 495 921-34-26 8 800 550-05-33 бесплатный телефон по России info@ma-ma.ru
Пренатальный скрининг на синдром Дауна был введен 20 лет назад без должного общественного и политического обсуждения, что обусловило многие социально-психологические и морально-этические проблемы в здравоохранении и обществе в целом. В ближайшие 5 лет может стать доступна новая технология, поэтому уже сейчас надо развернуть более широкие общественные дебаты по этой теме.
Пренатальный скрининг на синдром Дауна ежегодно охватывает миллионы беременных женщин во всем мире. Его разрешающая способность довольно низка, поэтому в случае положительного результата становится необходимым проведение инвазивных диагностических процедур, связанных с дополнительным риском для еще не родившегося ребенка. Прямым следствием их применения, наряду с выявлением генетических аномалий, является потеря многих детей, которые на самом деле не имели синдрома Дауна.
По нашим оценкам, современная практика скрининга в Англии и Уэльсе ежегодно предотвращает появление на свет примерно 660 детей с синдромом Дауна, но в то же время приводит к потере 400 детей, у которых нет этого синдрома. Хотя пренатальный диагноз стали ставить чаще, он не дает полной гарантии и по-прежнему рождается немало детей с синдромом Дауна (за 15 последних лет отмечен даже 25%-ный рост числа новорожденных с такой хромосомной аномалией).
Качество жизни людей с синдромом Дауна продолжает улучшаться. Во многих странах они стали жить дольше и достигать в жизни большего, чем когда-либо ранее. Количество новорожденных с синдромом Дауна продолжает расти, а средняя продолжительность жизни людей с данным видом генетической аномалии сейчас достигает 60 лет. В соответствии с этим приоритеты в научных исследованиях и практике должны быть сдвинуты с профилактики рождений людей с синдромом Дауна на улучшение медицинской помощи, образования, а также на их поддержку на протяжении всей жизни Мы полагаем, что генетический скрининг на умственные и физические способности должен пройти через широкое публичное обсуждение, прежде чем новые технологии пренатальной диагностики и секвенирования (расшифровки) генома станут доступными широкому кругу пациентов.
Согласно рекомендациям Американского колледжа акушеров и гинекологов, всем беременным женщинам в США должна быть предоставлена возможность пренатального скрининга на сроке беременности до 20 недель с предпочтением скрининга в первом триместре беременности. Ранее Национальный институт клинического мастерства Великобритании (NICE) рекомендовал обеспечить для всех женщины в первом триместре беременности возможность комбинированного тестирования, включая ультразвуковое обследование и анализы крови. В Шотландии недавно было объявлено, что комбинированный тест будет доступен для всех беременных женщин к марту 2011 года.
Пренатальный скрининг нацелен на то, чтобы оценить шансы конкретной женщины на рождение ребенка с синдромом Дауна и помочь родителям принять решение о том, надо ли проводить дополнительные диагностические обследования, которые сопряжены с некоторым риском для еще не родившегося ребенка. Этот процесс становится для большинства пар непростым, т. к. включает значительную долю неопределенности и подвергает испытанию их личностные ценности и установки.
Большинство исследований вплоть до настоящего времени было посвящено анализу точности оценок, получаемых на основе конкурирующих методик скрининга. Вместе с тем явно недостаточно изучено, в какой степени эти процедуры помогают людям принимать осознанное решение и как они влияют на общее благополучие родителей и детей. Проводились лишь отдельные исследования качества жизни людей с синдромом Дауна и тех дополнительных проблем, с которыми им приходится сталкиваться в жизни в связи с их состоянием
Национальный институт клинического мастерства Великобритании в обзоре по этой теме констатирует: «Высокодостоверные данные указывают, что беременные женщины не имеют достаточных знаний для того, чтобы принять осмысленные решения, которые необходимы в отношении скрининга на синдром Дауна». Некоторые специалисты-медики, по-видимому, неправильно понимают результаты тестов скрининга, так что вряд ли стоит удивляться тому, что многим беременным женщинам «особенно трудно осознать, какой смысл заключен в вычислении степени риска».
Кроме того, данные исследований, проведенных в США и Испании, подтверждают предположение, что во многих странах система медицинской помощи и поддержки, предоставляемых людям с данным диагнозом, явно недостаточна.
Консультирование может оказывать отсроченное влияние на качество жизни людей с синдромом Дауна и их близких. Современная практика скрининга потенциально способна отрицательно воздействовать на материнское отношение к ребенку, вызывая страх, пагубный для его развития. Не исключены и нежелательные психологические последствия для некоторых супружеских пар, остановивших свой выбор на селективном прерывании беременности. Эти неблагоприятные эффекты пренатального скрининга не подвергались таким суровым проверкам, как собственно различные его методики.
Гуманитарные и экономические издержки скрининга часто противопоставляются «бремени» и «стрессу», которые накладывает на семью наличие ребенка с синдромом Дауна. Однако исследования, проведенные в семьях, где воспитываются дети с синдромом Дауна, показали, что большинство родителей хорошо справляются с этой ситуацией и связывают с нею не только проблемы, но и позитивные моменты. В исследованиях такого рода обнаружены положительные воздействия на многих сиблингов, растущих в одной семье с ребенком, имеющим синдром Дауна.
Пренатальный скрининг представляет собой обширное поле деятельности для поставщиков соответствующих тестов и вспомогательных услуг. По расчетам специалистов в настоящее время синдром Дауна в Англии и Уэльсе при отсутствии скрининга с синдромом Дауна рождался бы в среднем 1 из 500 живорожденных детей. Потенциальный же рынок для тестов скрининга в Англии и Уэльсе ежегодно составляет почти 700 000 беременностей. Многие биохимические маркеры, используемые при скрининге, подлежат патентованию. И существует обеспокоенность по поводу влияния интересов определенного круга лиц на процесс исследований и формирование политики организаций, предоставляющих услуги и программное обеспечение, связанные со скринингом.
«Сегодня главная движущая сила расширения практики скрининга исходит от медицинских агентств, а не от простых людей и не является результатом демократических дебатов. По поводу скрининга в Великобритании не проводилось парламентских дискуссий и не принималось никаких законов. Политику формулируют консультативные советы, которые выпускают руководящие указания. В медицинской литературе подчеркивается необходимость профилактики страданий и предоставления родителям определенного выбора, связанного с возможностью прервать патологическую беременность. Оказывая давление на общество, органы здравоохранения приводят экономические аргументы: необходимо снизить “пожизненные расходы на медицинскую помощь” людям с синдромом Дауна, избежать дорогостоящих судебных разбирательств по поводу “нежелательного рождения” детей, которым не был поставлен диагноз, и разработать более дешевые, хотя также экономически рентабельные, технологии скрининга»[2]. [ Alderson, P. Prenatal screening, ethics and Down’s syndrome: a literature review // Nursing Ethics. 2001. Vol. 8, № 4. P. 360–-374.]
Итак, каким же образом обстоит дело в современной практике скрининга?
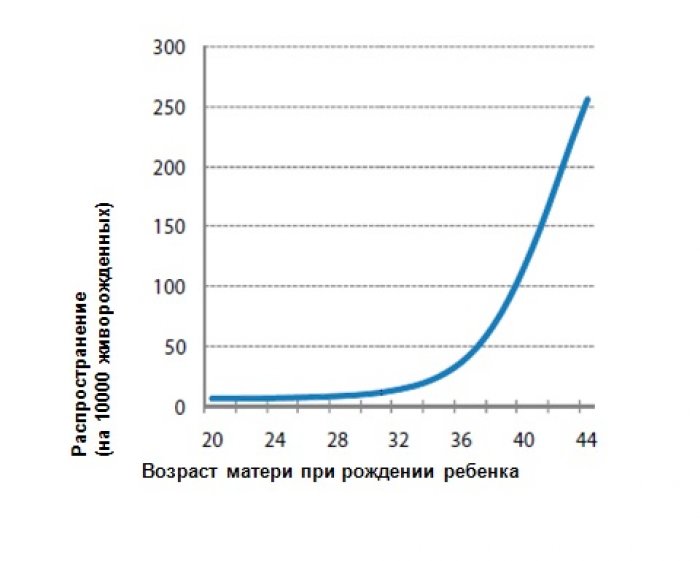
Рис. 1.| Зависимость распространения синдрома Дауна среди новорожденных от возраста матери
Вероятность рождения ребенка с синдромом Дауна увеличивается с возрастом матери, резко повышаясь у женщин старше 30 лет. Следовательно, возраст матери является ключевым фактором, определяющим распространенность синдрома Дауна среди новорожденных в любой конкретной популяции
Теоретическая модель пренатального скрининга
Возраст матери является четким предиктором рождения ребенка с синдромом Дауна (рис. 1). Исторически инвазивную диагностику предлагали матерям старше 35 лет, для которых только фактор возраста уже повышал вероятность рождения ребенка с синдромом Дауна (более чем до 1 на 350 живорожденных детей). Для таких матерей риск рождения ребенка с синдромом Дауна примерно соответствует риску потерять здорового ребенка в результате диагностических процедур. «Логическое обоснование» такого подхода состояло том, что риск рождения ребенка с синдромом Дауна, примерно соответствующий риску потери здорового ребенка или превышающий его, «оправдывает» инвазивные диагностические процедуры.
В 1980-е годы было выявлено, что в крови женщины, вынашивающей ребенка с синдромом Дауна, как правило, имеются определенного рода «маркеры», которые отсутствуют в крови женщин, вынашивающих здоровых детей. Это открытие привело к попыткам улучшить скрининг, основывая его не только на возрастных показаниях, но и на анализе этих «маркеров» в образцах крови матерей. С тех пор в попытках усовершенствовать скрининг беременности на синдром Дауна, сделать его более точным применялись разные комбинации маркеров в сочетании с ультразвуковыми измерениями плода.
Разрешающая способность тестов скрининга такова, что они дают возможность лишь оценить шансы рождения ребенка с синдромом Дауна. Полученные оценки разделяют на «положительные» (высокий риск) и «отрицательные» (низкий риск), причем на основании этих оценок обычно принимают решение о проведении инвазивной пренатальной диагностики. Возможны четыре исхода скрининга: истинноположительный, ложноположительный, истинноотрицательный и ложноотрицательный (рис. 2). Тем матерям, у которых скрининг дал положительный результат, рекомендуют рассмотреть вопрос о проведении пренатальной диагностики инвазивными методами. Поскольку инвазивные процедуры сопряжены с определенным риском прерывания беременности, стратегические установки скрининга направлены на сведение к минимуму ложноположительных результатов. В то же время желательно довести до максимума показатели выявления синдрома.

Рис. 2. | Процесс скрининга, возможные исходы и показатели точности
Степень выявления (доля случаев, когда тесты скрининга позволили точно идентифицировать состояние плода): ИПР / (ИПР + ЛОР) = 85 %. Степень ложноположительных результатов (доля случаев, когда тесты скрининга ошибочно дали положительный результат при отсутствии синдрома Дауна у ребенка): ЛПР / (ЛПР + ИОР) = 6,7 %. Шансы для плода быть фактически пораженным при положительном результате скрининга (ИПР / ЛПР)1 : 20 (цифры иллюстративные)
Таким образом, «граница отсечения риска», то есть рубеж, разделяющий результаты скрининга на положительные и отрицательные, представляет собой, по существу, произвольную величину, балансирующую между степенью выявления синдрома и степенью ложноположительных результатов (рис. 3, а). Более высокая граница отсечения риска уменьшает число ложноположительных результатов, но также снижает и степень выявления (и наоборот), то есть влияет как на число родившихся детей с синдромом Дауна, так и на число потерь здоровых детей (рисунок 3, b). При использовании этой модели предполагается, что процент женщин, которые выбирают инвазивные методы диагностики при положительном результате скрининга, держится на одном и том же уровне и не зависит от вычисленной степени риска.. Но на практике женщины, выбравшие пренатальный скрининг, более склонны к инвазивной диагностике в случае получения повышенной оценки риска.

Рис. 3. | Балансирование между выявлением и ложноположительными результатами при определении границы отсечения риска:
– более высокая степень выявления подразумевает и более высокую вероятность ложноположительных результатов. Равновесие выбирают, устанавливая «границу отсечения», отделяющую результаты с «высоким» риском от результатов с «низким» риском;
– правильное выявление отягощенной беременности имеет место в среднем только в одном из 20–-30 случаев, давших положительный результат при первичном скрининге. Это побуждает многих женщин, беременность у которых фактически не отягощена синдромом Дауна, решиться на процедуры инвазивной диагностики, чреватые возможностью потери здорового ребенка. Выбор границы отсечения – это, по существу, выбор между предупреждением появления на свет больных детей и потерей здоровых детей. (Частотные показатели распространения, выявления и ложноположительных результатов, предсказанные границей отсечения в начале второго триместра беременности и примененные в иллюстративных целях для выборки размером 100 000 беременностей, допускают 60% положительных результатов скрининга, 90% случаев прерывания беременности с синдромом Дауна и 23% случаев естественной потери плода.)
Разница между выявлением и предупреждением
При зачатии у человека необычный численный набор хромосом встречается на удивление часто, по-видимому, затрагивая около 20 % всех оплодотворенных яйцеклеток. Многие такие яйцеклетки теряют жизнеспособность уже на первых неделях беременности. Беременности, отягощенные синдромом Дауна, намного чаще заканчиваются самопроизвольным прерыванием по сравнению с неотягощенными. В публикациях приводятся разные количественные оценки невынашивания беременности. Суммарный показатель свидетельствует о том, что 43 % плодов с синдромом Дауна, диагностированным на сроке беременности от 11 до 13 недель, и 23 % плодов с этим синдромом, диагностированным на сроке от 16 до 18 недель, не доживают до родов. У матерей старшего возраста показатели невынашивания, по-видимому, выше. При отсутствии исследований, проведенных на обширных выборках беременностей, прошедших пренатальную диагностику и прослеженных вплоть до завершения, довольно трудно дать точные числовые оценки. Кажется вполне вероятным, что по сравнению с данными по медицинскому прерыванию беременности или живорождению цифры невыношенных беременностей, фигурирующие в отчетах, часто ниже, чем могли бы быть при отсутствии вмешательств. Беременности, отягощенные синдромом Дауна, не выявленным пренатально (ложноотрицательный результат скрининга), но не закончившиеся рождением живого ребенка, также не включаются в сводки и представляют еще один источник искажения при подсчете данных.
Показатель естественных потерь означает, что количество случаев пренатального выявления синдрома Дауна и медицинского прерывания беременности не соответствуют количеству предупреждений живорождения (поскольку во многих случаях медицинского аборта плод не дожил бы до родов и сам по себе). Показатель естественных потерь также означает, что смещение скрининга на более ранние сроки беременности (например, за счет введения комбинированного теста в первом триместре) позволит выявить больше отягощенных беременностей, при которых плод не выжил бы и без медицинского аборта, то есть во многих случаях искусственное прерывание беременности будет подменять самопроизвольный выкидыш.
Оценки риска для будущих детей
Согласно доступным объективным данным риск прерывания беременности вследствие амниоцентеза составляет 1 %, а вероятность такого исхода после биопсии ворсин хориона (CVS) в первом триместре беременности – около 2 %. Наблюдается выраженная изменчивость по степени осложнений после амниоцентеза под ультразвуковым контролем и после CVS. Исследования выявили, что показатель потерь в результате проведения амниоцентеза в 6–8 раз выше при выполнении процедур начинающими врачами по сравнению с более опытными специалистами.
Ориентация на смещение скрининга в сторону первого триместра беременности (то есть на диагностику через CVS) может существенно увеличить неоправданные потери здоровых детей (без соответствующего снижения доли ложноположительных результатов).
Медицинская практика
Многие опубликованные исследования конкурирующих технологий скрининга моделируют эффекты различных границ отсечения риска. Однако надо признать, что моделирование может оказаться нерепрезентативным в отношении практического осуществления скрининга. Например, прогнозируемая разрешающая способность скрининга с четверным тестом, показанная на рис. 3, при отсечении на уровне ≥1:300 соответствовала степени выявления 86 % и частоте ложноположительных результатов 6,6 %. В то же время проверка разрешающей способности четверного теста в 14 больницах Великобритании показала степень выявления 81 % и частоту ложноположительных результатов 7 % при отсечении риска на уровне ≥1:300. Эти скромные различия соответствуют дополнительной потере двух здоровых детей и уменьшению показателя предупреждения живорождений с синдромом Дауна на 5 случаев в расчете на каждые 100 000 обследованных беременностей.
Другие исследования также наглядно иллюстрируют, насколько реальная практика может могут отличаться от некоторых моделей.
В Великобритании и многих странах Европы пренатальный скрининг в настоящее время доступен для большинства женщин независимо от возраста. В Англии и Уэльсе пренатальный скрининг стал широко использоваться с конца 1980-х годов. Государственный цитогенетический регистр по синдрому Дауна (NDSCR) ведет записи диагнозов и исходов беременности с 1 января 1989 года, а недавно опубликовал данные за 2006 год. Мы проанализировали данные записей NDSCR, чтобы оценить действенность официальных установок по пренатальному скринингу в Англии и Уэльсе за период с 1992 по 2006 год (см. таблицу). NDSCR записывает данные по всем беременностям с диагностированным синдромом Дауна и всем родам в Англии и Уэльсе. Мы сделали поправку на неизвестные исходы, чтобы получить полную оценку случаев живорождения, невынашивания/мертворождения и искусственного прерывания беременности. Затем было оценено число предупрежденных случаев живорождения детей с синдромом Дауна посредством вычитания прогнозируемых естественных потерь из числа беременностей, прерванных искусственно (допуская естественные плодные потери на уровне 43 и 23 % для беременностей, диагностированных через CVS и амниоцентез соответственно).
Записи по исходам тех беременностей, когда по итогам скрининга был получен положительный результат, но диагноз синдрома Дауна не был подтвержден последующими (инвазивными) анализами, не велись. Таким образом, были рассчитаны предположительные потери 45 здоровых детей на каждые 100 случаев пренатального диагноза синдрома Дауна (1 : 2,2) по анализам сыворотки и/или данным ультразвукового обследования, а также потери 143 здоровых детей на каждые 100 случаев синдрома Дауна (1 : 0,7), когда обследование проводилось по показаниям, связанным только с возрастом матери. Для введения поправки на возможные усовершенствования в практике, связанные с более частым в последние годы применением комбинированного теста, мы допускаем, что в период с 2001 по 2006 год потери здоровых детей снизились до 31 случая на каждые 100 беременностей с пренатальным диагнозом синдрома Дауна, поставленным по анализам сыворотки и/или результатам ультразвукового обследования (1 : 3,2). Эти допущения были приняты на основе данных о частоте выявления синдрома Дауна и доле ложноположительных результатов с применением четверного скрининга в практической работе 14 больниц Великобритании (46 000 беременностей, в том числе 88 с синдромом Дауна), о прогнозируемых рабочих характеристиках скрининга по возрасту матерей в том же исследовании, а также по данным, полученным при комбинированном скрининге в исследовании с участием 15 медицинских центров в США (36 000 беременностей, в том числе 92 с синдромом Дауна). Оценивая эти потери, мы исходили из допущения о частоте потерь в результате инвазивных диагностических процедур (CVS или амниоцентеза) порядка 1 %.
Оценочные характеристики пренатального скрининга по Англии и Уэльсу за период 1991–2006 гг.[3] [Данные за 2006 г. носят предварительный характер]

Трудно сказать, насколько точно эти допущения отражают положение дел в современной практике за отчетный период. Точные данные об использованных тестах скрининга и решении матерей после положительного результата скрининга не записывались (хотя NDSCR недавно начал сбор данных о тестах скрининга). Принятие этих допущений было основано на показателях, наблюдаемых в практике при проведении наиболее эффективного (четверного) теста по крови. В то же время следует отметить, что в отчетный период широко использовались двойной и тройной тесты, обладающие меньшей разрешающей способностью. Ультразвуковой скрининг без анализа маркеров крови также обладает худшими характеристиками по сравнению с четверным скринингом.
Таким образом, возможна следующая трактовка результатов современных наблюдений. Во-первых, хотя политика в области здравоохранения пропагандирует пренатальный скрининг в целях селективного прерывания беременности, сейчас рождается больше детей с синдромом Дауна, чем 15 лет назад, в том числе в процентном отношении к общему количеству новорожденных (рис. 4). За этот период оценочное снижение живорождений детей с синдромом Дауна за счет политики массового скрининга составило 44 % (с 16 985 при отсутствии вмешательств до 9525). Без скрининга у родителей могли бы быть разные соображения относительно сохранения беременности, но, тем не менее, интересно отметить, что со сдвигом деторождения на более поздний возраст связан ожидаемый рост распространения синдрома Дауна среди живорожденных без вмешательств, исходя из оценочной цифры 50 % (увеличение с 14,0 до 21,8 на 10 000) в период с 1992 до 2006 г.

Рис. 4 | Число живых детей, рождающихся с синдромом Дауна, продолжает расти:
а – общий показатель живорождений достиг пика за последние 15 лет, несмотря на приблизительно трехкратное увеличение числа пренатально диагностированных случаев этого синдрома;
б – распространение среди живорожденных продолжает увеличиваться, поскольку деторождение происходит в более позднем возрасте. При отсутствии прерываний беременности по показаниям, связанным с пренатальным диагнозом синдрома Дауна, его распространение среди живорожденных в настоящее время можно было бы оценить на приблизительном уровне 22 : 10 000 (1 : 455). Эти цифры примерно соответствуют современным данным о распространении синдрома Дауна среди новорожденных в Ирландии (где аборты запрещены законом).
Мы делаем вывод о том, что современная политика скрининга, по-видимому, ежегодно снижает число живорожденных детей с синдромом Дауна в Англии и Уэльсе приблизительно на 660 новых случаев и одновременно ведет к потере 400 детей, у которых нет синдрома Дауна. Введение обязательного комбинированного скрининга в первом триместре (как это рекомендовано Национальным институтом клинического мастерства Великобритании, Американским колледжем акушеров и гинекологов и недавно принято в Шотландии) приведет к выявлению большего числа детей с синдромом Дауна, которые в естественных условиях не дожили бы до родов. Если на практике вероятность потерь после CVS выше, чем после амниоцентеза, то принятие комбинированного скрининга в первом триместре может увеличить потери детей, у которых нет синдрома Дауна.
Жизнь по праву
Качество жизни большинства людей с синдромом Дауна во многих экономически развитых странах за последние 40 лет значительно улучшилось, существенно изменилась поддержка этих людей со стороны общества. Их медицинские потребности по большей части поняты обществом и удовлетворяются. Хорошая медицинская помощь помогла увеличить среднюю ожидаемую продолжительность жизни людей с синдромом Дауна во многих развитых странах приблизительно до 60 лет (с 12 лет в 1949 году), и все большее число таких людей сейчас реально доживает до возраста старше 70 лет. Растет число молодых людей с синдромом Дауна, получивших доступ к эффективному образованию и лечению, благодаря чему они достигают более высокого уровня грамотности и навыков общения. Все больше взрослых людей с синдромом Дауна, которые имеют общественно полезную и хорошо оплачиваемую работу, а также достигают достаточно высокого уровня контроля над своей жизнью. Предстоит еще многое сделать, и в отношении этого важного меньшинства людей пока остается много нерешенных проблем, но прогресс, достигнутый людьми с синдромом Дауна, поистине впечатляет.
Прогнозирование качества жизни
Знание того, что кто-то имеет не 46, а 47 хромосом, еще не дает достаточных оснований для точного предсказания качества его жизни. Одни дети с синдромом Дауна рождаются с пороками сердца (около 44 %), а у других таких врожденных пороков развития нет, у одних взрослых развивается деменция (до 9 % в возрасте 49 лет, до 18 % в возрасте 50–54 и до 35 % в возрасте 55–59 лет), а у других она не развивается, одни дети обучаются с большими трудностями, а другие достаточно легко, хотя число хромосом у всех людей с синдромом Дауна совершенно одинаковое. Парадоксально, но синдром Дауна, по-видимому, дает защиту от некоторых раковых и сердечно-сосудистых заболеваний.
Некоторые люди с синдромом Дауна пишут книги, снимаются в кино и на телевидении, среди них есть компетентные музыканты и талантливые спортсмены. Однако другие люди с синдромом Дауна с большим трудом находят себе применение в профессиональной сфере, поскольку могут выполнять только работу низкой квалификации. Многие люди с синдромом Дауна способны вносить позитивный вклад в семейные и общественные отношения, нередко создавая в жизни прочные связи на основе преданности и заботы. Очень редко таким людям свойственно антиобщественное, насильственное или криминальное поведение.
Качество жизни и общество
Насколько нам известно, до сих пор не проводилось серьезных и масштабных исследований, посвященных взглядам людей с синдромом Дауна на качество их жизни. В порядке наблюдения можно отметить, что они не рассматривают свое физическое и умственное состояние как источник страданий. Качество жизни людей с синдромом Дауна во многом зависит от отношения к ним общества, а не от синдрома Дауна как такового.
Надо ли продолжать скрининг?
Авторы этой статьи не считают синдром Дауна достаточным основанием для прерывания беременности и поэтому не согласны с основной идейной предпосылкой скрининга на синдром Дауна. Более того, потери детей, не имеющих синдрома Дауна, которые неизбежны в этом процессе, представляются неоправданными. И эта обеспокоенность довольно широко распространена в кругах специалистов. Обзорный анализ 40 случайно отобранных комиссий по этике научных исследований показал, что 86 % экспертов не считают современную практику скрининга и сопряженный с ней риск этически приемлемыми для достижения главной цели – избежать рождения человека с синдромом Дауна.
Будущее
Политика в области здравоохранения, связанная с селективным прерыванием беременности, в настоящее время не нацелена на большинство других генетических причин интеллектуальных нарушений, или поддающихся лечению болезней
Идет интенсивный поиск способов надежного выделения плодной ДНК из образцов материнской крови. В то же время есть еще одна насущная задача, требующая решения, – это снижение стоимости секвенирования генома хотя бы до 1000 долларов. Когда в обоих этих направлениях произойдет существенный сдвиг, мы сможем дать будущим родителям всестороннюю информацию о значительных факторах риска и множестве возможных исходов, которые могут повлиять (но могут и не повлиять) на качество жизни.ребенка.
«Если ДНК плода можно будет получать неинвазивно, то в практике скрининга мы создадим огромный массив информации с неопределенным значением. Такая информация способна принести больше вреда, чем пользы…» [3] [Shuster, E. Microarray genetic screening: a prenatal roadblock for life? // The Lancet. 2007. № 369(9560). P. 526–-529.]
Как могут супружеские пары придти к осознанному решению, сталкиваясь (например) лицом к лицу с выбором между оценочным уровнем риска аутизма и деменции? Как много беременностей может быть отвергнуто супружескими парами в стремлении получить «наилучшего» ребенка? Какое влияние окажет подобная практика на людей, которые «проскользнули через сито» и родились с «нежелательными» признаками?
Пренатальный скрининг на синдром Дауна был введен 20 лет назад с недостаточным общественным и политическим обсуждением. Когда станет реальным и широко доступным скрининг всего генома, многие неприятные проблемы, возникшие в результате опыта, полученного при скрининге на синдром Дауна, еще больше обострятся. Новая технология может стать доступной для нас в ближайшие 5 лет, поэтому уже сейчас надо развернуть более широкие общественные дебаты по этой теме.
Взгляды, выраженные в этой статье, отражают мнение ее авторов, которое не обязательно совпадает с личным мнением всех членов редколлегии.
Перевод А. Н. Прыткова
Все материалы на сайте несут информационный характер, обязательно проконсультируйтесь со специалистом!
Признаки синдрома Дауна при беременности можно выявить на 10 – 14 неделе. Первые результаты анализов могут оказаться ложноположительными. Сделать окончательные выводы можно только после комплексного обследования. Современная медицина уделяет диагностике аномалии пристальное внимание. Дети с нарушением хромосомного набора особенные. Уход за таким малышом и воспитание требует от родителей много моральных сил, наличия свободного времени и финансов. Ранняя пренатальная диагностика позволяет женщине, взвесив все «за» и «против», принять решение, касающееся беременности.

Что такое синдром Дауна
Синдромом Дауна называют генетический дефект, для которого характерно нарушение хромосомного набора. В норме хромосом должно быть сорок шесть. У детей, рожденных с синдромом Дауна, их на одну больше. Это влияет на общее развитие малыша и его состояние здоровья.
Особенные дети рождаются часто. Хромосомная аномалия по статистике встречается у одного новорожденного из 700. Детей с таким диагнозом называют «солнечными». Они доверчивы, все время улыбаются, не умеют злиться. Однако из-за умственных и физических недостатков «солнечным» детям тяжело приспособиться к жизни в социуме. Как будет развиваться ребенок с хромосомной патологией, точно спрогнозировать невозможно. Как и невозможно вылечить генетический дефект. Трудности возникают и при определении причин синдрома. Однако при всех сложностях понимания генетического сбоя его можно определить внутриутробно. Выявить хромосомное нарушение помогают анализы. Они позволяют распознать признаки синдрома в первом триместре.
Причины появления синдрома Дауна
Генетика – крайне сложная наука. Врачи не могут дать точного ответа, почему происходят определенные генетические мутации, в частности, почему возникает лишняя хромосома. «Солнечный» малыш может родиться у абсолютно здоровой пары. Давно доказано, что образ жизни партнеров, прием лекарств во время вынашивания, внешние факторы часто влияют на течение беременности и развитие плода. Однако ни один из этих факторов не является причиной появления генного сбоя. Конечно, беременность нужно планировать и первым шагом к рождению здорового ребенка является пересмотр своего образа жизни. Это снижает риски развития у плода различных заболеваний, но не генетических дефектов.
Хромосомную аномалию можно назвать ошибкой природы. Но все же генетики выделяют несколько факторов, повышающих риск рождения особенного ребенка:
-
 Поздние роды. После 35 лет опасность родить малыша с генетическими отклонениями повышается. Если матери исполнилось 45, вероятность зачать здорового ребенка ничтожно мала.
Поздние роды. После 35 лет опасность родить малыша с генетическими отклонениями повышается. Если матери исполнилось 45, вероятность зачать здорового ребенка ничтожно мала. - Возраст отца. После 40 лет качество спермы ухудшается, из-за чего возрастает возможность генетических дефектов.
- Кровное родство между супругами. Похожая генетическая информация повышает риски появления отклонений, в том числе синдрома Дауна.
- Случайное стечение обстоятельств при делении первых клеток.
Считается, что «солнечный» ребенок с высокой вероятностью может родиться у женщины, мать которой родила ее после тридцати семи лет. Наличие генетического сбоя часто связывают и с недостатком фолиевой кислоты в организме матери. Взаимосвязь между низким уровнем фолиата и врожденными мутациями действительно есть. Однако влияние фолиевой кислоты именно на хромосомный набор требует дополнительных исследований и доказательной базы.
Множество факторов, провоцирующих появление лишней хромосомы, остается загадкой для генетиков. Появление генных дефектов происходит на уровне, который пока медицина еще не успела понять.
Можно ли предупредить патологию?
Профилактические меры помогают избежать развития многих болезней у плода. Но профилактики генетических отклонений, к сожалению, не существует. Однако врачи дают несколько рекомендаций, позволяющих хотя бы минимально снизить риски развития синдрома Дауна:
- беременность нужно планировать;
- не стоит затягивать с рождением ребенка: желательно, чтобы возраст матери не превышал 35 лет;
- табу на родственные связи между партнерами;
- до и после зачатия нужно пройти консультацию у генетика;
- на этапе планирования, а затем и в первом триместре женщине рекомендуют принимать фолиевую кислоту и поливитамины.
Забеременев, нужно как можно раньше встать на учет в женскую консультацию. Это является гарантией своевременного проведения диагностических анализов и тестов, направленных на выявление признаков различных патологий эмбриона.
Скрининг-диагностика хромосомных отклонений у плода
 Современная медицина может диагностировать синдром Дауна внутриутробно. Будущим мамам предлагают пройти скрининг-диагностику, которая позволяет определить нарушения эмбрионального развития и выявить признаки различных патологий. Обязательно ли проходить исследование? Какие признаки синдрома Дауна у плода выявляет комплексное обследование? Не несут ли анализы и прочие диагностические мероприятия дополнительных рисков для беременности? Для многих женщины в интересном положении важно найти ответы на эти вопросы. В каждом индивидуальном случае исчерпывающие ответы может дать только врач.
Современная медицина может диагностировать синдром Дауна внутриутробно. Будущим мамам предлагают пройти скрининг-диагностику, которая позволяет определить нарушения эмбрионального развития и выявить признаки различных патологий. Обязательно ли проходить исследование? Какие признаки синдрома Дауна у плода выявляет комплексное обследование? Не несут ли анализы и прочие диагностические мероприятия дополнительных рисков для беременности? Для многих женщины в интересном положении важно найти ответы на эти вопросы. В каждом индивидуальном случае исчерпывающие ответы может дать только врач.
Как определить синдром Дауна при беременности? Раньше рождение особенных детей становилось шокирующим сюрпризом для родителей. Благодаря современной медицине выявить генетическое отклонение можно в период внутриутробного развития. Существует несколько диагностических методов, позволяющих заподозрить хромосомную аномалию у плода. Первичная проверка сводится к неинвазивным методам. К ним относят:
- УЗИ;
- анализ на ХГЧ;
- анализ на АФП.
Между десятой и тринадцатой неделями беременности будущие мамы проходят плановое УЗИ. Эта процедура не преследует цель выявить синдром Дауна. Она позволяет определить, как развивается плод в целом, увидеть отклонения от нормы. Однако по результатам УЗИ можно предположить и генетическую хромосомную патологию у эмбриона.
Точность скрининг-диагностики во многом зависит от квалификации специалиста, наличия в клинике современного оборудования. В комплексе с УЗИ делают анализ крови на синдром Дауна. Анализ можно считать информативным уже с 14 недели. С его помощью определяют биохимические маркеры в сыворотке крови. Для антенатального диагностирования хромосомной аномалии важны показания ХГЧ и АФП. Когда результаты анализа показывают низкую концентрацию белка и гормона, высока вероятность генетического нарушения. Однако по этому признаку точно определить наличие синдрома у эмбриона невозможно.
Анализы нужно повторять по графику. Если существует высокая вероятность хромосомной аномалии у плода, врач дает направление на дополнительные диагностические тесты и анализы. Будущей маме стоит сохранять спокойствие до уточнения диагноза. Последующая диагностика часто не подтверждает скрининг.
Признаки синдрома Дауна по УЗИ
УЗИ не может точно определить наличие у плода синдрома Дауна, но признаки при беременности можно распознать именно с помощью ультразвука. На отклонение от нормы указывает:
- увеличенное воротниковое пространство;
- гипоплазия носовой кости;
- размеры плода меньше нормы;
- уменьшенная верхняя челюсть;
- укороченные бедренные и плечевые кости;
- увеличенный мочевой пузырь;
- учащенное сердцебиение;
- наличие всего одной пуповинной артерии;
- изменения кровотока;
- отсутствие околоплодных вод либо маловодие.
 Главным маркером синдрома на первом УЗИ является размер воротникового пространства. У каждого плода в шейной зоне есть небольшое количество жидкости, которое формирует диаметр воротникового пространства. При трансвагинальном УЗИ допустимым показателем считается 2,5 мм. Если процедура проводится через брюшную стенку, то нормой можно считать результат, не превышающий 3 мм. Завышенные показатели являются первым признаком, указывающим на синдром Дауна. Первичное диагностирование проводят, когда сроки еще небольшие, поэтому другие признаки выявляют редко.
Главным маркером синдрома на первом УЗИ является размер воротникового пространства. У каждого плода в шейной зоне есть небольшое количество жидкости, которое формирует диаметр воротникового пространства. При трансвагинальном УЗИ допустимым показателем считается 2,5 мм. Если процедура проводится через брюшную стенку, то нормой можно считать результат, не превышающий 3 мм. Завышенные показатели являются первым признаком, указывающим на синдром Дауна. Первичное диагностирование проводят, когда сроки еще небольшие, поэтому другие признаки выявляют редко.
Во втором триместре на УЗИ оценивают длину носовых костей плода. Этот показатель является важным для постановки диагноза. У каждого второго ребенка с хромосомной аномалией наблюдается гипоплазия носовой кости. После 16 недели с помощью ультразвука уже можно увидеть больше характерных для генетической патологии признаков, если они имеются.
УЗИ не всегда помогает определить синдром. Однако оно указывает, что беременность рисковая. Результаты ультразвуковой процедуры определяют нужна ли дополнительная диагностика синдрома Дауна во время беременности.
Инвазивные методы диагностики
Когда первичные анализы показывают положительный либо сомнительный результат, врач назначает дополнительные процедуры. Они помогают точно поставить диагноз. Специфические диагностические методы имеют инвазивный характер. К ним относятся:
- амниоцентез;
- кордоцентез;
- тест хориона.
На десятой – двенадцатой недели при показаниях может быть проведена биопсия хориона. Эта процедура подразумевает забор внешней плодной оболочки и последующее исследование материала. По ворсинкам хориона можно узнать генетические особенности плода. Забор материала подразумевает проникновение в матку. Результаты анализа будут готовы через пару дней.
Начиная с семнадцатой – двадцать второй недели врач может рекомендовать будущей маме из группы риска пройти процедуру забора околоплодной жидкости. Этот метод называется амниоцентезом. Амниотическая жидкость может рассказать о хромосомном наборе ребенка. Для процедуры используют специальную иглу. С ее помощью в плодной оболочке создается отверстие. После забора жидкость исследуют в лабораторных условиях. Результаты будут готовы только через две – три недели. Параллельно может проводиться кордоцентез. Этот метод подразумевает изучение пуповинной крови.
Риски при дополнительных методах диагностики
 С помощью инвазивных методов синдром Дауна диагностируют практически без погрешностей. Однако процедуры характеризуются не только высокой точностью, но и рисками возникновения осложнений беременности. К таким рискам относят:
С помощью инвазивных методов синдром Дауна диагностируют практически без погрешностей. Однако процедуры характеризуются не только высокой точностью, но и рисками возникновения осложнений беременности. К таким рискам относят:
- выкидыш (самая высокая частность наблюдается при биопсии хориона – 3%);
- излияние околоплодных вод;
- инфицирование эмбриона;
- отслоение плодных оболочек.
Из-за возможных осложнений инвазивные методы не используют массово. Анализы проводят беременным по особым показаниям. Если первичный скрининг не выявил факторов, указывающих на синдром Дауна, то специальные тесты не назначают. Будущая мама должна осознавать риски специфических пренатальных исследований. Родители самостоятельно принимают решение о проведении дополнительного обследования. Тесты не являются обязательными.
Взвешенно подойти к вопросу необходимости инвазивных процедур, нацеленных на выявление синдрома Дауна внутриутробно, поможет консультация с высококвалифицированным специалистом.
Что делать, если диагноз подтвердился?
Если анализ на Дауна при беременности подтвердил признаки генного нарушения, родителям предстоит принять тяжелое решение. Патологию невозможно вылечить ни внутриутробно, ни когда малыш родится. С генетикой не поспоришь. При установленном диагнозе есть два пути: делать аборт или рожать ребенка с генетической аномалией. Аборт по медицинским показаниям делают на любом сроке. В случае выявления у плода синдрома Дауна врач не вправе отказывать женщине в прерывании беременности. Но и настаивать на этом он не может. Задача врача – правильно поставить диагноз, предупредить о возможных рисках. Окончательное решение всегда остается за родителями.
 Узнав, что скрининг показал признаки хромосомного дефекта, важно не делать поспешных шагов. Нужно сначала дождаться подтверждения анализов на синдром Дауна, ведь при беременности часто случаются диагностические ошибки. Скрининг не способен дать стопроцентную гарантию, что в утробе развивается малыш с генетической аномалией. Желательно проконсультироваться с несколькими генетиками. Важно помнить, что точные результаты скрининга можно получить только на современном оборудовании. Именно поэтому для первого УЗИ нужно выбрать хорошую клинику. По рекомендациям врачей нужно пройти специфические процедуры пренатальной диагностики.
Узнав, что скрининг показал признаки хромосомного дефекта, важно не делать поспешных шагов. Нужно сначала дождаться подтверждения анализов на синдром Дауна, ведь при беременности часто случаются диагностические ошибки. Скрининг не способен дать стопроцентную гарантию, что в утробе развивается малыш с генетической аномалией. Желательно проконсультироваться с несколькими генетиками. Важно помнить, что точные результаты скрининга можно получить только на современном оборудовании. Именно поэтому для первого УЗИ нужно выбрать хорошую клинику. По рекомендациям врачей нужно пройти специфические процедуры пренатальной диагностики.
Если женщина решит рожать ребенка с хромосомной аномалией, она должна быть готова к тому, что придется нелегко. Но правильный уход, стимулирование развития и соответствующее воспитание помогает сделать из «солнечного» ребенка полноценного члена общества.
Прогнозы при синдроме Дауна
У детей с синдромом Дауна всегда наблюдается отставание в физическом и умственном развитии. Однако прогнозы по развитию полностью зависят от готовности родителей заниматься особенным малышом. Если в ребенка с генетической патологией много вкладывать, то речевая и интеллектуальная задержка не будет бросаться в глаза так резко. «Солнечных» детей можно обучить и адаптировать к социуму. Однако им все дается намного тяжелее, чем сверстникам.
Первоочередная задача родителей – развить речевые и коммуникативные навыки ребенка. Особенному малышу требуется медицинское наблюдение. Оно должно осуществляться на протяжении всей жизни, ведь со временем могут проявиться симптомы сопутствующих заболеваний. Например, параллельно с генетической патологией нередко развивается порок сердца, тяжелые аномалии ЖКТ. При условии соответствующей медико-социальной поддержки врачи дают следующие прогнозы:
- Ребенок научится ходить и говорить, хотя речевые проблемы неизбежны.
- Особенный ребенок способен постичь азы грамоты. Однако важно учитывать, что это дается ему сложнее, чем другим детям.
- «Солнечный» ребенок может учиться не только в специализированной школе, но и общеобразовательной.
- Люди с синдромом Дауна могут стать частью общества: находить друзей, заключать брачные союзы, работать, реализовывать себя в творчестве.
- Люди с таким диагнозом сегодня в среднем живут 50 лет. Хотя еще недавно средняя продолжительность жизни была значительно ниже.
Решив сохранить беременность, несмотря на диагноз, нужно ориентироваться на положительные прогнозы. Во всем мире люди с генетическими отклонениями проживают обычную жизнь. Это возможно даже в странах СНГ, где вопросу адаптации особенных детей к социуму в последние годы стали уделять пристальное внимание.
- →
Синдром Дауна у плода
Что нужно знать, если у вашего будущего ребенка вероятен синдром Дауна
«У плода высокий риск синдрома Дауна», — эти слова боится услышать каждая беременная. Однако за ними не неизвестность, а отлаженный алгоритм действий. Как опровергнуть или подтвердить гипотезу и что делать, если генетическая аномалия точно есть, — в этом ознакомительном гиде.
Егорова Елена Александровна,
врач-генетик отделения антенатальной
диагностики охраны плода ГКБ им. В.В. Вересаева
Что такое синдром Дауна?
Синдром Дауна – самая частая хромосомная аномалия у человека. Патологию еще полтора века назад описал врач Джон Даун, но ее причину выяснили лишь после открытия ДНК. Геном обычного человека состоит из 46 хромосом: 23 он получает от матери и 23 — от отца. Однако иногда у отца или матери в зачатии участвует «дефектная» половая клетка с лишней хромосомой. В этом случае зародыш с самого начала будет иметь неправильное число хромосом — 47. В случае с синдромом Дауна лишняя хромосома в 21-й паре.
- 1 из 800 детей рождается с синдромом Дауна [1].
- Вероятность рождения ребенка вырастает у женщин после 35 лет [2].
- Отцовский возраст также играет роль, особенно после 42 лет [3].
Признаки синдрома Дауна
Слово «синдром» означает набор признаков, которыми обладают люди с этой патологией. Основные физические характеристики:
- низкий мышечный тонус (гипотония)
- плоская переносица
- раскосые глаза
- маленький рот и уши
- складки на затылке и шее
Медицинские признаки [1]:
- нарушения слуха (встречаются у 75% людей с синдромом Дауна)
- нарушения зрения (60—80%)
- врожденные пороки сердца (50%)
- заболевания щитовидной железы (24—50%) и др.
Степень умственных нарушений может варьироваться от незначительной до выраженной.
Диагностика во время беременности
Узнать о риске рождения ребенка с синдромом Дауна можно еще на ранних сроках беременности, в первом триместре. Вот как выглядит диагностика пошагово.
Шаг 1. Пренатальный скрининг I триместра
Первый этап – УЗИ: врач ультразвуковой диагностики измеряет параметры плода и смотрит, есть ли отклонения — маркеры хромосомных аномалий. К ним относят расширение воротникового пространства, маленькая носовая косточка или ее отсутствие. Второй этап пренатального скрининга I триместра — анализ крови на два белка: PAPP-A и ХГЧ. Затем результаты УЗИ и анализа крови вносятся в специальную международную программу, которая рассчитывает риски рождения ребенка с синдромом Дауна.
Важно! Отсутствие косточки носа, увеличение воротникового пространства — одни из маркеров, но далеко не 100-процентная гарантия аномалии. У здоровых детей эти особенности тоже возможны.
Шаг 2. Консультация генетика
Если выявлен высокий риск хромосомных аномалий, пациентка получает направление к врачу-генетику. С ним решается вопрос о дальнейшем дообследовании плода:
- инвазивная методика (аспирация или биопсия ворсин хориона, амниоцентез). Исследование направлено на подсчет хромосом у плода — так называемое определение кариотипа.
- неинвазивный пренатальный тест (НИПТ) — высоко информативный скрининговый метод исследования, направленный на выявление групп высокого риска рождения ребенка с синдромом Дауна. Для проведения теста проводится забор крови из вены не ранее 10-ой недели беременности. Этот метод исследования не является альтернативой раннему пренатальному скринингу на сроках 11-14 недель беременности. Кроме того, НИПТ не позволяет определить кариотип плода.
Важно! Родители также могут отказаться от какого-либо исследования.
Шаг 3. Инвазивный тест
Только инвазивный тест позволяет поставить окончательный диагноз и определить кариотип (хромосомный набор) у плода. В зависимости от срока беременности для анализа могут браться клетки хориона, околоплодных вод или пуповинной крови. Чаще всего производится забор околоплодных вод (амниоцентез).
Затем в генетической лаборатории проводится исследование биоматериала и определяется кариотип. Точность инвазивного теста — 100%, ведь в околоплодной жидкости содержится элементы плода.
Как проходит процедура амниоцентеза?
«Процедура амниоцентеза не требует наркоза или анестезии. Сначала мы обрабатываем операционное поле. Врач, который сидит за аппаратом для УЗИ, создает навигацию, и под контролем ультразвука выбирается свободный «карман», где нет петель пуповины, плодовых элементов. Производится прокол передней брюшной стенки, и мы аспирируем (набираем в шприц) околоплодные воды».

Шамугия Валериан Валерианович
Беременность и роды при синдроме Дауна у ребенка
Если результаты инвазивного теста подтверждают синдром Дауна, назначается консилиум. Врачи рассказывают родителям о патологии, состоянии плода, возможных вариантах развития событий и рисках. На этом этапе семья решает, сохранять или прерывать беременность.
«При решении семьи о дальнейшем вынашивании, беременная наблюдается в женской консультации. В случае обнаружения пороков развития у плода по результатам скрининговых исследований, будущая мама направляется до родов к профильным специалистам на консультацию. При отсутствии противопоказаний со стороны матери роды ведутся через естественные родовые пути и ничем не отличаются от родов у других рожениц».

Егорова Елена Александровна
Новорожденные с синдромом Дауна с первых минут жизни отличаются, у них даже могут быть меньшие баллы по шкале Апгар в силу сниженного мышечного тонуса и замедленной адаптации.
От матери ребенка не забирают, он точно так же остается с ней в палате совместного пребывания и на грудном вскармливании (разумеется, если нет необходимости в медицинской помощи). При этом с ГВ могут возникнуть проблемы из-за анатомических особенностей и сниженного мышечного тонуса. В этом случае можно обратиться к специалисту по грудному вскармливанию.
Как диагностируют синдром Дауна у новорожденных?
«У таких детей особая форма головы, уплощенный затылок, короткая шея, на которой можно легко собрать складку кожи. Иногда есть поперечные складки на руках и ногах. Маленький нос, широко расставленные раскосые глаза. Если ребенок рождается, и женщина до этого не подозревала о синдроме Дауна у него, то педиатр сообщает об этих признаках и предлагает дать согласие на анализ крови, чтобы определить кариотип ребенка».

Яковченко Светлана Анатольевна
Медицинские моменты, к которым важно подготовиться
Важно понимать: синдром Дауна — это набор различных характеристик и особенностей, многие из которых могут быть скорректированы за счет своевременной помощи. И речь не только о врачебной, но и о психологической, логопедической помощи, реабилитационных мероприятиях.
Дети с синдромом Дауна больше других подвержены некоторым заболеваниям, поэтому новорожденным обязательно стоит пройти обследования у специалистов:
- кардиолог: выяснить, нет ли отклонений в работе сердца;
- отоларинголог: сделать аудиограмму (в роддомах Москвы делают бесплатно всем);
- эндокринолог: проверить функционирование щитовидной железы;
- ортопед: исключить наличие дисплазии тазобедренных суставов или скорректировать ее;
- окулист: убедиться в отсутствии близорукости и нарушений в области глазного дна.
Заранее можно заручиться поддержкой психологов и родителей детей с синдром Дауна. В России помогут фонды «Даунсайд Ап» и «Синдром любви», где предоставляются образовательные материалы и бесплатная психологическая помощь.
Хотите рожать в Москве? Это легко!
Отправьте заявку на роды
Оставьте бесплатную заявку через форму на нашем сайте. Куратор поможет выбрать подходящий роддом, в соответствии с вашими пожеланиями и особенностями течения беременности.
Посетите первичный прием
Вы сможете получить дополнительную информацию о роддоме и задать вопросы врачу. После консультации специалист примет решение о возможности и сроках госпитализации.
Приезжайте на роды!
Ждем вас в день родов! При наличии патологии приехать на госпитализацию нужно в назначенную дату.
Получите подарок или 20 000 р.
Оформите свидетельство о рождении в родильном доме и получите подарочный набор «Наше сокровище».
Генетические болезни – особый вид патологии, который имеет свои законы диагностики и терапии. Одним из ее видов является мозаичный синдром Дауна– сложное и интересное заболевание. С одной стороны, оно в определенной мере ущемляет и ограничивает человека, а с другой – способно раскрыть его безграничные возможности вопреки всем устоям.
ЧТО ТАКОЕ СИНДРОМ ДАУНА
В норме хромосомный набор человека содержит 23 пары или 46 хромосом. Но при определенных условиях 21 пара способна мутировать (чаще утраиваться), приводя к генетическому дефекту. Именно он и называется синдром Дауна.
Первый раз проявления болезни были зафиксированы в 1866 году врачом из Англии Джоном Дауном. Его имя и дало название синдрому. Однако зависимость между заболеванием и хромосомными парами установлена лишь в 50-х годах 20 века.
Википедия трактует данное понятие как геномное нарушение, при котором кариотип содержит 47 хромосом вместо привычных 46. Это происходит потому, что 1 из 23 пар хромосом — 21, вместо двух имеет 3 копии.
Но под данную трактовку подпадает самый распространенный вид дефекта – трисомия 21 пары, развивающаяся во всех клетках организма. Это самый тяжелый вид заболевания с ярко выраженными патологиями.
Другим вариантом синдромаявляется робертсоновская транслокация. Встречается она чуть реже, чем первый вариант. При ней 21 пара не утроена, а, наоборот, ее хромосомы склеены между собой, а общее количество хромосом составляет 45.
И, наконец, еще один вид патологии – мозаичный синдром Дауна. Его особенность проявляется тем, что пресловутая пара хромосом утраивается, но патология затрагивает только часть клеток.
МОЗАИЦИЗМ – ОБЩАЯ ХАРАКТЕРИСТИКА
Мозаичную форму синдрома Дауна еще называют мозаицизмом. Это редчайший тип данного заболевания, который проявляется в двух случаях из ста. Он характеризуется менее выраженными симптомами, то есть, можно сказать, что это легкая степень заболевания.
Она развивается на самой ранней стадии формирования зародыша, из-за чего в процесс вовлекаются не все клетки. Такая особенность этого вида патологии значительно осложняет ее диагностику.
Степень выраженности этого типа синдрома зависит от того, какие ткани и сколько вовлечены в процесс.
Детки с мозаичной формой синдрома Дауна в состоянии вполне нормально развиваться, их внешность может быть вполне гармоничной. Но некоторые особые признаки патологии имеются.
Отдельные трудности у таких детей развиваются в раннем возрасте. В этот период у малышей отмечается отставание в психомоторном развитии. При взрослении эти дефекты сглаживаются, и умственное развитие таких людей мало чем отличается от среднестатистических. Однако у них наблюдается своеобразное восприятие окружающего мира и нюансы речи, но подобные особенности встречаются и у обычных индивидов.
ПРИЧИНЫ И СПОСОБСТВУЮЩИЕ ФАКТОРЫ
Причин, по которым происходит мутация 21 хромосомной пары, существует несколько:
- патологическое зиготное деление;
- хромосомные расхождения во время митоза;
- перекомбинирование хромосом;
- наследование от родителей.
Подобные патологические изменения провоцируются рядом факторов:
- В первую очередь, это возраст родителей. Примечательно, что большее влияние здесь имеет возраст отца. Шансы родить больного малыша значительно повышаются после 35 лет.
- Инцест. Ребенок, рожденный вследствие половой связи между кровными родственниками, имеет высокую вероятность заполучить генетическое заболевание.
- Алкоголизм, курение, наркомания приводят к уродствам, в том числе и на хромосомном уровне.
- Наследственность, причем зачинщиками могут стать не только отец с матерью, но и ближайшие родственники. Некоторые ученые считают, что на возникновение синдрома влияет возраст бабушки, в котором она родила мать.
Болезнь не имеет половой, расовой и географической принадлежности. Она распространена по всему земному шару. А СД, как таковой, является самым распространенным генетическим заболеванием.
ВНЕШНИЕ ПРИЗНАКИ МОЗАИЧНОГО СИНДРОМА
Как уже было сказано, люди с подобной формой заболевания могут особо не различаться по развитию и внешности со своими сверстниками. Среди них есть даже очень привлекательные дети и взрослые.
Хотя, с другой стороны, многие носители этого дефекта имеют такие же признаки, как при часто встречающейся трисомии.
Дети с мозаичным синдромом Дауна часто маленького роста, и его увеличение происходит крайне медленно. Конечности непропорциональны по отношению к телу и имеют уменьшенные размеры.
В 90% случаев такие люди являются обладателями плоского лица и брахицефалии – укороченного черепа с плоским затылком. Шея, как правило, короткая с утолщенной кожной складкой. Подобный признак заметен уже в период новорожденности.
Характерные признаки лица у людей с подобным дефектом – плоская переносица и маленький нос, в 30% случаев возможно развитие страбизма (косоглазия).
Самое яркое проявление синдрома Дауна, которое сопровождает все его формы – это эпикантус. Данным понятием обозначают кожную складку, которая слегка нависает над внутренним краем глаза. Из-за такой особенности люди-дауны напоминают представителей монголоидной расы. И именно поэтому первооткрыватель дефекта назвал его изначально монголизмом, а больных – монголоидами.
К другим особенностям лица относят искаженное небо в виде арки и аномальные зубы. Данные дефекты и мышечная гипотония мешают закрыть рот, поэтому он всегда полуоткрыт. Язык у детей с мозаичной формой синдромабороздчатый. Вместе с готическим небом они затрудняют сосание, из-за чего такой ребенок плохо прибавляет в весе. Впрочем, для легкой степени заболевания, коим является мозаицизм, это характерно не всегда.
На радужке, по ее окружности могут присутствовать пигментные пятна Брушфильда. Еще одна особенность — аномальные уши, которые расположены ниже линии глаз. Они деформированы, часто оттопыриваются и могут вызывать проблемы со слухом.
Аномалии захватывают и опорно-двигательный аппарат. Они проявляются лабильностью суставов и деформацией костей. К примеру, грудина имеет килевидную форму. Патогномоничный симптом – клинодактилия или искривление мизинца. Деформируются также ребра и позвоночник. Это связано с недоразвитостью костной ткани.
Появление лишних кожных складок – частый признак даунизма. Они формируются из-за недоразвития костей, поэтому кожа между ними плохо натягивается. Кроме шейной, характерны также складки поперек ладони и в локтевом сгибе.
Внешние деформации часто становятся причиной нарушений в работе внутренних органов. Неправильная форма костей, гипотония мышц и другие особенности приводят к таким внутренним патологиям:
- аномалии развития сосудов и сердца;
- проблемы со зрением и слухом;
- нарушения органов пищеварения;
- недоразвитие почек;
- гипотиреоз.
Еще раз заметим, что у людей-даунов с мозаичным вариантом далеко не всегда все симптомы сочетаются. Многие из них не проявляются, что затрудняет распознавание заболевания.
ПСИХОМОТОРНОЕ И УМСТВЕННОЕ РАЗВИТИЕ
Дефекты в развитии детей с таким синдромом появляются по нескольким причинам:
- снижение зрения и слуха, из-за чего ребенок не в состоянии воспринимать информацию. Вследствие этого происходят и когнитивные нарушения;
- гипотонус мышц — малыши поздно начинают держать голову, переворачиваться, ходить. Страдает моторика;
- проблемы с опорно-двигательным аппаратом;
- деформация неба, зубов и языка вызывает речевые затруднения, поэтому речь таких людей может быть непонятной.
При мозаичной форме заболевания таких дефектов может и не быть, поэтому эти детки достаточно хорошо развиваются, их умственное развитие практически не страдает. Для них разрабатывают специальные программы, и здесь большая роль принадлежит родителям. От того, насколько качественно и стабильно они будут заниматься со своим ребенком, зависят его дальнейшие способности и успехи.
Дети с мозаицизмом очень способные к обучению. Они могут посещать обычный садик и школу, и даже преуспевать больше, чем некоторые их здоровые сверстники.
Их возможности, способности и развитие в целом очень разнятся. На форумах мамочки таких детей делятся своими достижениями и по-разному описывают своих малышей с подобным синдромом.
К примеру, одна мама говорит о том, что ее сын, которому уже 8 лет и который страдает мозаичной формой СД, до сих пор не разговаривает. Хотя они проходят реабилитацию в соответствующем центре.
Тогда как другая мама, у которой младший малыш имеет такое заболевание, утверждает, что он ничем не отличается от старшего, даже более находчивый.
Многие дети с мозаичным типом СД сублимируют свои дефектные особенности в невероятные достижения.
Айя Ивамото — девушка с мозаицизмом из Японии, родители которой рассказали о её болезни только на втором курсе института. Она посещала садик, успешно окончила школу и университет. Изучила два языка: английский и французский, и занимается иностранными переводами. Преподает в школах и вузах, принимала участие в международной конференции.
Совместно с мамой издала книгу о путешествии во Францию. Регулярно поддерживает и борется за права людей с синдромом Дауна.
Раймонд Ху – парень с мозаичным синдромом Дауна из США, который рисует картины с помощью старинной китайской техники. Он создает их акварельными красками и тушью на рисовом бумажном полотне.
В группу людей с подобным дефектом входит много актеров. К одной из наиболее известных таких личностей относится актер Пабло Пинеда. Ему досталась главная роль в фильме «Я тоже». Он также является частым гостем в различных телешоу, где освещает проблемы педагогики и развития детей.
Джейми Бауэр, сыгравший в «Американской истории ужасов», Паскаль Дюкенн, Крис Берк — все эти актеры имеют мозаичный синдром Дауна.
Люди с таким диагнозом находят себя в разных сферах жизни. Тим Харрис – владелец ресторана. Рональд Дженкинс – известный музыкант, приручивший синтезатор. Ему нет равных в электронной музыке. Мигель Томасин — популярный барабанщик, участник группы Reynols. Карен Гафнии – девушка, занимающаяся плаванием. Стала первой, кто преодолел дистанцию в 15 км. Вода при этом достигала температуры +15.
Глядя на такие примеры, сложно предугадать, как будет развиваться ребенок с мозаичной формой синдрома Дауна. Ясно одно: чтобы он стал успешным и развитым, нужна кропотливая работа как со стороны ребенка, так и его родителей.
КАК ДИАГНОСТИРОВАТЬ БОЛЕЗНЬ
Синдром Дауна можно распознать еще в пренатальном периоде, то есть во время беременности. Что касается его мозаичной формы, то в отдельных случаях его диагностика на данном этапе затрудняется ввиду скудности проявлений и поражении не всех хромосом. В таком случае его раскрывают только после родов.
Выявить заболевание удается несколькими методами:
1.УЗИ-диагностика. Ее проводят каждые 3 месяца беременности. Уже в первом триместре, с 8 по 12 неделю, можно распознать некоторые признаки СД. Например, утолщение воротниковой зоны.
2.Во втором триместре УЗИ покажет дефекты развития ЦНС, органов пищеварения, выделительной системы и слуха, а также сердечные пороки. На третьем УЗИ специалист увидит мелкие аномалии развития.
3.Анализ крови матери. Первый триместр (с 8 по 12 недели) определяет количество веществ, которые продуцирует плод:
- ассоциированный с беременностью плазменный протеин А (РАРР-А);
- хориогонадотропин человека (ХГЧ). Если уровень ХГЧ повышен, а РАРР-А понижен, это может говорить о патологии;
4.Второй триместр (с 18 по 21 неделю) определяет следующие показатели:
- альфа-фетопротеин;
- ХГЧ;
- свободный эстриол.
Подобные исследования не дают 100% гарантии наличия или отсутствия патологии. Если беременная попала в зону риска, то есть перечисленные анализы показали нестандартный результат, женщине проводят инвазивные процедуры. Они позволяют получить материал плода для уточнения диагноза:
- биопсия хориона – процедура дает возможность получить тканевые образцы плода. Ее осуществляют с помощью пункции брюшной стенки, а также через шейку матки специальными щипцами или катетером. Проводят на ранних сроках беременности, в 8—12 недель;
- амниоцентез – осуществляют в период 14—18 недель. Делают пункцию оболочки плода для забора околоплодных вод;
- кордоцентез проводится на поздних сроках вынашивания. Производят забор крови из пуповины.
Данные инвазивные методы являются довольно опасными, так как существует риск разрыва околоплодного пузыря, выкидыша, а также инфицирования матери и ребенка.
ПОМОГИ СВОЕМУ РЕБЕНКУ
Мозаичный вариант СД, несмотря на более легкое течение, требует постоянной работы с такими детьми. К сожалению, окончательно избавиться от патологии невозможно, но с помощью многопрофильной терапии можно помочь ребенку лучше адаптироваться к социуму и не чувствовать себя обделенным.
Очень важно для детей с синдромом Дауна проводить массаж и лечебную физкультуру. Они позволят повысить тонус мышц и укрепить их, устранят контрактуры, стабилизируют работу суставов и всего опорно-двигательного аппарата.
Массаж показан с 2 недель рождения. Но не все приемы позволительно использовать в этом возрасте. Разминание не применяется детям до 3 месяцев. Если у малыша есть проблемы с сердцем, следует проконсультироваться с врачом по поводу массажных приемов.
Из методов ЛФК обязательно используйте упражнения на мяче. Благодаря им происходит развитие двигательных рефлексов и координации.
Показаны для детей с СД занятия плаванием. Оно выполняет функцию гидромассажа.
Особо выделяют такие методы лечения, как иппотерапия и дельфинотерапия.
Иппотерапия – это терапевтическое воздействие, достигаемое при общении с лошадьми. Такой метод обеспечивает:
- развитие равновесия и внимания;
- придает уверенности в себе;
- тепло, которое исходит от лошади, успокаивает ребенка и дает ему чувство защищенности.
Это отличный метод, позволяющий уравновесить нервную систему людей с любым типом синдрома Дауна. Но он требует выполнения некоторых условий:
- Важно, чтобы лошадь была большая, а не пони. Они чрезмерно суетливы.
- Перед тем как сесть на лошадь, с ней нужно установить контакт: поговорить, покормить, погладить.
- Животное должно быть без седла и подков.
- Не рекомендуется кататься по асфальту.
Дельфинотерапия обеспечивает расслабление и улучшение настроения, придает уверенности в себе, помогает приобрести навыки общения. Этот метод также стимулирует физическое развитие. Ультразвук, который выделяют дельфины, восстанавливает нормальные биотоки.
К другим способам терапии относят:
- назначение медикаментозных средств — гормоны, психостимуляторы, нейрометаболиты, витаминные комплексы;
- консультации психолога и психотерапевта;
- диетотерапия — нередко такие больные страдают ожирением, которое способно приводить к другим патологиям. Поэтому следует соблюдать систему правильного питания, чтобы предотвратить чрезмерный набор веса;
- постоянное наблюдение у узких специалистов.
ПСИХОМОТОРНОЕ РАЗВИТИЕ
Обучение людей с синдромом Дауна – очень благодарное дело. Каждое достижение приносит им чрезвычайно много радости. Они с большим энтузиазмом подходят к этому процессу, прилагая немало усилий.
С самого раннего возраста люди с СД требуют пристального внимания и тщательной работы с ними. Дети с мозаичной формой по своему развитию приближены к норме, но все-таки имеют некоторые особенности, которые нужно корректировать.
Следует понимать, что мышление у таких детей немного иное. Оно более инертное, нередко такому малышу сложно сконцентрироваться, ему не хватает усидчивости. Поэтому к процессу их обучения нужно подходить творчески, лучше в игровой форме.
Новую информацию им следует преподносить короткими фразами, повторяя их по несколько раз, так как кратковременная память развита недостаточно. Но главное, делать это интересно и увлекательно. Учитывайте, что такие ученики быстрее других утомляются, поэтому следует делать перерывы в процессе занятий, чередовать умственную деятельность с физической.
Проблемы со слухом и зрением также снижают способность воспринимать информацию, замедляют учебный процесс. Это также следует учитывать, и подстраивать занятия под эти особенности.
Следует обращать внимание на развитие образного и абстрактного мышления: разъяснение утверждений и понятий, предъявление доказательств, расположение предметов в пространстве, их классификация и т.д.
Речь у детей с СД может быть неразборчивой и скудной. Это проблема требует занятий с логопедом. Это позволит правильно поставить речь и сделать ее более доступной для понимания.
Важно развивать моторику, ведь она дает возможность детям обслуживать себя в быту. Мышечная слабость снижает способность манипулировать ладонью и пальцами. Их следует разрабатывать. Например, можно использовать упражнение, при котором кисть фиксируется на поверхности стола на ребре ладони. При этом рисование выполняется 3 пальцами, исключая мизинец и безымянный.
Разрабатывать кисти можно с помощью различных приемов:
- сжимать кулаки, имитировать пинцетный захват и в виде щепотки. Поочередно дотрагиваться всеми пальцами руки до большого пальца;
- рисование, в том числе пальчиковое, в разных плоскостях — в строго горизонтальной или вертикальной, под острым или тупым углом;
- лепка из любого материала — пластилин, глина, тесто;
- играть в ладушки;
- разрыв газеты;
- перелистывание страниц книги;
- использование подручных средств — раскладывать пуговицы по разным категориям, собирать их на нитке, изготавливать украшения. Можно сортировать и пересыпать крупы. Но здесь важна умеренность, чтобы не утомить маленького ученика. Применимы также манипуляции с банками и крышками;
- складывание мозаики и пазл. Но следует подбирать подходящие для возраста ребенка объекты, чтобы он мог самостоятельно их собрать;
- работа с ножницами, выкладывание аппликаций. Создание выкроек;
- обучайте малыша самостоятельно одеваться, совладать со шнурками, молнией, пуговицами. Можно тренировать его с помощью куклы.
Занимаясь с детьми подобным образом, можно не только обучить их физическим навыкам — это обеспечивает непосредственное общение с малышом, стимулирует его психическое и умственное развитие.
Существуют специальные методики, которые дают направление в обучении детей-даунов:
- Метод Зайцева. Автор разработал специальные кубики, таблицы и музыкальное сопровождение, которые призваны обучать навыкам чтения. Это, в свою очередь, влияет на качество письма в дальнейшем и сглаживает интеллектуальные проблемы.
- Методика Монтессори. Его суть – создать обстановку, в которой малыш будет заниматься по собственному желанию. Он сам выбирает себе род занятий из предложенного ассортимента. Как правило, обучение ведется в игровой форме.
- Метод Никитиных — легкость и свобода в обучении, непринужденная обстановка. Упор делается на физическом развитии и закаливании. Все игровые принадлежности должны иметь обучающую основу.
- Методика Глена Домана — начинать обучение с самого раннего возраста. Уже с 1 года жизни развивать речь, преподавать основы счета и чтения.
- Методика Сесиль Лупан — преподносить информацию ребенку так, чтобы заинтересовать его, чтобы он сам стремился к обучению. Для этого постоянно предлагать что-то новое, постепенно стимулируя его и самому расширять свои познания. Главные критерии – любознательность и самостоятельность.
Очень важны коллективные занятия, при которых дети тянутся и ориентируются друг на друга.
ВЗГЛЯД В БУДУЩЕЕ
Ученые постоянно ведут исследования в области генетических заболеваний, ищут новые эффективные методы их диагностики и лечения.
Так, ученые из США разработали компьютерную программу, с помощью которой можно определить легкую степень синдрома Дауна и других подобных патологий по фотографии, когда эти признаки не видны вооруженным глазом. Программа сканирует фото, и выдает даже те нюансы, которые не видит специалист.
Английские ученые разработали метод определения синдрома по анализу крови беременной. Исследование проводилось среди более 2 тыс. женщин и проявило точность до 99%. Данный анализ базируется на определении лишней хромосомы. Он способен заменить даже небезопасные инвазивные методы диагностики мозаичного синдрома Дауна.
В среднем, люди с данной патологией живут до 50 лет, а при легкой степени — и больше. Женщины способны к зачатию при всех формах болезни. У мужчин повышается эта способность при мозаичном варианте. Союз таких людей дает высокую вероятность рождения ребенка с синдромом Дауна. Но, тем не менее, остается небольшой процент вероятности появления здорового малыша.
Мозаичный синдром Дауна – это патология, которая легко поддается корректировке. Такие люди могут мало отличаться от здорового населения. Некоторые из них даже становятся успешными в жизни, проявляя невероятные умения и способности.
Мы должны понимать, что эти «особенные» люди – часть нашего социума. Они, как никто другой, нуждаются в поддержке и заботе, а главное, во внимании!
Вся информация взята из открытых источников.
Если вы считаете, что ваши авторские права нарушены, пожалуйста,
напишите в чате на этом сайте, приложив скан документа подтверждающего ваше право.
Мы убедимся в этом и сразу снимем публикацию.

