Пересмотр стекол
Москва,
Духовской переулок, 22Б
350015,
Краснодар,
Северная ул, 315
198035,
Санкт-Петербург,
Межевой канал, д.4, лит.А
603155,
Нижний Новгород,
Большая Печёрская ул., д.26
Обновлено: 06 июля 2022
62630
При онкологических заболеваниях материал опухоли берут для гистологического или цитологического исследования. Это необходимо для подтверждения диагноза и определения тактики дальнейшего ведения пациента.
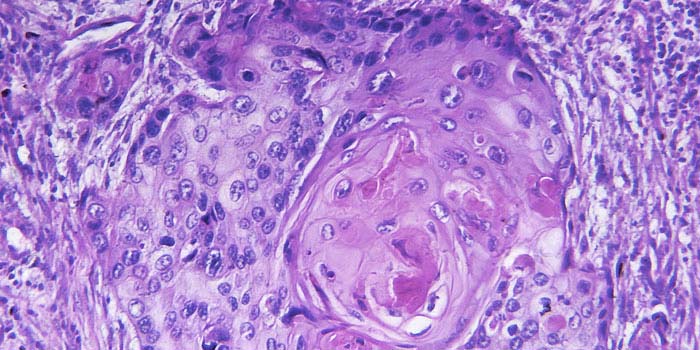
Пересмотр гистологических стекол: опухолевая ткань
Полученный во время операции или на биопсии образец ткани (или клеточный материал) специальным образом фиксируют и окрашивают, чтобы изучить под микроскопом и иммуногистохимическими методами. Последние позволяют даже определить органопринадлежность опухоли. [1]
Что такое блоки и стекла?
Эти термины обозначают ткань, полученную во время биопсии и подготовленную особым образом. В первую очередь образцы заливают раствором формалина и проводят специальную обработку. Это нужно для того, чтобы зафиксировать материал, чтобы клетки не разрушились. Затем ткани необходимо придать нужную степень плотности. Для этого ее помещают в парафин – так получаются гистологические блоки.

Гистологические блоки, образец ткани помещен в парафин
Но и такие образцы пока еще не готовы к исследованию. Ткань в блоке нельзя рассмотреть под микроскопом, потому что она не пропускает свет, а слои клеток накладываются друг на друга. Чтобы ткань стала прозрачной и доступной для изучения, блок нужно нарезать на очень тонкие слои с помощью специального инструмента – микротома. Эти тоненькие слои помещают на стекла и фиксируют – получаются гистологические стёкла. [2,3]

Гистологические стекла
Если у пациента обнаружен рак, то лаборатория обязана хранить гистологические блоки пожизненно, а если патологии не выявлено – в течение пяти лет. Гистологические стекла при диагностированном онкологическом заболевании тоже хранятся пожизненно. Если нужно выполнить пересмотр, то можно обратиться в лабораторию, где проводилось исследование, и получить оба этих вида материала. [4]
Когда и почему необходим пересмотр стекол?
Если морфологическое заключение не соответствует клинической картине опухоли, а также снимкам МРТ или КТ, то стекла отправляют на пересмотр в другое лечебное учреждение. Обычно пересмотром стекол занимаются специалисты с многолетним стажем работы и уникальным опытом диагностики редких опухолей. Дополнительный ручной пересмотр исключает возможность ошибки, связанной с использованием автоматических анализаторов.

Почему могут возникать ошибки при первичном просматривании стекол?
- неправильный забор материала, например, захвачен не весь слой эпителия, и невозможно судить о глубине поражения;
- проведена биопсия участка здоровой ткани;
- некачественная обработка материала в лаборатории;
- малое количество изученных срезов;
- недостаточная квалификация патоморфолога. [5]
Качественное микроскопическое и иммуногистохимическое исследование позволяет начать оправданное и своевременное лечение опухоли, а значит, увеличивает шансы на излечение и выживаемость пациента при онкологических заболеваниях. Оптимально, если морфологический диагноз будет подтвержден двумя специалистами.
Список литературы:
- Tatyana S. Gurina; Lary Simms. Histology, Staining. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
- В. А. Корьяк, Л. А. Николаева. Основы гистологической техники. Учебное пособие.
- Гистологическое изучение микропрепаратов тканей и органов. Гистология, эмбриология, цитология. Под ред. д.м.н., доц. Н. Ю. Матвеевой. Владивосток, Медицина ДВ, 2015.
- Приказ МЗ РФ № 179н от 24.03.2016 г. «О правилах проведения патолого-анатомических исследований».
- P. Morelli, E. Porazzi, M. Ruspini, U. Restelli, and G. Banfi. Analysis of errors in histology by root cause analysis: a pilot study. J Prev Med Hyg. 2013 Jun; 54(2): 90–96.
В онкологии любая врачебная ошибка грозит серьёзными последствиями: некорректно назначенная токсичная химиотерапия может убить пациента так же, как и отсутствие лечения, если у пациента есть рак, но диагноза нет.
Число онкологических диагнозов в России, как и во всём мире, растёт: в прошлом году отечественные врачи выявили 617,2 тысячи новых случаев злокачественных заболеваний – это на 20 тысяч больше, чем в 2017-м. Между тем, по мнению экспертов, как минимум 30% такихдиагнозов требуют корректировки: в уточнении могут нуждаться как вид ибиологические характеристикиопухоли или распространённость процесса, так и самый важный вопрос: злокачественная опухоль или доброкачественная.
Никто не застрахован от ошибок
Диагноз «рак» ставит врач-онколог, опираясь на результаты морфологических исследований. Основное из них – гистологическое, во время которого фрагмент опухоли исследуется под микроскопом: оно позволяет увидеть структурные изменения тканей, понять, идёт ли речь о раке или о доброкачественном новообразовании. Для его выполнения образец ткани, полученный при биопсии или, например, во время операции, направляется в патоморфологическую лабораторию, где его обрабатывают и делают из него парафиновые блоки, а блоки нарезают на гистологические стёкла, которые изучает врач-патоморфолог.
Для уточнения диагноза проводится углублённый иммуногистохимический анализ: его применяют, если первичный очаг заболевания неизвестен или обнаруженные клетки трудно отнести к определённому виду рака. Это исследование основано на использовании антител, которые вступают в реакции с антигенами опухоли. Набор характерных антител существует практически для каждого вида онкологических заболеваний, поэтому при помощи такого исследования можно подтвердить или опровергнуть диагноз, а также получить уточняющую информацию о заболевании. Но иногда и его недостаточно: часть случаев требует дополнительного молекулярно-генетического исследования для того, чтобы предсказать развитие болезни и подобрать эффективную схему лечения.
На всех этапах диагностики рака возможны ошибки: стёкла с образцами могут перепутать, при биопсии могут взять кусочек ткани не с того участка, сам врач, проводящий исследование, может ошибиться. Результаты исследований гистологических стёкол всегда зависят от квалификации врача, который смотрит в микроскоп, и случаев, с которыми ему уже доводилось сталкиваться на практике, ведь ни один патолог не может знать абсолютно все виды рака. Знания и опыт требуются как для выявления изменений, так и для верной трактовки результата. Цена ошибки в этом случае очень высока: если неопытный врач принял особенности строения тканей, характерные для некоторых доброкачественных состояний, за рак, пациента направят на операцию и сложное лечение, которого можно было бы избежать при выполнении исследования высококвалифицированным специалистом. При этом врач, который поставил диагноз, может и не подозревать, что ошибся.
Семь раз проверь
Чтобы избежать неправильного диагноза и, как следствие, некорректного лечения, необходимо показать гистологические блоки второму специалисту, желательно – специализирующемуся на конкретной локализации рака. В 2016 году на базе Лаборатории «Гемотест» – федеральной медицинской сети, которая охватывает 280 городов России, – был создан Независимый экспертный совет в рамках проекта «Онкологическая экспертиза». В совет вошли 30 ведущих специалистов национальных медицинских исследовательских центров, которые проводят пересмотр гистологических и цитологических препаратов, полученных в любых медицинских учреждениях, частных и государственных.
Для получения экспертного заключения достаточно отнести препараты – стёкла или блоки – в любое лабораторное отделение «Гемотест». В большинстве случаев при пересмотре диагноза выявляется клинически значимое расхождение – такое, которое способно существенно повлиять на тактику лечения. «Одно из самых сложных направлений в онкоморфологии – опухоли кроветворной и лимфоидной тканей, опухоли мягких тканей и костей, в которых частота расхождений высокая. В некоторых выборках расхождения могут достигать 50%, то есть из двух входящих случаев в одном диагноз меняется. Иногда процент расхождения выше», – говорит заведующий отделением клинической молекулярной морфологии Северо-Западного государственного медицинского университета имени И. И. Мечникова, консультант Экспертного совета «Гемостест», руководитель направления «Телепатология» Юрий Криволапов.
«Патологоанатом ориентируется на собственный опыт, квалификацию, существующие стандарты диагностики и критерии патологии. Естественно, если доктор не обладает должной практикой диагностики определённой патологии, то он может ошибиться, особенно в переходных моментах. Именно с этим и связано такое количество расхождений, – объясняет руководитель отдела гистологии лаборатории «Гемостест» Сергей Кижаев. – И часто, пересматривая биоматериал пациента, направленный из региональной лаборатории, мы даём заключение, отличное от первоначального. В своей практике мы используем несколько пар глаз, чтобы сойтись в одном мнении».
Опыт лаборатории «Гемотест»: результаты пересмотра диагнозов в рамках проекта «Второе мнение» (3 года, 2500 случаев)
Случай №28:

 Материалы 14-летнего пациента с подозрением на злокачественную опухоль яичка поступили в лабораторию ЮНИМ в Технопарке Сколково. Были проведены все необходимые гистологические и иммуногистохимические исследования, материалы были проконсультированы с помощью системы Digital Pathology© с пятью российскими и зарубежными патологами. По результатам консилиума, специалисты пришли к мнению, что у пациента наблюдается пролиферация мезотелия без признаков злокачественности (аденоматоидная опухоль или реактивная пролиферация мезотелия) — лечение и прогноз будут кардинально изменены.
Материалы 14-летнего пациента с подозрением на злокачественную опухоль яичка поступили в лабораторию ЮНИМ в Технопарке Сколково. Были проведены все необходимые гистологические и иммуногистохимические исследования, материалы были проконсультированы с помощью системы Digital Pathology© с пятью российскими и зарубежными патологами. По результатам консилиума, специалисты пришли к мнению, что у пациента наблюдается пролиферация мезотелия без признаков злокачественности (аденоматоидная опухоль или реактивная пролиферация мезотелия) — лечение и прогноз будут кардинально изменены.
Случай №27:

 Материалы 32-летней пациентки с подозрением на злокачественное новообразование нижней доли левого легкого были доставлены в новую лабораторию ЮНИМ в Технопарке Сколково. За 3 дня были проведены все необходимые гистологические и иммуногистохимические исследования, материалы были проконсультированы тремя патологами, которые коллегиально установили, что у пациентки — склерозирующая пневмоцитома, редко встречающаяся доброкачественная опухоль.
Материалы 32-летней пациентки с подозрением на злокачественное новообразование нижней доли левого легкого были доставлены в новую лабораторию ЮНИМ в Технопарке Сколково. За 3 дня были проведены все необходимые гистологические и иммуногистохимические исследования, материалы были проконсультированы тремя патологами, которые коллегиально установили, что у пациентки — склерозирующая пневмоцитома, редко встречающаяся доброкачественная опухоль.
Случай №26:
 Важным аргументом для проведения иммуногистохимических исследований является возможность предположения первичного очага опухоли в случае наличия метастазов из невыясненного очага. В данном случае поступил материал пациента с описанием «низкодифференцированная аденокарцинома без убедительных органоспецифических признаков». Иммуногистохимические исследования позволили предположить наиболее вероятный первичный очаг — молочную железу.
Важным аргументом для проведения иммуногистохимических исследований является возможность предположения первичного очага опухоли в случае наличия метастазов из невыясненного очага. В данном случае поступил материал пациента с описанием «низкодифференцированная аденокарцинома без убедительных органоспецифических признаков». Иммуногистохимические исследования позволили предположить наиболее вероятный первичный очаг — молочную железу.
Случай №25:
 В сложных случаях диагностики даже опытный врач может испытывать затруднения с постановкой точного диагноза. Тогда патологи обращаются к коллегам, специализирующимся на определенных видах опухоли, например, к дерматопатологам, как в случае этого пациента. Раньше материал было необходимо физически доставить на стол к другому врачу. Сейчас эта проблема решается быстро и просто — консультации с другими патологами можно провести через систему Digital Pathology. У пациента было подозрение на злокачественный процесс кожи. По итогам консультирования предположение о злокачественном процессе не подтвердилось.
В сложных случаях диагностики даже опытный врач может испытывать затруднения с постановкой точного диагноза. Тогда патологи обращаются к коллегам, специализирующимся на определенных видах опухоли, например, к дерматопатологам, как в случае этого пациента. Раньше материал было необходимо физически доставить на стол к другому врачу. Сейчас эта проблема решается быстро и просто — консультации с другими патологами можно провести через систему Digital Pathology. У пациента было подозрение на злокачественный процесс кожи. По итогам консультирования предположение о злокачественном процессе не подтвердилось.
Случай №24:
 С помощью иммуногистохимии становится возможным отличить очень близкие по виду состояния, злокачественные и доброкачественные. Качество исследования в таких случаях играет не последнюю роль. К нам обратился врач для уточнения результатов иммуногистохимического исследования. По результатам иммуногистохимии у врача были подозрения на 2 диагноза: фолликулярная лимфома (злокачественный процесс) или хронический лимфаденит с фолликулярной гиперплазией (доброкачественный процесс). Нашими специалистами были проведены дополнительные окраски, которые позволили поставить точный диагноз. У пациента была определена реактивная фолликулярная гиперплазия лимфатического узла, это доброкачественный процесс.
С помощью иммуногистохимии становится возможным отличить очень близкие по виду состояния, злокачественные и доброкачественные. Качество исследования в таких случаях играет не последнюю роль. К нам обратился врач для уточнения результатов иммуногистохимического исследования. По результатам иммуногистохимии у врача были подозрения на 2 диагноза: фолликулярная лимфома (злокачественный процесс) или хронический лимфаденит с фолликулярной гиперплазией (доброкачественный процесс). Нашими специалистами были проведены дополнительные окраски, которые позволили поставить точный диагноз. У пациента была определена реактивная фолликулярная гиперплазия лимфатического узла, это доброкачественный процесс.
 Случай №23:
Случай №23:
При подозрении на лимфопролиферативное заболевание гистологическое исследование должно дополняться иммуногистохимическим. Довольно часто диагноз, предполагаемый по результатам гистологического исследования, корректируется по итогам иммуногистохимии! Этот случай не стал исключением. К нам поступил материал с входящим диагнозом ангиоиммунобластная лимфома. Проведенные иммуногистохимические исследования привели к корректировке диагноза на доброкачественный — у пациента диагностирована болезнь Кастлемана.
 Случай №22:
Случай №22:
Материал следующего пациента пришел к нам на исследование из Казахстана. Входящий диагноз — неходжкинская лимфома (нодальная B-клеточная лимфома маргинальной зоны). Для качественной постановки диагноза при подозрении на лимфопролиферативное заболевание требуется иммуногистохимическое исследование! Данный случай показателен, так как по результатам иммуногистохимии онкологический диагноз не подтвердился. Пациенту был поставлен диагноз — реактивная фолликулярная гиперплазия лимфоидной ткани.
 Случай №21:
Случай №21:
Входящий гистологический диагноз — эпителиоидно-клеточная малопигментная меланома без изъязвления. После проведения пересмотра гистологии диагноз был изменен на эпителиоидноклеточный невус Шпитц. Этот тип доброкачественных образований часто вызывает сложности при дифференцировании его с меланомой ранней стадии, поэтому очень важно в этом случае проводить пересмотр гистологических стекол у патоморфолога, специализирующегося в данной области. Так как это доброкачественное образование, удаленное радикально, то пациенту не потребуется дополнительное лечение.
Случай №20:
Этот случай иллюстрирует необходимость проведения пересмотров гистологических стекол при первоначальной постановке злокачественного диагноза. К нам на исследование поступили материалы девушки 1987 г.р. с диагнозом рак яичника. По результатам пересмотра материалов нашими специалистами было вынесено другое заключение — серозная пограничная опухоль. Пациентке потребуется иное лечение, чем в случае злокачественной опухоли.
Случай №19:
Еще один случай из практики, наглядно показывающий необходимость проведения иммуногистохимических исследований для постановки точного диагноза. Материал поступил к нам со входящим диагнозом — фибромиксоидная саркома (злокачественное новообразование). Для постановки диагноза были проведены иммуногистохимические исследования. По результатам этих исследований был поставлен другой диагноз — плеоморфная фиброма (это доброкачественное образование).
Случай №18:
Этот случай иллюстрирует важность своевременного получения «второго мнения» высококвалифицированных специалистов.  Пациентке на месте были проведены гистологическое и иммуногистохимические исследования и поставлен диагноз — рак молочной железы. С этим диагнозом материалы поступили к нам. Был проведен пересмотр стекол и выполнены повторные иммуногистохимические исследования. По результатам исследований не было получено данных за неопластический (злокачественный) процесс. У пациентки фиброзно-кистозная мастопатия пролиферативной формы с фокусами склерозирующего аденоза — это не рак.
Пациентке на месте были проведены гистологическое и иммуногистохимические исследования и поставлен диагноз — рак молочной железы. С этим диагнозом материалы поступили к нам. Был проведен пересмотр стекол и выполнены повторные иммуногистохимические исследования. По результатам исследований не было получено данных за неопластический (злокачественный) процесс. У пациентки фиброзно-кистозная мастопатия пролиферативной формы с фокусами склерозирующего аденоза — это не рак.
Случай №17:
Этот случай — еще одно подтверждение необходимости проведения иммуногистохимических  исследований. К нам поступил гистологический материал с подозрением на лимфопролиферативное заболевание. Были проведены гистохимическое и иммуногистохимическое исследования — данных за неоплазию получено не было. У пациента выявлена гипоплазия гемопоэтической ткани, это доброкачественный процесс.
исследований. К нам поступил гистологический материал с подозрением на лимфопролиферативное заболевание. Были проведены гистохимическое и иммуногистохимическое исследования — данных за неоплазию получено не было. У пациента выявлена гипоплазия гемопоэтической ткани, это доброкачественный процесс.
Случай №16:
Опухоли центральной нервной системы часто представляют диагностическую сложность. Этот случай не стал исключением. Входящий диагноз — анапластическая астроцистома. В результате пересмотра гистологических стекол диагноз был скорректирован на пилоцитарную астроцистому. Этот диагноз также является злокачественным, однако стратегия лечения пациента будет существенно изменена.
Этот случай не стал исключением. Входящий диагноз — анапластическая астроцистома. В результате пересмотра гистологических стекол диагноз был скорректирован на пилоцитарную астроцистому. Этот диагноз также является злокачественным, однако стратегия лечения пациента будет существенно изменена.
Случай №15:
 Еще один случай, подтверждающий принципиальную необходимость проведения иммуногистохимических исследований при постановке онкологических диагнозов. Входящий гистологический диагноз — злокачественная фиброзная гистиоцистома большеберцовой кости. Для уточнения диагноза были проведены иммуногистохимические окраски. В результате диагноз был изменен на диффузную B-клеточную крупноклеточную лимфому. Как и в случаях, приведенных выше, гистологического исследования для точной диагностики оказалось недостаточно.
Еще один случай, подтверждающий принципиальную необходимость проведения иммуногистохимических исследований при постановке онкологических диагнозов. Входящий гистологический диагноз — злокачественная фиброзная гистиоцистома большеберцовой кости. Для уточнения диагноза были проведены иммуногистохимические окраски. В результате диагноз был изменен на диффузную B-клеточную крупноклеточную лимфому. Как и в случаях, приведенных выше, гистологического исследования для точной диагностики оказалось недостаточно.
Случай №14:
Клинический диагноз, с которым поступил материал 52-летней женщины, — B-клеточная лимфосаркома с поражением лимфоузла правой аксилярной области. Это онкологический диагноз, он требует соответствующего тяжелого лечения. Были проведены иммуногистохимические исследования, которые показали, что онкологии нет — у пациентки неспецифическая паракортикальная гиперплазия ткани лимфоузла. Этот случай в очередной раз доказывает критическую необходимость проведения иммуногистохимических исследований, в особенности для лимфопролиферативных заболеваний.
с поражением лимфоузла правой аксилярной области. Это онкологический диагноз, он требует соответствующего тяжелого лечения. Были проведены иммуногистохимические исследования, которые показали, что онкологии нет — у пациентки неспецифическая паракортикальная гиперплазия ткани лимфоузла. Этот случай в очередной раз доказывает критическую необходимость проведения иммуногистохимических исследований, в особенности для лимфопролиферативных заболеваний.
Случай №13:
Поступил материал с входящим клиническим диагнозом — нейробластома. Проведены иммуногистохимические окрашивания материала. По результатам этих исследований диагноз был изменен на B-лимфобластную лимфому, и, в соответствии с этим, пациенту потребуется кардинально другое лечение. Лимфопролиферативные заболевания часто становятся источником неверных диагнозов, так как весьма сложны в диагностике и вызывают большие затруднения при дифференцировании от других патологических процессов.
иммуногистохимические окрашивания материала. По результатам этих исследований диагноз был изменен на B-лимфобластную лимфому, и, в соответствии с этим, пациенту потребуется кардинально другое лечение. Лимфопролиферативные заболевания часто становятся источником неверных диагнозов, так как весьма сложны в диагностике и вызывают большие затруднения при дифференцировании от других патологических процессов.
Случай №12:
Входящий гистологический диагноз — анапластическая ганглиоглиома (GIII). По результатам проведенных дополнительных иммуногистохимических исследований диагноз был скорректирован на анапластическую астроцистому. Опухоли центральной нервной системы часто представляют особую сложность для точной диагностики. И несмотря на то, что оба диагноза, входящий и поставленный, означают злокачественные процессы, процедура пересмотра очень важна — пациенту скорректируют стратегию лечения на более подходящую и эффективную.
проведенных дополнительных иммуногистохимических исследований диагноз был скорректирован на анапластическую астроцистому. Опухоли центральной нервной системы часто представляют особую сложность для точной диагностики. И несмотря на то, что оба диагноза, входящий и поставленный, означают злокачественные процессы, процедура пересмотра очень важна — пациенту скорректируют стратегию лечения на более подходящую и эффективную.
Случай №11:
Поступили материалы пациента 9 лет из Новокузнецка с подозрением на миксоидную липосаркому (злокачественное новообразование). Были проведены иммуногистохимические исследования, позволившие отвергнуть онкологический диагноз. У пациента — доброкачественное образование — нейрофиброма. Случай примечателен тем, что обычно миксоидные липосаркомы развиваются из нейрофибромы, и это обуславливает сложность дифференциальной диагностики между этими двумя новообразованиями.
липосаркому (злокачественное новообразование). Были проведены иммуногистохимические исследования, позволившие отвергнуть онкологический диагноз. У пациента — доброкачественное образование — нейрофиброма. Случай примечателен тем, что обычно миксоидные липосаркомы развиваются из нейрофибромы, и это обуславливает сложность дифференциальной диагностики между этими двумя новообразованиями.
Случай №10:
Входящий клинический диагноз — рак предстательной железы. Пациент обратился за  проведением иммуногистохимического исследования, которое было осуществлено нашими специалистами в двухдневный срок. По результатам исследования онкологический диагноз был отменен, у пациента доброкачественное образование — железистая гиперплазия предстательной железы. Ошибки в гистологии для этой нозологии — не редкость.
проведением иммуногистохимического исследования, которое было осуществлено нашими специалистами в двухдневный срок. По результатам исследования онкологический диагноз был отменен, у пациента доброкачественное образование — железистая гиперплазия предстательной железы. Ошибки в гистологии для этой нозологии — не редкость.
 Случай №9:
Случай №9:
Мужчина 65 лет, Улан Удэ, входящий диагноз рак простаты, после простого пересмотра стекол нашими специалистами поставлен диагноз гиперплазия (не рак). Интересно в этом случае то, что это самый часто встречающийся вид рака у мужчин после 50.

Случай №8:
Входящий диагноз пациентки 25 лет из Иркутска — рак печени. Проведены иммуногистохимические исследования, материал оказался очень сложным в диагностике и был проконсультирован через систему Digital Pathology с профессором из Германии Дитером Хармсом, причем консультация заняла менее суток. Онкологический диагноз был изменен на доброкачественный — у пациентки аденома печени.
 Случай №7:
Случай №7:
Поступил материал с подозрением на периферический рак нижней доли правого легкого. Исследованная ткань внутрилегочного лимфатического узла содержала признаки фолликулярной гиперплазии и антракоза. По итогам консультирования опухолевое поражение не было выявлено.
Случай №6:

Материалы поступили с подозрением на мелкоклеточную лимфому. По результатам проведенных гистологических и иммуногистохимических исследований установлено отсутствие опухолевого материала. Онкологический входящий диагноз был изменен на доброкачественную гиперплазию лимфоузла, вероятно вирусного генеза. Доброкачественная гиперплазия лимфоузлов часто требует для дифференцировки с лимфомами мнения патоморфолога, специализирующегося на данном типе онкологических заболеваний.
Случай №5:
Входящий клинический диагноз — системное заболевание лимфатических узлов шеи,  подозрение на парагранулему Ходжкина. После проведенного гистологического и иммуногистохимического исследований определена реактивная фолликулярная гиперплазия ткани лимфатического узла. Лимфопролиферативные заболевания часто вызывают затруднения при диагностике, консультирование подобных случаев не редкость.
подозрение на парагранулему Ходжкина. После проведенного гистологического и иммуногистохимического исследований определена реактивная фолликулярная гиперплазия ткани лимфатического узла. Лимфопролиферативные заболевания часто вызывают затруднения при диагностике, консультирование подобных случаев не редкость.
4 февраля отмечался Всемирный день борьбы с раком.
Алексей Ремез, генеральный директор компании UNIM, рассказал RB.ru, о том, как получить доступ к морфологической онкодиагностике, не выходя из дома. К пациенту в любом городе страны приезжает курьер UNIM, забирает материал на анализ и переправляет его в специализированную лабораторию, которая выдает результат в течение двух-трех дней. Впоследствии пациент может оперативно получить консультацию у лучших специалистов со всего мира, и такой сервис в России — единственный. 
Фото: Shutterstock
— У нас очень мало кто знает о необходимости морфологических исследований. Как происходит постановка диагноза рак?
— По стандарту она должна происходить согласно протоколам. В онкологии для всего существуют протоколы, в том числе регламентирующие и процесс диагностики. Сбор материала, всевозможная неинвазивная диагностика (КТ, МРТ), дальше в обязательном порядке — морфологическая верификация. Только после этого пациент получает диагноз онкологического заболевания, и его можно лечить. На практике это происходит зачастую так: пациент обращается к врачу-клиницисту (онкологу, гематологу, терапевту и др.), который по результатам КТ находит новообразование, ставит клинический диагноз, и дальше его начинают лечить. Не определив, доброкачественное или злокачественное это новообразование. Кроме того, есть огромное количество видов рака, а есть еще большое количество характеристик – например, опухолей молочной железы более 40 видов. У каждого случая есть свои характеристики. Например, есть такая важная характеристика – пролиферативная активность (ред. – разрастание ткани организма путем деления клеток) — она определяется только иммунно-гистохимически, только с помощью морфологического исследования. К сожалению, при слове онкодиагностика в голове у большинства возникает КТ, МРТ, часто еще вспоминают онкомаркеры. Но онкомаркеры – это не онкологическая диагностика, это нужно хорошо понимать. Один из самых распространенных (имеющих большую базу) – это онкомаркер PSA, использующийся в диагностике рака простаты. Например, мужчина сделал тест на онкомаркер PSA и тот оказался повышенным. Это не говорит о том, что у этого мужчины рак простаты — PSA может быть повышен по 15-20 причинам, большая часть из которых не патологические. Онкомаркеры во всем мире используются для контроля рецидивирования на этапе лечения, когда у человека есть онкозаболевание.
Только после морфологического исследования может ставиться диагноз рак и может быть назначено лечение. Этого понимания у клиницистов часто нет. 
— Если есть протокол, который говорит, что постановка диагноза возможна только после морфологии, почему же врачи не соблюдают этот стандарт?
— Есть правила дорожного движения, которые говорят, что нельзя в городе ездить на скорости свыше 60 км/час. Но все их нарушают. Если вы поговорите с 10 пациентами, которым поставлен диагноз онкологического заболевания и поинтересуетесь, как им поставлен этот диагноз, то можете услышать в ответ, например, «увидели на КТ». Мы делаем сотни исследований каждый месяц. К нам обращаются пациенты с вопросом: а вы делаете анализ ИГХ-биопсию? Конечно, глупо требовать от человека знания всех тонкостей, но общие азы понимать все-таки нужно. Это может уберечь от грубейших ошибок в логике постановки диагноза. К этим азам относится морфологическая диагностика. Условно — я не специалист в физике и электроэнергии, но я знаю, что совать пальцы в розетку нельзя.
— Если говорить о географии ваших клиентов, это в основном люди из регионов?
— Примерно 40% из Москвы. Тут важно отметить, что у компании есть два направления работы – мы интернет-компания, которая позволяет людям со всей России делать исследования в срок 2-3 дня, тогда как в среднем их делают 2-3 месяца. Мы делаем весь перечень морфологических исследований. В рамках этого направления мы работаем с пациентами со всей России, из Беларуси, Казахстана, Молдовы. Мы делаем только этот вид исследований и не занимаемся лечением.
Второе направление – это возможность получить консультацию у лучших мировых специалистов, отправив им образцы в оцифрованном виде с помощью нашей платформы Digital Pathology. Цифровое изображение каждого стекла весит 3-4 Гб, оно обрабатывается на сервере. Это увеличенное изображение ядер клеток. Для диагностики иногда нужно до 30 стекол. Гистологический анализ отвечает на вопрос: рак это или не рак? А дальше определяют, какой это вид рака. Для этого проводятся иммунно-гистохимические исследования (окраска стекол).
Когда женщине ставят диагноз рака молочной железы, и морфологически его подтверждают, обязательно нужно сделать иммунно-гистохимическое исследование с показателем Ki-67 (ред. – показатель процессов активности развития злокачественного новообразования). В молочной железе 11% — пороговое значение. Если Ki-67 выше 11% — это другой план лечения, потому что опухоль агрессивная. Сейчас врачи определяют этот показатель на глаз, считая количество готовых к делению клеток. Иногда это влечет за собой ошибки в диагностике, но есть много других субъективных и объективных факторов ошибок. Поэтому мы создаем автоматизированный анализ, который позволяет определить, сколько клеток находится на препарате, сколько из них экспрессировали, и дальше врач принимает решение. Наша задача — не заменить врача, а сделать его работу более эффективной. Теперь случаи пациента будут смотреть лучшие профильные мировые специалисты дистанционно, пациенту не придется ехать в США, Израиль или Германию для проведения исследования.
Внешние консультации – это одна из точек применения. Вторая точка применения Digital Pathology — работа методом консилиума в одной лаборатории, чтобы минимизировать ошибку. Третья точка — когда врач не может поставить диагноз, он обращается к базе случаев, чтобы сравнить. Чтобы принять решение, от которого зависит, будет ли человек жить или не будет, придется ему ампутировать ногу или нет, он идет в архив и ищет подобные случаи. Такие архивы, только в цифровом виде со всеми преимуществами цифрового хранения, мы создаем внутри – и в рамках этого направления работаем вместе с ВОЗ. Еще одна важная вещь, для чего мы это используем – в онкологии вся разработка новых методик лечения рака строится на статистике. Статистика называется онкорегистром. Мы ее собираем. 
Фото: оцифрованное гистологическое стекло
— Какую ответственность несет врач в рамках вашей платформы? Профессор из Германии поставил диагноз, и если он ошибся, кто будет нести ответственность?
— Первый вариант — пациент обращается в лабораторию, которая является нашим партнером. Он получает заключение за подписью той лаборатории, куда обратился, и ответственность несет она. При этом в заключении указывается, что случай консультирован с профессором Дитером Хармсом. Вторая ситуация – когда пациент обращается к нам, ответственность несет сам пациент (мы не можем давать заключение как медицинский документ, мы – интернет-компания). В России мы вводим ЭЦП, поэтому заключение московского врача будет иметь юридическую силу. Здесь вопрос в контексте.
У нас было много ситуаций, которые вызывают шок. Женщина из Ярославля, 39 лет. У нее что-то выросло на ноге, в местном учреждении определили, что что-то злокачественное. Это может быть меланома, миелосаркома, лимфома – что угодно. Чтобы типировать и сказать, что это, ей сказали ехать куда-нибудь. Она обратилась к нам — мы сделали ИГХ. Врачи смотрели случай коллегиально, финализировал диагноз один из пяти лучших специалистов в России. Женщине поставили диагноз лейкоз. Этот диагноз ставится только морфологически. Дальше женщина пошла на прием к районному гематологу – показала ему заключение. Оба они решили, что это бред: «Как можно было поставить такой диагноз по кусочку ткани?» — врач отправил ее делать общий анализ крови. Результаты нормальные. Она идет к гематологу — они оба возмущаются. Женщина звонит нам в бешенстве. У нас таких случаев, слава Богу, практически нет, поэтому мы их разбираем под микроскопом. Я вижу, что финализировал диагноз один из лучших специалистов в России. Мы показываем стекла профессору Криволапову из Санкт-Петербурга. Он ставит точно такой же диагноз. Вот вы меня спросили, почему протоколы не соблюдаются? А почему гематолог не знает азбучной истины, что диагноз лейкоз ставится только морфологически? Нужно понимать, что, пока опухоль не генерализовалась, общий анализ крови может быть нормальным. У этой женщины прогноз очень нехороший. Дальше наша ответственность – донести до этой женщины всю серьезность ситуации. Администратор звонил ей 5 или 6 раз — говорил срочно идти в больницу. Женщина не реагировала, потому что гематолог назначил прийти через 2 недели. Я решил сам позвонить и объяснил всю драматичность ситуации. Женщину начали лечить через полторы недели, признав, что у нее этот диагноз.
— Разве эти исследования не покрываются государственной программой медицинского страхования?
— Есть обязательное медицинское страхование – федеральное и территориальное. Во всех регионах покрывается гистологическое исследование (рак или нет). Иммунно-гистохимические исследования покрываются примерно в 60% субъектов федерации. В остальных делаются за счет пациентов. Даже там, где они покрываются, далеко не везде есть возможности для проведения таких исследований – из-за отсутствия качественного оборудования, расходных материалов и самое главное – профессиональных врачей. Кроме того, если ИГХ делается повторно, то оно в любом случае делается за деньги.
— Какова вероятность ошибки при гистологическом исследовании?
— Она очень высокая, к сожалению. Это связано как с объективными, так и с субъективными причинами. Любой метод исследования, в котором принимает участие человек, просто не может быть на 100% точен. Субъективная причина – российская, это отсутствие врачей, оборудования, расходных материалов. Из 100 пациентов 40-45 человек имеют неправильно поставленный диагноз. Уровни ошибки бывают разные. Например, рак или не рак, или не менее серьезная ошибка – в определении типирования рака. Например, B-клеточная и T-клеточная лимфома лечатся каждая своим протоколом. Если перепутать их местами, вероятность, что пациент выздоровеет, по 10%. К сожалению, нет гарантии, что в Москве не ошибаются. Ситуация абсолютно одинаковая во всей стране. Есть оазисы — в Барнауле очень хорошая лаборатория, в Ростове-на-Дону.
— Важно ли при диагностике, кто берет материал?
— Биопсирование – все-таки это достаточно простая хирургическая процедура, за исключением отдельных случаев (легких, ЦНС). Если материал взяли из опухоли и зафиксировали в формалине, то качество исследования будет зависеть от лаборатории. Все упирается в квалификацию врача и организацию работу лаборатории.
— Пациент живет в маленьком городе и обращается к вам — как это происходит?
— Мы отправляем материал на исследование только в одну из лабораторий, чтобы соблюдать сроки. А оценочный этап делается врачами коллегиально. В случае необходимости все лаборатории работают с Digital Pathology. Если наши врачи не могут финализировать диагноз, то мы привлекаем дополнительных врачей. Дополнительных денег c пациента в этом случае не берем, потому что наша задача – поставить диагноз, независимо от того, сколько стекол надо будет покрасить — 5 или 35, сколько врачей нужно будет привлечь. Когда мы говорим о Digital Pathology, пациент платит деньги за консультацию внешнего специалиста.
— Есть ли аналоги вашей платформы и сервису доставки в России и в мире?
— Что касается сервиса доставки образцов для исследования, то есть частные лаборатории, которые работают сетевым методом, и с несколькими регионами. Если говорить про Digital Pathology – аналогов в России нет. В США есть 10-15 компаний, которые производят подобное программное обеспечение. Например, патолог из США Майкл Кляйн, заведующий лабораторией в госпитале Мемориал, отметил, что наша платформа является лучшей. Однако наша главная заслуга не только в том, что мы его создали, но и в том, что активно внедряем в России. Это меняет ситуацию с онкологической диагностикой, когда пациенту из Архангелька не нужно ехать в Москву или в Германию, чтобы быть уверенным в своем диагнозе.
— Есть мнение, что в будущем каждый второй будет болеть раком, но в то же время благодаря улучшениям в ранней диагностике удастся снизить смертность. Какой точки зрения придерживаетесь вы?
— Да, есть прогноз, что к 2025 году количество онкозаболеваний увеличится в 1,5 раза – непонятно почему. Есть разные точки зрения, я не готов примкнуть к какой-то одной из них. Например, статистика Японии и европейских стран. Там совершенно разные подходы к диагностике и выявлению. В Японии гораздо больше заболеваний на душу населения, но и больше выживаемость. В Японии будут считать онкозаболеванием то, что в Европе отнесут к пограничному состоянию между язвой желудка и опухолью. Качество диагностики улучшается. Качество ранней диагностики улучшается. Некоторые люди полагают, что существует определенная профилактика онкологии. Это заблуждение: рак – это генетическое заболевание, и в 99% случаев мы не знаем, чем вызвана эта генетическая ошибка. Только о раке шейки матки нам с 2008 г. известно, что в 99,9% случаев его вызывает вирус папилломы человека. 16-й и 18-й генотип этого вируса. Есть более онкогенные, есть менее онкогенные вирусы папилломы человека. С развитием науки все будет выявляться на более ранних стадиях. Процент заболеваемости будет выше, но и выживаемость будет тоже выше.
Не всегда результат диагностического исследования в рамках проводимой биопсии оказывается точным, бывают ошибочные. Тому виной служит как человеческий фактор, так и другие причины, например, ошибка аппаратуры.
Ошибки в гистологии
В рамках малоинвазивной хирургии образцы тканей для последующего гистологического анализа могут быть получены различными методами.
Пункционный вид биопсии предполагает забор биоматериала при помощи трубки и иглы. Не всегда необходимый для точного анализа объем биопата попадает в шприц, что сказывается на достоверности результата. В этом случае не исключен повторный забор материала.
Если нет возможности удалить опухоль полностью, производится иссечение ее части. Результат диагностики и в этом случае может быть ошибочный, так как образец, попавший на анализ, может отличаться от основной массы и объема опухоли.
Полное удаление новообразование в данном случае – это точный метод диагностики.
Ошибки в биопсии и основные причины
Основными причинами ошибки в диагностике служат следующие факторы:
● место, где производится прокол, выбрано неправильно, что приводит к поверхностному забору биопата, который не сможет продемонстрировать клиническую картину течения заболевания;
● в связи с особенностью роста новообразования, из его очага невозможно забрать необходимое для точного исследования количества материала;
● несоблюдение правил, этапов приготовления, неправильная технология исследования забранного биоматериала;
● забор произведен с нарушениями, материал в дальнейшем хранился неправильно;
● неквалифицированный специалист, производивший забор биопата.
Не меньшую роль играет квалификация медика, который в дальнейшем анализирует собранный материал и интерпретирует полученные результаты лабораторных исследований.
Что еще влияет?
Если накануне забора материала пациент принимал определенные медикаменты, это также способно повлиять на конечный результат исследования.
Конечно, ошибки при исследовании биоптата на гистологию возникают не так часто. Это случаи исключительные, с минимальным процентом риска возникновения. То же можно сказать об ошибочной трактовке результатов исследования. Такой вариант не может влиять на итог всей диагностики заболевания.
28.09.2022
