М.М. Батюшин
1ФГБОУ ВО«Ростовский государственный медицинский университет» Минздрава России; Ростов-на-Дону, Россия
Автор для связи: Батюшин Михаил Михайлович
Тел.: +7 (863) 201-44-23; e-mail: batjushin-m@rambler.ru
Введение
В последнее десятилетие все чаще в научных работах стали анализировать состояние почечной функции у пациентов, подвергшихся различным урологическим вмешательствам. Этому способствовала унификация подходов к оценке почечной функции, основу которой положили американские рекомендации KDOQI (National Kidney Foundation–Kidney Disease Outcomes Quality Initiative 2002) [1], которые в последующем были адаптированы в международных рекомендациях KDIGO (Kidney Disease: Improving Global Outcomes, 2012) [2]. Также появились и национальные рекомендации [3], определяющие необходимость внедрения оценки скорости клубочковой фильтрации(СКФ) в широкую клиническую практику.
Вместе с тем, не потеряли своей актуальности и оценки парциальных почечных способностей, которые используются в научных целях, а также клинических целях при обследовании пациентов с наследственными канальцевыми дисфункциями.
В последние годы в центре внимания находятся два вопроса. Во-первых, какая методика определения СКФ является предпочтительной, учитывая разную информативность используемых методов регистрации. Во-вторых, какова значимость оценки СКФ для исхода урологического вмешательства и продолжительности жизни пациента в отдаленном периоде.
Методы оценки СКФ
В KDOQI (2002) впервые было обозначено, что при патологии почек необходимо оценивать СКФ, а также отмечено, что определение уровня креатинина не может применяться для оценки выраженности почечной дисфункции [1]. Также в этих рекомендациях советуется использовать формулу MDRD для расчета СКФ у взрослых и формулу Schwartz и Counahan-Barratt у детей. В качестве «золотого стандарта» рекомендовалось использовать метод оценки клиренса по инулину. К сожалению, данный метод не нашел своего широкого применения в клинической практике, прежде всего, из-за дороговизны самого инулина и необходимости не только его наличия, но и внедрения методики его оценки в крови и моче. Не получила широкого распространения также и методика расчета СКФ по MDRD в силу причин, которые будут рассмотрены ниже, а также методика Counahan-Barratt. Однако данные рекомендации явились в свое время революционными, поскольку впервые отдавали окончательный приоритет нарушениям клубочковой фильтрации перед канальцевыми дисфункциями в оценке уровня почечной дисфункции и вводили индивидуальную оценку почечной дисфункции с учетом площади поверхности тела пациента. В качестве альтернативного метода оценки СКФ в данных рекомендациях приведены методы реносцинтиграфии с 125I-йоталаматом и 99mTc-DTPA, которые в настоящее время не только не утратили своей значимости, но и являются «золотым стандартом» точности определения СКФ. Использование этих методов ограничивается в основном необходимостью наличия и оснащения радионуклидной лаборатории.
Расчет по формуле MDRD имеет ряд преимуществ перед использованием формулы Cockcroft-Gault. В частности, исследование MDRD включало соотношение расчетной СКФ с определением СКФ с помощью 125I-йоталамата, в исследование включались белые американцы. Также расчет по формуле Cockcroft-Gault не включал в себя площадь поверхности тела, а ориентировался на массу тела, что также добавляло неточности в расчет, поскольку объем генерируемого креатинина в организме человека в большей степени коррелирует именно с площадью поверхности тела.
По точности в оценке СКФ у детей формулы Schwartz и Counahan-Barratt похожи. В частности, формула Schwartz давала 75% совпадений со значением СКФ, определенным с помощью инулинового клиренса [4], тогда как формула Counahan-Barratt – от 70 до 86% совпадений со значением, определенным с помощью Cr-EDTA. Однако формула Schwartz все же нашла более широкое применение в педиатрической практике.
Еще одним важным достижением рекомендаций KDOQI (2002) было утверждение о том, что оценка 24-суточного клиренса креатинина не имеет преимуществ перед кратковременным в анализе прогноза пациентов с хронической почечной недостаточностью. Венцом данных рекомендаций явилось введение термина «хроническая болезнь почек» (ХБП) и ранжирование на пять стадий в зависимости от уровня СКФ, которое после некоторых преобразований используется по сей день.
В рекомендациях KDIGO предлагается выделять в составе третьей стадии ХБП 3А и 3Б стадии, разделом между ними является значение СКФ 45 мл/мин/1,73м2. Также выделяется три стадии альбуминурии, которая иногда является единственным признаком почечного повреждения. С ростом выраженности альбуминурии и стадии ХБП возрастает риск смерти больного и выхода на заместительную почечную терапию. Подразделение третьей стадии на 3А и 3Б было обусловлено результатами мета-анализа 14 исследований, включившего в себя 105872 пациента [6]. Было показано, что максимальные темпы прироста сердечно-сосудистой смертности у больных с ХБП наблюдаются при СКФ от 75 до 45, а в последующем по мере снижения почечной функции темпы существенно замедляются (рис. 1).
В рекомендациях KDIGO, помимо расчетного метода определения СКФ по креатинину, предлагается использовать расчет СКФ по цистатину С или оценку СКФ по клиренсу в случаях, когда данный вид оценки представляется не очень точным.
В рекомендациях KDIGO детально ранжируются ситуации, при которых возникают ошибки в определении СКФ (табл. 1). Данные ситуации могут вносить неточность в расчет СКФ по креатинину. В частности, в настоящее время не приветствуется определение СКФ у пациентов с острым почечным повреждением (ОПП). У таких больных оцениваются значения креатинина и темпы его изменения, а также показатели водно-электролитного и кислотно-щелочного баланса, некоторые клинические данные (почасовой диурез, явления уремической энцефалопатии и т.д.). Данные популяций тех стран, в которых проводились исследования, посвященные оценке СКФ, экстраполируются на те страны, в которых таких исследований не проводилось, к сожалению, без учета популяционных особенностей. В таком случае оценка СКФ будет, вероятно, не совсем точной. Также неточности возникают при оценке СКФ как у пациентов с высоким уровнем развития мышечной массы (атлеты, бодибилдеры, спортсмены), так и у пациентов с существенно сниженный уровнем мышечной массы (больные с ампутированными конечностями, с тяжелыми миодистрофическими синдромами). Следует признать, что для этой категории больных до сих пор не разработана методика расчета СКФ.

Рисунок 1. ОР и 95% для всех случаев смерти и сердечно-сосудистой смертности в зависимости от СКФ и АКИ (альбумин-креатининовый индекс), выровненных по возрасту, полу, расе, анамнезу сердечно-сосудистого заболевания, систолическому артериальному давлению,
диабету, курению, общему холестерину. Референсными были СКФ95 мл/мин/1,73м2 и АКИ5 мг/г (0,6 мг/ммоль), соответственно.
Таблица 1. Источники ошибок в оценке СКФ, рассчитанной по креатинину
| Источник ошибки | Пример |
| Неустойчивое состояние | Острое почечное повреждение |
| Детерминанты, не связанные с СКФ, демонстрирующие различия в исследуемой популяции | |
| Факторы, затрагивающие продукцию креатинина | Раса/ этнос другие нежели американцы, европейцы Крайние варианты мышечной массы Крайние варианты веса тела Диета и нутритивный статус:
Мышечноатрофические заболевания |
| Факторы, затрагивающие канальцевую секрецию | Снижение, индуцированное лекарствами:
|
| Факторы, затрагивающие экстраренальную элиминацию креатинина | Диализ Ингибирование кишечной креатининазы с помощью антибиотиков Повышение за счет высокообъемных потерь внеклеточной жидкости |
| Повышенная СКФ | Повышенная биологическая вариабельность детерминант, не связанных с СКФ в связи с СКФ |
| Вмешательство в анализ креатинина | Спектральные вмешательства (в т.ч. билирубин, некоторые лекарства) Химические вмешательства (в т.ч. глюкоза, кетоновые тела, билирубин, некоторые лекарства) |
В рекомендациях KDIGO детально ранжируются ситуации, при которых возникают ошибки в определении СКФ(табл. 1). Данные ситуации могут вносить неточность в расчет СКФ по креатинину. В частности, в настоящее время не приветствуется определение СКФ у пациентов с острым почечным повреждением(ОПП). У таких больных оцениваются значения креатинина и темпы его изменения, а также показатели водно-электролитного и кислотно-щелочного баланса, некоторые клинические данные (почасовой диурез, явления уремической энцефалопатии и т.д.). Данные популяций тех стран, в которых проводились исследования, посвященные оценке СКФ, экстраполируются на те страны, в которых таких исследований не проводилось, к сожалению, без учета популяционных особенностей. В таком случае оценка СКФ будет, вероятно, не совсем точной. Также неточности возникают при оценке СКФ как у пациентов с высоким уровнем развития мышечной массы (атлеты, бодибилдеры, спортсмены), так и у пациентов с существенно сниженный уровнем мышечной массы (больные с ампутированными конечностями, с тяжелыми миодистрофическими синдромами). Следует признать, что для этой категории больных до сих пор не разработана методика расчета СКФ.
В рекомендациях KDIGO указывается, что формула Cockcroft-Gault разрабатывалась и исследовалась до момента внедрения стандартизованных методов определения креатинина крови, и после введения таких методов не была оценена повторно, что ставит ее валидизацию под вопрос. Применение данной формулы из-за простоты расчета, вероятно, возможно в условиях, когда нет возможности воспользоваться другими методами расчета (нефрологические линейки, калькуляторы, номограммы, формулы). Не лучшую судьбу ожидает и применение формулы MDRD. Это связано с тем, что по данной формуле значения СКФ завышаются, ее разрешено использовать только при значениях СКФ более 60 мл/мин/1,73м2, однако уже при СКФ выше 90 мл/мин/1,73м2 ее применять не рекомендуется из-за отсутствия соответствующей исследовательской базы. В этом вопросе эксперты KDIGO ссылаются на National Kidney Disease Education Program (NKDEP), проведенную в Англии и продемонстрировавшую ограниченные возможности применения формулы MDRD. Таким образом, единственным в настоящее время рекомендуемым методом расчета СКФ является формулы CKD-EPI, которая имеет минимальные отличия от измеренной «золотым методом» СКФ. В качестве примера сравнительного анализа двух формул можно привести результаты исследования Levey A.S. с соавт. [7] (рис. 2). На рис. 2 видно, что отклонение кривой СКФ по формуле MDRD существенно больше, чем кривой СКФ по CKD-EPI.
Выше упоминалось о возможности определения СКФ по цистатину С. Эксперты KDIGO рекомендуют ее использовать в ситуациях, описанных в табл. 1, в случае СКФ 45-60 мл/мин/1,73м2, но при отсутствии каких-либо маркеров почечной патологии, а также в других ситуациях в качестве альтернативы, дополняющей расчет СКФ по креатинину с использованием формулы CKD-EPI. Вместе с тем, для расчета СКФ по цистатину С также есть свои ограничения, касающиеся популяционных различий, дисфункции щитовидной железы, применения кортикостероидов, наличия гетерофильных антител к цистатину С и т.д. Все это наравне с высокой стоимостью данного метода (около2000 руб. за одно исследование) не привело в течение четырех лет с момента выхода рекомендаций к распространению данного метода в широкой клинической практике.
Определение СКФ по клиренсу креатинина входит в качестве обязательного метода оценки СКФ в национальные стандарты оказания специализированной помощи пациентам нефрологического профиля, однако, вероятно, это представляется технической ошибкой, поскольку на момент подготовки стандартов проба Реберга-Тареева уже уступала расчетным методам по данным международных рекомендаций. Более того, на тот момент уже вступили в действие российские рекомендации, которые также провозгласили преимущества расчетных методов оценки СКФ перед клиренсовыми.
В национальных рекомендациях шести российских обществ, в т.ч. общества кардиологов и нефрологов (2013) в качестве показаний для оценки 24-часового клиренса креатинина (проба Реберга-Тареева) приводятся особые клинические ситуации [8]:
- беременность,
- крайние значения возраста и размеров тела,
- тяжелая белково-энергетическая недостаточность,
- заболевания скелетных мышц, параплегия и тетраплегия,
- вегетарианская диета,
- быстро меняющаяся функция почек,
- оценка функции почек перед назначением нефротоксичных препаратов.
Наличие секреции части креатинина плазмы помимо фильтрации, а также повышение точности пробы по мере сохранения высокого объема диуреза, зависимость результатов пробы от многих внешних и внутренних факторов делает эту пробу в оценке СКФ менее приоритетной.
В целом, суммируя сказанное, эксперты KDIGO обобщили недостатки и достоинства тех или иных методов в сводной табл. 2 [2].

Рисунок 2. Качество формул CKD-EPI и MDRD в оценке СКФ при проведении внешней валидизации.
Таблица 2. Сильные стороны и ограничения методов оценки СКФ и маркеров
| Подходы | Сильные стороны | Ограничения |
| 1 | 2 | 3 |
| Методы | ||
| Мочевой клиренс | ||
| Мочевой катетер и длительная внутривенная инфузия маркера | «Золотой стандарт» | Инвазивный |
| Спонтанное мочеиспускание | Комфортно для пациента Менее инвазивно |
Возможно неполное опорожнение мочевого пузыря, низкая частота мочеиспусканий у лиц с низкой СКФ |
| Болюсное введение маркера | Короткая продолжительность | Быстрое снижение плазменной концентрации при высоком значении СКФ, продолжительное время уравновешивания при увеличении экстрацеллюларного объема |
| 24-часовой сбор мочи | Громоздкий, склонность к ошибкам | |
| Плазменный клиренс | Не обязателен сбор мочи, потенциально высокая точность | Завышение СКФ при повышении экстрацеллюлярного объема, неточные уровни при однократном определении особенно при низкой СКФ, большая продолжительность приготовления плазмы при низком СКФ |
| Ядерная томография | Нет сбора мочи и повторных заборов крови, относительно короткая продолжительность | Менее точный |
| Маркеры | ||
| Инулин | «Золотой стандарт», нет побочных эффектов | Дорого, трудно растворять и поддерживать в растворенном виде, кратковременность пребывания в крови |
| Креатинин | Эндогенный маркер, нет необходимости во введении, методика применяется во всех клинических лабораториях | Cекреция сильно варьирует индивидуально |
| Йоталамат | Недорогой, длительное время полувыведения | Возможна канальцевая секреция, требования по хранению и применению радиоактивных субстанций при применении 125I в качестве метки, применение нерадиоактивного йоталамата требует дорогого сопровождения, не может применяться у пациентов с аллергией на йод |
| Йогексол | Нерадиоактивен, недорогой, чувствительность метода позволяет определять малые дозы | Возможна канальцевая реабсорбция или связывание с белком, применение малых доз требует дорогого сопровождения, не может применяться у пациентов с аллергией на йод, нефротоксичность и риск аллергических реакций на высокие дозы |
| EDTA* | Широко доступен в Европе | Возможна канальцевая реабсорбция, требования по хранению и применению радиоактивных субстанций при применении 51Cr в качестве метки |
| DTPA** | Широко доступен в США | Требования по хранению и применению радиоактивных субстанций при применении 99mTc в качестве метки Необходимость стандартизации для 99mTc, диссоциация и связывание с белком 99mTc, риск нефрогенного системного фиброза, когда применяется гадолиний в качестве метки |
Примечание:
*EDTA — этилендиамин тетраацетовая кислота;
**DTPA — диэтилентриамин пентаацетовая кислота.
Российские нефрологические рекомендации [3] полностью созвучны с рекомендациями KDIGO в части оценки значимости тех или иных методов определения СКФ.
При анализе рекомендаций, разработанных российским обществом урологов [9], отмечена необходимость определения СКФ в разделах, посвященных гидронефрозу и уретерогидронефрозу, острой и хронической почечной недостаточности, хроническому пиелонефриту, а при раке почки рекомендовано только определение креатинина и мочевины крови. Вместе с тем, методика определения СКФ указана только в двух случаях и это проба Реберга. При анализе рекомендаций европейской ассоциации урологов [10] также указывается на необходимость определения СКФ при тех урологических заболеваниях, которые так или иначе затрагивают почечную паренхиму, однако не уточняется методика определения. И только в рекомендациях американской урологической ассоциации [11] указывается на необходимость использования расчетных методов оценки СКФ и классификации ХБП, что определяет приоритет расчетных методов на клиренсовыми методиками в реальной урологической практике, однако отсутствуют указания на использование конкретной расчетной методики.
Вместе с тем, в последние годы проводится все больше клинических исследований, в которых в основе оценки исходов и выживаемости пациентов урологического профиля все чаще используется СКФ [12-18]. Объясняется это, прежде всего, развитием урологических технологий, повышением выживаемости больных и появившимися в связи с этим возможностями продления жизни за счет использования ресурса, связанного не с качеством урологической манипуляции, а с воздействием на почечные, кардиоваскулярные, эндокринно-метаболические факторы риска. Основываясь на этом, следует констатировать, что в урологической практике остро стоит вопрос стандартизации подходов к оценке функции почек и выбор более точного метода позволит правильно оценить клиническую ситуацию.
В качестве методической основы оценки СКФ в урологической практике можно использовать изложенные выше нефрологические подходы. В частности, следует рекомендовать определение креатинина сыворотки и расчет СКФ по формуле CKD-EPI в большинстве случаев, в редких ситуациях использовать клиренсовые методы, в т.ч. радионуклидные.
Категории больных, имеющих урологическую патологию, которым следует оценивать СКФ:
- больные, страдающие хроническим или острым пиелонефритом;
- больные с одно- или двусторонним нефросклерозом;
- больные с врожденным или приобретенным гидронефрозом, в т.ч. и по причине инфравезикальной обструкции;
- больные с раком почки;
- больные с рефлюкс-нефропатией;
- больные с мочекаменной болезнью;
- больные с установленной нефростомой, цистостомой;
- больные с множественными кистами почек или кистами больших размеров;
- больные с нефрокальцинозом различного генеза.
Это касается клинических ситуаций как до, так и после оказания урологического пособия. И, безусловно, это касается развития хронической почечной недостаточности по причине урологической патологии или в ассоциации с ней.
Важным является также контроль креатинина крови и СКФ у пациентов, получающих нефротоксические препараты. В урологической практике это могут быть антибиотики группы аминогликозидов (амикацин, гентамицин), тетрациклина (доксициклин), антибактериальные препараты фторхинолонового ряда (спарфлоксацин), применяемые при инфекциях мочевых путей, нестероидные противовоспалительные препараты и анальгетики, используемые при синдроме тазовых болей, почечной колике [19].
При острой почечной недостаточности (остром почечном повреждении) в соответствии с российскими и международными рекомендациями осуществляет анализ минутного диуреза и креатинина крови без определения СКФ.
Для удобства расчетов можно воспользоваться номограммой (рис. 3), или нефрологическими линейками, или интернет-калькуляторами.

Рисунок 3. Номограмма расчета СКФ по CKD-EPI

Рисунок 4. Скриншот экрана калькулятора для расчета СКФ по CKD-EPI для i-Phone
Медицинский калькулятор может быть установлен на телефон врача или пациента. В режиме офлайн представляется возможным в течение нескольких секунд осуществить необходимые расчеты. Пример такого калькулятора представлен на рис. 4.
Среди интернет-ссылок на калькуляторы для расчета СКФ поCKD-EPI наиболее популярными русифицированными являются следующие:
- http://www.okhotin.net/calcs/ckd-epi.html
- http://medsoftpro.ru/index.php?Itemid=184
- http://www.cardioneurology.ru/skf/
- http://boris.bikbov.ru/2013/07/21/kalkulyator-skf-rascheta-skorosti-klubochkovoy-filtratsii/
- http://gormonoff.com/tools/raschet-skorosti-klubochkovoj-filtracii
Заключение
В настоящее время сформированы методические основы для единого подхода к оценке почечной функции у пациентов с урологической патологией. Оценка СКФ приветствуется в числе первых методов анализа почечной функции. Для удобства и формирования универсального подхода рекомендуется в широкой практике применять расчетные способы определения СКФ, среди которых наиболее точным считается формула CKD-EPI. Применение клиренсовых радиоизотопных методик остается«золотым стандартом», однако технические сложности и дороговизна их проведения оставляют для них лишь отдельные ниши в виде клинических ситуаций, при которых требуется более точная оценка почечной функции.
Исследование не имело спонсорской поддержки. Автор заявляет об отсутствии конфликта интересов.
Литература
1. National Kidney Foundation. K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification. Am J Kidney Dis. 2002;39(suppl 2):1-266.
2. KDIGO 2012 Clinical Practice Guidelines for the Evaluation and Management of Chronic Kidney Disease. Kidney Int.2013;3(1):1-163.
3. Национальные рекомендации. Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению. Санкт-Петербург. Левша. 2012:51.
4. Stake G. Estimation of the glomerular filtration rate in infants and children using iohexol and X-ray fluorescence technique, in Department of Radiology, Section of Paediatric Radiology. Oslo: Norway. University of Oslo; 1992.
5. Inker LA, Astor BC, Fox CH, Isakova T, Lash JP et al. KDOQI US Commentary on the 2012 KDIGO Clinical Practice Guideline for the Evaluation and Management of CKD. Am J Kidney Dis. 2014;63(5):713-735. doi: 10.1053/j.ajkd.2014.01.416.
6. Chronic Kidney Disease Prognosis Consortium, Matsushita K, van der Velde M, Astor BC, Woodward M et al. Association of estimated glomerular filtration rate and albuminuria with all-cause and cardiovascular mortality in general population cohorts: a collaborative metaanalysis. Lancet.2010;375(9731):2073-81. doi: 10.1016/S0140-6736(10)60674-5.
7. Levey AS, Stevens LA, Schmid CH, Zhang YL, Castro AF 3rd et al. A new equation to estimate glomerular filtration rate. Ann Intern Med.2009;150(9): 604-612.
8. Сердечно-сосудистый риск и хроническая болезнь почек: стратегии кардио-нефропротекции. Клинические рекомендации РКО, НОНР, РАЭ, РМОАГ, НОА, РНМОТ. Российский кардиологический журнал. 2014;8(112):737.
9. Российские клинические рекомендации. Урология. Под. ред. Аляева Ю.Г., Глыбочко П.В., Пушкаря Д.Ю. Москва: Геотер-Медиа; 2016.
10. European Association of Urology (EAU). 23.01.2017. Guidelines. Доступно по: http://uroweb.org/individual-guidelines/non-oncology-guidelines/. Ссылка активна на 12.12.2016.
11. Americal Urological Association (AUA). Guidelines. 23.01.2017. Доступно по:https://www.auanet.org/education/clinical-practice-guidelines.cfm. Ссылка активна на 24.01.2017.
12. Dong W, Zhang Z, Zhao J, Wu J, Suk-Ouichai C et al. Excised Parenchymal Mass During Partial Nephrectomy: Functional Implications. Urology. 2016:S0090-4295(16)30966-9. doi: 10.1016/j.urology.2016.12.021.
13. Song W, Sung HH, Han DH, Jeong BC, Seo SI et al. Song The effect of contralateral kidney volume on renal function aŌer radical nephroureterectomy: Implications for eligibility for neoadjuvant chemotherapy for upper tract urothelial cancer. Urol Oncol. 2016:1078(16)3036330365. doi: 10.1016/j.urolonc.2016.10.022.
14. Momtaz HE, Dehghan A, Karimian M. Correlation of cystatin C and creatinine based estimates of renal function in children with hydronephrosis. J Renal Inj Prev. 2016;5(1):25-28. doi: 10.15171/jrip.2016.06.
15. Hoarau N, Martin F, Lebdai S, Chautard D, Culty T et al.Impact of retrograde flexible ureteroscopy and intracorporeal lithotripsy on kidney functional outcomes. Int Braz J Urol.2015;41(5):920-926. doi: 10.1590/S16775538.IBJU.2014.0402.
16. Евсеев С.В., Гусев А.А. Значение почечной функции при почечно-клеточном раке. Вестник урологии. 2013;(3):39-53.
17. Маслякова Г.Н., Россоловский А.Н., Напшева А.М., Захарова Н.Б. Методы оценки тубулоинтерстициальных изменений при хирургическом лечении больных с мочекаменной болезнью. Вестник урологии. 2014;(1):3-10.
18. Батюшин М.М. Механизмы повреждения почечной паренхимы при рефлюкс-нефропатии. Обзор. Вестник урологии. 2013;(2):43-51.
19. Мационис А.Э., Батюшин М.М., Повилайтите П.Е., Дмитриева О.В. Терентьев В.П. Клинико-морфологический анализ лекарственных поражений почек при терапии нестероидными противовоспалительными препаратами. Нефрология и диализ. 2009;11(1):44-49.
Журнал
Биохимический анализ крови нередко включает и такой показатель, как креатинин, который, наряду с мочевиной, креатином и другими веществами, является важным компонентом остаточного азота.
До образования креатинина в мышцах креатин проходит довольно длинный путь, который при участии ферментов начинается в почечной паренхиме. Метилированию креатин подвергается в печени, откуда доставляется в мышцы, где под воздействием фермента креатинкиназы (фосфорилирование) превращается в креатинфосфат, чтобы направиться в миофибриллы (нитевидные структуры мышц, обеспечивающие их сокращение). Там он разрушается, образуя креатинин, остаток неорганического фосфора и воду, но при этом попутно выделяет энергию, которую используют сократительные мышцы.

схема обмена креатинина
Креатинин из мышечной ткани поступает в кровеносное русло. Поскольку он является «беспороговым» веществом, то в почках он беспрепятственно фильтруется обратному всасыванию или какой-то дополнительной обработке не подвергается, поэтому затем свободно может выделяться с мочой. Процесс этот идет непрерывно, поэтому колебания креатинина в крови – незначительны, а содержание, в основном, помимо пола и возраста, зависит от того, насколько развита у человека мышечная масса и как почки справляются со своей обязанностью. Увеличенный уровень креатинина в крови свидетельствует о снижении функции почек (нарушена клубочковая фильтрация). Кроме этого, используя данный показатель в крови и в моче (концентрация креатинина, выделенная за определенное время), можно рассчитать, сколько плазмы фильтруется в почечных клубочках за единицу времени (проба Реберга).
Норма для всех разная
Норма креатинина в крови зависит от пола и возраста, а уровень, помимо почечной деятельности, от телосложения (накопление мышечной массы) и пищевых предпочтений. В крови человека, кроме эндогенного вещества, присутствует еще и экзогенное, поступившее с пищей, поэтому если креатинин в крови повышен незначительно, а человек, сдающий анализ атлетического телосложения и далеко не вегетарианец (да еще и накануне не воздержался), то можно не пугать его результатами.

При обследовании больного с целью выявления патологии почек следует учитывать некоторые особенности пожилого возраста, в организме пожилых людей наблюдается снижение выработки креатинина, поэтому анализ может не соответствовать тяжести процесса, то есть, страдание почек явное, а кретинин так себе, не очень-то и повышен.
Однако вернемся к нормальным значениям данного показателя, предварительно заметив, что норма креатинина у женщин будет отличаться от таковой у мужчин. Это объясняется тем, что мужской пол от природы наделен большей мышечной массой (а если «качалку» посещать?), в то время как женская половина округлости приобретает чаще из-за жировых отложений, которые не сокращаются и для этого в энергии не нуждаются. У детей норма креатинина постоянно меняется с возрастом, впрочем, в этом можно убедиться, изучив данные таблицы.
| Возраст, пол | Норма креатинина в крови (мг/л) |
|---|---|
| От 0 до 1 года | 3,0 – 11,0 |
| У детей от года до 7 лет | 2,0 – 5,0 |
| Дети и подростки 7-14 лет | 3,0 – 8,0 |
| Юноши и девушки 15-16 лет | 5,0 – 11,0 |
| Мужчины | 8,4 – 13,6 |
| Женщины | 6,6 – 11,7 |
При проведении анализа в иных случаях используются другие единицы измерения – микромоль на литр (мкмоль/л). Тогда нормой у женщин считаются значения в диапазоне от 44,0 до 97,0 мкмоль/л, а у мужчин – от 44,0 до 115,0 мкмоль/литр. Кроме этого, данный показатель, наверное, чаще других биохимических исследований определяется в моче, поэтому уместно напомнить, что здоровый взрослый человек удаляет его из своего организма до 2 граммов в сутки (N – 1-2 г/сут).
Почему повышен или понижен уровень креатинина в крови?
Причиной повышения уровня креатинина является его усиленное образование в силу определенных обстоятельств или снижение выведения данного компонента из организма. К повышенному креатинину могут привести многие патологические состояния:
- Значительные (резко выраженные!) изменения функциональных способностей печени (острая желтая атрофия печени, механическая желтуха).
- Снижение или декомпенсация сердечно-сосудистой деятельности.
- Патология легких воспалительного характера, лихорадочные состояния;
-
 Кишечная непроходимость.
Кишечная непроходимость. - Нарушения функции выделительной системы (почечная недостаточность, тяжелые прогрессирующие диффузные поражения почек).
- Закупорка мочевыводящих путей камнями или опухолью.
- Акромегалия, гигантизм (усиленный синтез соматотропина).
- Тяжелое течение сахарного диабета (в результате глубокого гормонального дисбаланса).
- Голодная диета.
- Усиленная работа мышечного аппарата.
- Беременность.
- Снижение функции надпочечников.
- Мышечная опухоль в стадии острого распада.
- Воздействие лекарственных препаратов, обладающих нефротоксическим эффектом.
Между тем, иногда в биохимическом анализе крови можно обнаружить, что креатинин понижен. Причинами такого явления могут стать:
- Беременность;
- Длительное голодание;
- Продолжительная терапия кортикостероидными препаратами.
Если читатель заметил, то беременность и голодание могут давать как повышение, так и понижение концентрации компонента остаточного азота.
О почках – отдельно
Ввиду того, что причиной повышения креатинина в крови чаще всего является почечная патология, приводящая к нарушению функциональных способностей почек, этот анализ чаще всего используется для диагностики данных заболеваний. Однако нелишне заметить, что резервные возможности почечного кровообращения довольно высоки, поэтому креатинин в единственном числе вряд ли решит задачи диагностического поиска на первых этапах. Он не столь чувствителен, чтобы сразу заметить неладное, поэтому в назначениях нередко присутствуют два показателя: креатинин и мочевина (последняя более чувствительна к нарушению функции выделительной системы). Кстати, характер пищи (употребление мясных продуктов) оказывает влияние и на уровень мочевины тоже.

При почечной недостаточности креатинин в крови повышен закономерно и его считают важным критерием в диагностике, однако опять-таки – повышение концентрации креатинина и мочевины наблюдается отнюдь не в первые часы развития острой почечной недостаточности, а тогда, когда более половины функциональных структурных единиц почки (нефроны) уже выйдут из строя.
При острой почечной недостаточности (неосложненные случаи) креатинин повышается приблизительно на 40-80 мкмоль/л в сутки, однако для тяжелых поражений, сопровождаемых значительными нарушениями функции, характерны очень высокие цифры (800 – 900 мкмоль/л, а иногда доходит и до 2600 мкмоль/л). Серьезные поражения мышечного аппарата (политравма) и одновременное развитие ОПН дают более резкое возрастание уровня креатинина за счет его усиленного образования.
Таким образом, увеличение уровня креатинина и мочевины не всегда можно отнести к самым ранним признакам поражения почек, хотя в некоторых авторитетных источниках встречается подобное утверждение, которое, вероятно, относится к хронической форме заболевания, где креатинин действительно считается главным показателем клинической лабораторной диагностики для классификации ХПН.
Креатинин в моче
Ввиду того, что выделительная система играет не последнюю роль в колебаниях данного показателя, довольно часто креатинин определяют в моче, которую собирают в течение суток (24 часа), но на анализ отбирают только 20 мл.

Причиной повышенного выведения креатинина с мочой можно назвать следующие заболевания:
- Острые инфекции;
- Гигантизм и акромегалия (гиперпродукция соматотропного гормона);
- Сахарный диабет, снижение функции щитовидной железы;
- Краш-синдром (раздавливание мышечных тканей);
- Лучевая болезнь.
Высокий уровень креатинина в моче может дать интенсивная физическая деятельность (усиленный распад креатинфосфата и образование креатинина), которая, как известно, к патологии не относится.
Низкий уровень креатинина в моче можно наблюдать при:
- Атрофических изменениях мышечного аппарата;
- Обширных поражениях мышц в результате травм различного происхождения и оперативных вмешательств;
- Длительном раздавливании тканей;
- Остром дерматомиозите;
- Гематологической патологии (анемии, лейкозы, лейкемия);
- Дегенерации и амилоидозе почек;
- Формирующейся почечной недостаточности;
- Повышении функции щитовидной железы;
- Применении лекарственных средств с выраженным токсическим эффектом (ртутные соединения, сульфаниламидные препараты, антибиотики, барбитураты, гормоны, тиазидовые диуретики);
- В начале применения адренокортикотропного гормона (АКТГ).
Как сдавать анализ и что делать при повышенном уровне креатинина?
Сдают анализ просто, как и любой другой БАК (биохимический анализ крови). Приходят утром натощак в лабораторию, дожидаются очереди, предоставляют вену на локтевом сгибе и немножко терпят (пока «комарик укусит»), все остальное сделают специалисты, которые на это учились. Результат будет готов в тот же день (исследование креатинина начинают немедленно, он не любит простаивания).

Что касается анализа мочи, то пациент получает инструкцию, как ее собирать (за сутки, двое, трое…). Обычно моча собирается за 24 часа, рацион питания обычный, если человек не великий мясоед, трудоголик или олимпийский чемпион (много мяса, физической нагрузки – высокий креатинин).
Совсем непонятны рассуждения пациентов, получивших не удовлетворяющий их ответ и пытающихся самостоятельно снизить креатинин. Единственное, на что человек может обратить внимание, это – еда и нагрузка. Возможно, они стали причиной некорректного анализа, тогда просто нужно пересмотреть образ жизни. Если же с этим все в порядке, то лучше сразу отправиться к доктору.
Вряд ли эксперты нашего сайта могут посоветовать какое-то конкретное народное средство или лекарство, которое продается в аптеке. Нужно найти и ликвидировать причину, тогда повышенный креатинин и сам уйдет. Наверное, из статьи можно сделать вывод, что этот компонент является показателем серьезных нарушений в организме (за исключением активной трудовой деятельности и пристрастия к мясным продуктам), в том числе, развития почечной недостаточности. Поэтому пациентам с такой проблемой, прежде всего, хочется посоветовать нанести визит врачу, выяснить причину и степень поражения, а потом уже снижать концентрацию, следуя рекомендациям специалиста и принимая назначенное лечение.
Видео: для чего исследуют креатинин в крови?
Тест на креатинин — это показатель того, насколько хорошо почки выполняют свою работу по фильтрации вредных продуктов метаболизма из крови.
Что такое креатинин?
Креатинин — это химическое соединение, оставшееся после процессов выработки энергии в мышцах. Здоровые почки фильтруют креатинин из крови. Затем он удаляется из организма с мочой.
Почки поддерживают уровень креатинина в крови в пределах нормы. Повышенный уровень креатинина свидетельствует о нарушении функции или заболевании этих органов.
При поражении почек уровень креатинина в крови будет повышаться из-за плохого очищения от него. Таким образом, аномально высокий уровень креатинина предупреждает о возможной неисправности или отказе почек. Именно по этой причине стандартные анализы крови обычно проверяют количество креатинина в крови.
В каких случаях назначают анализ на креатинин?
Анализ на креатинин назначают по следующим причинам:
- для постановки диагноза, если есть признаки или симптомы заболевания почек;
- для скрининга заболеваний почек, если у пациента диабет, высокое кровяное давление или болезни сердца, повышающие риск заболевания почек;
- мониторинг лечения или прогрессирования заболевания почек;
- для мониторинга побочных эффектов лекарств, влияющих на состояние почек или изменение их функций;
- мониторинг функции трансплантированной почки.
У некоторых людей может быть случайно обнаружено тяжелое заболевание почек и повышенный уровень креатинина при обычном анализе крови без каких-либо симптомов.
У других, в зависимости от причины проблемы, могут присутствовать различные симптомы почечной недостаточности, в том числе:
- чувство обезвоживания;
- усталость;
- отеки;
- одышка;
- другие неспецифические симптомы – тошнота, рвота, невропатия и сухость кожи.
Что вызывает повышенный уровень креатинина в крови?
Наиболее частые причины длительной болезни почек у взрослых – высокое кровяное давление и диабет.
Другие причины повышения уровня креатинина в крови – это:
- некоторые препараты, например, циметидин иногда могут вызывать аномально повышенный уровень креатинина;
- употребления большого количества диетического мяса;
- инфекции почек;
- рабдомиолиз – аномальный распад мышц;
- обструкция или непроходимость мочевыводящих путей.
У кого может быть низкий или высокий уровень креатинина в крови?
- Мускулистые люди молодого или среднего возраста могут иметь креатинина в крови больше нормы для обычных людей.
- У пожилых людей креатинина в крови может быть меньше нормы.
- Младенцы имеют нормальный уровень около 0,2 или более, в зависимости от их мышечного развития.
- У людей с недоеданием, резкой потерей веса и длительными заболеваниями мышечная масса со временем имеет тенденцию к уменьшению, и, следовательно, их уровень креатинина может быть ниже ожидаемого для их возраста.
На что обратить внимание перед сдачей анализов?
Специальной подготовки пациента не требуется.
Исследуемый материал – кровь или моча.
Некоторые лекарства могут повлиять на результаты теста.
Перед анализом необходимо воздержаться от употребления мяса.
Для анализа сывороточного креатинина медицинский работник берет образец крови из вены.
Для анализа мочи на креатинин потребуется собирать мочу в течение 24 часов в контейнеры, предоставленные клиникой.
Время выполнения анализа 1 рабочий день.
Результаты
Результаты определения креатинина в крови или моче измеряются и интерпретируются разными способами.
Уровень креатинина в сыворотке крови
Креатинин обычно поступает в кровоток и фильтруется из кровотока с постоянной скоростью.
Креатинин сыворотки указывается в миллиграммах креатинина на децилитр крови (мг/дл) или в микромолях креатинина на литр крови (микромоль/л). Типичный диапазон сывороточного креатинина:
|
Пол |
Норма креатинина в крови |
|
Для взрослых мужчин |
от 0,74 до 1,35 мг/дл (от 65,4 до 119,3 мкмоль/л) |
|
Для взрослых женщин |
от 0,59 до 1,04 мг/дл (от 52,2 до 91,9 мкмоль/л) |
Скорость клубочковой фильтрации или СКФ
Измерение креатинина сыворотки может также использоваться для оценки того, насколько быстро почки фильтруют кровь – скорость клубочковой фильтрации. Из-за различий в сывороточном креатинине у разных людей СКФ может дать более точные данные о функции почек.
Формула для расчета СКФ учитывает количество креатинина в сыворотке и другие факторы, такие как возраст и пол.
Интерпретация результатов СКФ:
|
Возраст |
Норма |
|
до 1 года |
свыше 37 мл/мин |
|
от 1 до 2,5 лет |
свыше 67 мл/мин |
|
с 2,5 до 5 лет |
свыше 92 мл/мин |
|
5 до 12 лет старше 76 мл/мин. |
свыше 76 мл/мин |
|
старше 12 лет |
свыше 90 мл/мин 60 – 89 мл/мин – сниженная функция почек без нарушения функции почек |
Клиренс креатинина
Клиренс креатинина позволяет определить, насколько хорошо почки фильтруют креатинин из кровотока для выведения с мочой.
Клиренс креатинина обычно определяют по измерению креатинина в 24-часовой пробе мочи и в пробе сыворотки, взятой в тот же период времени. Однако можно использовать более короткие периоды времени для образцов мочи. Точное время и сбор образца мочи очень важны.
Клиренс креатинина выражается в миллилитрах креатинина в минуту на площадь поверхности тела (мл/мин/BSA):
|
Пол |
Возраст |
Нормальный диапазон |
|
Мужчины |
от 19 до 75 лет |
от 77 до 160 мл/мин/ППТ |
|
Женщины |
от 18 до 29 лет |
от 78 до 161 мл/мин/BSA |
|
от 30 до 39 лет |
от 72 до 154 мл/мин/BSA |
|
|
от 40 до 49 лет |
от 67 до 146 мл/мин/BSA |
|
|
от 50 до 59 лет |
от 62 до 139 мл/мин/BSA |
|
|
от 60 до 72 лет |
от 56 до 131 мл/мин/BSA |
Стандартные меры не были определены для пожилых людей.
Результаты ниже типичного диапазона для каждой возрастной группы могут быть признаком плохой функции почек или состояний, которые влияют на приток крови к почкам.
Соотношение альбумин/креатинин
Другая интерпретация количества креатинина в моче называется соотношением альбумин/креатинин. Альбумин – это белок крови. Здоровые почки, как правило, не фильтруют его из крови, поэтому в моче альбумина должно быть мало или совсем не быть.
Соотношение альбумин/креатинин показывает, сколько альбумина содержится в образце мочи по отношению к количеству креатинина. Результаты представлены в виде количества миллиграммов (мг) альбумина на каждый грамм (г) креатинина.
Результаты, указывающие на здоровую почку:
|
Пол |
Норма |
|
Для взрослых мужчин |
менее 17 мг/г |
|
Для взрослых женщин |
менее 25 мг/г |
Результат выше обычного может быть признаком заболевания почек. В частности, результат может указывать на осложнение диабета, называемое диабетической нефропатией, или диабетической болезнью почек.
Биохимический анализ крови нередко включает и такой показатель, как креатинин, который, наряду с мочевиной, креатином и другими веществами, является важным компонентом остаточного азота.
До образования креатинина в мышцах креатин проходит довольно длинный путь, который при участии ферментов начинается в почечной паренхиме. Метилированию креатин подвергается в печени, откуда доставляется в мышцы, где под воздействием фермента креатинкиназы (фосфорилирование) превращается в креатинфосфат, чтобы направиться в миофибриллы (нитевидные структуры мышц, обеспечивающие их сокращение). Там он разрушается, образуя креатинин, остаток неорганического фосфора и воду, но при этом попутно выделяет энергию, которую используют сократительные мышцы.

схема обмена креатинина
Креатинин из мышечной ткани поступает в кровеносное русло. Поскольку он является «беспороговым» веществом, то в почках он беспрепятственно фильтруется обратному всасыванию или какой-то дополнительной обработке не подвергается, поэтому затем свободно может выделяться с мочой. Процесс этот идет непрерывно, поэтому колебания креатинина в крови – незначительны, а содержание, в основном, помимо пола и возраста, зависит от того, насколько развита у человека мышечная масса и как почки справляются со своей обязанностью. Увеличенный уровень креатинина в крови свидетельствует о снижении функции почек (нарушена клубочковая фильтрация). Кроме этого, используя данный показатель в крови и в моче (концентрация креатинина, выделенная за определенное время), можно рассчитать, сколько плазмы фильтруется в почечных клубочках за единицу времени (проба Реберга).
Норма для всех разная
Норма креатинина в крови зависит от пола и возраста, а уровень, помимо почечной деятельности, от телосложения (накопление мышечной массы) и пищевых предпочтений. В крови человека, кроме эндогенного вещества, присутствует еще и экзогенное, поступившее с пищей, поэтому если креатинин в крови повышен незначительно, а человек, сдающий анализ атлетического телосложения и далеко не вегетарианец (да еще и накануне не воздержался), то можно не пугать его результатами.

При обследовании больного с целью выявления патологии почек следует учитывать некоторые особенности пожилого возраста, в организме пожилых людей наблюдается снижение выработки креатинина, поэтому анализ может не соответствовать тяжести процесса, то есть, страдание почек явное, а кретинин так себе, не очень-то и повышен.
Однако вернемся к нормальным значениям данного показателя, предварительно заметив, что норма креатинина у женщин будет отличаться от таковой у мужчин. Это объясняется тем, что мужской пол от природы наделен большей мышечной массой (а если «качалку» посещать?), в то время как женская половина округлости приобретает чаще из-за жировых отложений, которые не сокращаются и для этого в энергии не нуждаются. У детей норма креатинина постоянно меняется с возрастом, впрочем, в этом можно убедиться, изучив данные таблицы.
| Возраст, пол | Норма креатинина в крови (мг/л) |
|---|---|
| От 0 до 1 года | 3,0 – 11,0 |
| У детей от года до 7 лет | 2,0 – 5,0 |
| Дети и подростки 7-14 лет | 3,0 – 8,0 |
| Юноши и девушки 15-16 лет | 5,0 – 11,0 |
| Мужчины | 8,4 – 13,6 |
| Женщины | 6,6 – 11,7 |
При проведении анализа в иных случаях используются другие единицы измерения – микромоль на литр (мкмоль/л). Тогда нормой у женщин считаются значения в диапазоне от 44,0 до 97,0 мкмоль/л, а у мужчин – от 44,0 до 115,0 мкмоль/литр. Кроме этого, данный показатель, наверное, чаще других биохимических исследований определяется в моче, поэтому уместно напомнить, что здоровый взрослый человек удаляет его из своего организма до 2 граммов в сутки (N – 1-2 г/сут).
Почему повышен или понижен уровень креатинина в крови?
Причиной повышения уровня креатинина является его усиленное образование в силу определенных обстоятельств или снижение выведения данного компонента из организма. К повышенному креатинину могут привести многие патологические состояния:
- Значительные (резко выраженные!) изменения функциональных способностей печени (острая желтая атрофия печени, механическая желтуха).
- Снижение или декомпенсация сердечно-сосудистой деятельности.
- Патология легких воспалительного характера, лихорадочные состояния;
-
 Кишечная непроходимость.
Кишечная непроходимость. - Нарушения функции выделительной системы (почечная недостаточность, тяжелые прогрессирующие диффузные поражения почек).
- Закупорка мочевыводящих путей камнями или опухолью.
- Акромегалия, гигантизм (усиленный синтез соматотропина).
- Тяжелое течение сахарного диабета (в результате глубокого гормонального дисбаланса).
- Голодная диета.
- Усиленная работа мышечного аппарата.
- Беременность.
- Снижение функции надпочечников.
- Мышечная опухоль в стадии острого распада.
- Воздействие лекарственных препаратов, обладающих нефротоксическим эффектом.
Между тем, иногда в биохимическом анализе крови можно обнаружить, что креатинин понижен. Причинами такого явления могут стать:
- Беременность;
- Длительное голодание;
- Продолжительная терапия кортикостероидными препаратами.
Если читатель заметил, то беременность и голодание могут давать как повышение, так и понижение концентрации компонента остаточного азота.
О почках – отдельно
Ввиду того, что причиной повышения креатинина в крови чаще всего является почечная патология, приводящая к нарушению функциональных способностей почек, этот анализ чаще всего используется для диагностики данных заболеваний. Однако нелишне заметить, что резервные возможности почечного кровообращения довольно высоки, поэтому креатинин в единственном числе вряд ли решит задачи диагностического поиска на первых этапах. Он не столь чувствителен, чтобы сразу заметить неладное, поэтому в назначениях нередко присутствуют два показателя: креатинин и мочевина (последняя более чувствительна к нарушению функции выделительной системы). Кстати, характер пищи (употребление мясных продуктов) оказывает влияние и на уровень мочевины тоже.

При почечной недостаточности креатинин в крови повышен закономерно и его считают важным критерием в диагностике, однако опять-таки – повышение концентрации креатинина и мочевины наблюдается отнюдь не в первые часы развития острой почечной недостаточности, а тогда, когда более половины функциональных структурных единиц почки (нефроны) уже выйдут из строя.
При острой почечной недостаточности (неосложненные случаи) креатинин повышается приблизительно на 40-80 мкмоль/л в сутки, однако для тяжелых поражений, сопровождаемых значительными нарушениями функции, характерны очень высокие цифры (800 – 900 мкмоль/л, а иногда доходит и до 2600 мкмоль/л). Серьезные поражения мышечного аппарата (политравма) и одновременное развитие ОПН дают более резкое возрастание уровня креатинина за счет его усиленного образования.
Таким образом, увеличение уровня креатинина и мочевины не всегда можно отнести к самым ранним признакам поражения почек, хотя в некоторых авторитетных источниках встречается подобное утверждение, которое, вероятно, относится к хронической форме заболевания, где креатинин действительно считается главным показателем клинической лабораторной диагностики для классификации ХПН.
Креатинин в моче
Ввиду того, что выделительная система играет не последнюю роль в колебаниях данного показателя, довольно часто креатинин определяют в моче, которую собирают в течение суток (24 часа), но на анализ отбирают только 20 мл.

Причиной повышенного выведения креатинина с мочой можно назвать следующие заболевания:
- Острые инфекции;
- Гигантизм и акромегалия (гиперпродукция соматотропного гормона);
- Сахарный диабет, снижение функции щитовидной железы;
- Краш-синдром (раздавливание мышечных тканей);
- Лучевая болезнь.
Высокий уровень креатинина в моче может дать интенсивная физическая деятельность (усиленный распад креатинфосфата и образование креатинина), которая, как известно, к патологии не относится.
Низкий уровень креатинина в моче можно наблюдать при:
- Атрофических изменениях мышечного аппарата;
- Обширных поражениях мышц в результате травм различного происхождения и оперативных вмешательств;
- Длительном раздавливании тканей;
- Остром дерматомиозите;
- Гематологической патологии (анемии, лейкозы, лейкемия);
- Дегенерации и амилоидозе почек;
- Формирующейся почечной недостаточности;
- Повышении функции щитовидной железы;
- Применении лекарственных средств с выраженным токсическим эффектом (ртутные соединения, сульфаниламидные препараты, антибиотики, барбитураты, гормоны, тиазидовые диуретики);
- В начале применения адренокортикотропного гормона (АКТГ).
Как сдавать анализ и что делать при повышенном уровне креатинина?
Сдают анализ просто, как и любой другой БАК (биохимический анализ крови). Приходят утром натощак в лабораторию, дожидаются очереди, предоставляют вену на локтевом сгибе и немножко терпят (пока «комарик укусит»), все остальное сделают специалисты, которые на это учились. Результат будет готов в тот же день (исследование креатинина начинают немедленно, он не любит простаивания).

Что касается анализа мочи, то пациент получает инструкцию, как ее собирать (за сутки, двое, трое…). Обычно моча собирается за 24 часа, рацион питания обычный, если человек не великий мясоед, трудоголик или олимпийский чемпион (много мяса, физической нагрузки – высокий креатинин).
Совсем непонятны рассуждения пациентов, получивших не удовлетворяющий их ответ и пытающихся самостоятельно снизить креатинин. Единственное, на что человек может обратить внимание, это – еда и нагрузка. Возможно, они стали причиной некорректного анализа, тогда просто нужно пересмотреть образ жизни. Если же с этим все в порядке, то лучше сразу отправиться к доктору.
Вряд ли эксперты нашего сайта могут посоветовать какое-то конкретное народное средство или лекарство, которое продается в аптеке. Нужно найти и ликвидировать причину, тогда повышенный креатинин и сам уйдет. Наверное, из статьи можно сделать вывод, что этот компонент является показателем серьезных нарушений в организме (за исключением активной трудовой деятельности и пристрастия к мясным продуктам), в том числе, развития почечной недостаточности. Поэтому пациентам с такой проблемой, прежде всего, хочется посоветовать нанести визит врачу, выяснить причину и степень поражения, а потом уже снижать концентрацию, следуя рекомендациям специалиста и принимая назначенное лечение.
Видео: для чего исследуют креатинин в крови?
М.М. Батюшин
1ФГБОУ ВО«Ростовский государственный медицинский университет» Минздрава России; Ростов-на-Дону, Россия
Автор для связи: Батюшин Михаил Михайлович
Тел.: +7 (863) 201-44-23; e-mail: batjushin-m@rambler.ru
Введение
В последнее десятилетие все чаще в научных работах стали анализировать состояние почечной функции у пациентов, подвергшихся различным урологическим вмешательствам. Этому способствовала унификация подходов к оценке почечной функции, основу которой положили американские рекомендации KDOQI (National Kidney Foundation–Kidney Disease Outcomes Quality Initiative 2002) [1], которые в последующем были адаптированы в международных рекомендациях KDIGO (Kidney Disease: Improving Global Outcomes, 2012) [2]. Также появились и национальные рекомендации [3], определяющие необходимость внедрения оценки скорости клубочковой фильтрации(СКФ) в широкую клиническую практику.
Вместе с тем, не потеряли своей актуальности и оценки парциальных почечных способностей, которые используются в научных целях, а также клинических целях при обследовании пациентов с наследственными канальцевыми дисфункциями.
В последние годы в центре внимания находятся два вопроса. Во-первых, какая методика определения СКФ является предпочтительной, учитывая разную информативность используемых методов регистрации. Во-вторых, какова значимость оценки СКФ для исхода урологического вмешательства и продолжительности жизни пациента в отдаленном периоде.
Методы оценки СКФ
В KDOQI (2002) впервые было обозначено, что при патологии почек необходимо оценивать СКФ, а также отмечено, что определение уровня креатинина не может применяться для оценки выраженности почечной дисфункции [1]. Также в этих рекомендациях советуется использовать формулу MDRD для расчета СКФ у взрослых и формулу Schwartz и Counahan-Barratt у детей. В качестве «золотого стандарта» рекомендовалось использовать метод оценки клиренса по инулину. К сожалению, данный метод не нашел своего широкого применения в клинической практике, прежде всего, из-за дороговизны самого инулина и необходимости не только его наличия, но и внедрения методики его оценки в крови и моче. Не получила широкого распространения также и методика расчета СКФ по MDRD в силу причин, которые будут рассмотрены ниже, а также методика Counahan-Barratt. Однако данные рекомендации явились в свое время революционными, поскольку впервые отдавали окончательный приоритет нарушениям клубочковой фильтрации перед канальцевыми дисфункциями в оценке уровня почечной дисфункции и вводили индивидуальную оценку почечной дисфункции с учетом площади поверхности тела пациента. В качестве альтернативного метода оценки СКФ в данных рекомендациях приведены методы реносцинтиграфии с 125I-йоталаматом и 99mTc-DTPA, которые в настоящее время не только не утратили своей значимости, но и являются «золотым стандартом» точности определения СКФ. Использование этих методов ограничивается в основном необходимостью наличия и оснащения радионуклидной лаборатории.
Расчет по формуле MDRD имеет ряд преимуществ перед использованием формулы Cockcroft-Gault. В частности, исследование MDRD включало соотношение расчетной СКФ с определением СКФ с помощью 125I-йоталамата, в исследование включались белые американцы. Также расчет по формуле Cockcroft-Gault не включал в себя площадь поверхности тела, а ориентировался на массу тела, что также добавляло неточности в расчет, поскольку объем генерируемого креатинина в организме человека в большей степени коррелирует именно с площадью поверхности тела.
По точности в оценке СКФ у детей формулы Schwartz и Counahan-Barratt похожи. В частности, формула Schwartz давала 75% совпадений со значением СКФ, определенным с помощью инулинового клиренса [4], тогда как формула Counahan-Barratt – от 70 до 86% совпадений со значением, определенным с помощью Cr-EDTA. Однако формула Schwartz все же нашла более широкое применение в педиатрической практике.
Еще одним важным достижением рекомендаций KDOQI (2002) было утверждение о том, что оценка 24-суточного клиренса креатинина не имеет преимуществ перед кратковременным в анализе прогноза пациентов с хронической почечной недостаточностью. Венцом данных рекомендаций явилось введение термина «хроническая болезнь почек» (ХБП) и ранжирование на пять стадий в зависимости от уровня СКФ, которое после некоторых преобразований используется по сей день.
В рекомендациях KDIGO предлагается выделять в составе третьей стадии ХБП 3А и 3Б стадии, разделом между ними является значение СКФ 45 мл/мин/1,73м2. Также выделяется три стадии альбуминурии, которая иногда является единственным признаком почечного повреждения. С ростом выраженности альбуминурии и стадии ХБП возрастает риск смерти больного и выхода на заместительную почечную терапию. Подразделение третьей стадии на 3А и 3Б было обусловлено результатами мета-анализа 14 исследований, включившего в себя 105872 пациента [6]. Было показано, что максимальные темпы прироста сердечно-сосудистой смертности у больных с ХБП наблюдаются при СКФ от 75 до 45, а в последующем по мере снижения почечной функции темпы существенно замедляются (рис. 1).
В рекомендациях KDIGO, помимо расчетного метода определения СКФ по креатинину, предлагается использовать расчет СКФ по цистатину С или оценку СКФ по клиренсу в случаях, когда данный вид оценки представляется не очень точным.
В рекомендациях KDIGO детально ранжируются ситуации, при которых возникают ошибки в определении СКФ (табл. 1). Данные ситуации могут вносить неточность в расчет СКФ по креатинину. В частности, в настоящее время не приветствуется определение СКФ у пациентов с острым почечным повреждением (ОПП). У таких больных оцениваются значения креатинина и темпы его изменения, а также показатели водно-электролитного и кислотно-щелочного баланса, некоторые клинические данные (почасовой диурез, явления уремической энцефалопатии и т.д.). Данные популяций тех стран, в которых проводились исследования, посвященные оценке СКФ, экстраполируются на те страны, в которых таких исследований не проводилось, к сожалению, без учета популяционных особенностей. В таком случае оценка СКФ будет, вероятно, не совсем точной. Также неточности возникают при оценке СКФ как у пациентов с высоким уровнем развития мышечной массы (атлеты, бодибилдеры, спортсмены), так и у пациентов с существенно сниженный уровнем мышечной массы (больные с ампутированными конечностями, с тяжелыми миодистрофическими синдромами). Следует признать, что для этой категории больных до сих пор не разработана методика расчета СКФ.

Рисунок 1. ОР и 95% для всех случаев смерти и сердечно-сосудистой смертности в зависимости от СКФ и АКИ (альбумин-креатининовый индекс), выровненных по возрасту, полу, расе, анамнезу сердечно-сосудистого заболевания, систолическому артериальному давлению,
диабету, курению, общему холестерину. Референсными были СКФ95 мл/мин/1,73м2 и АКИ5 мг/г (0,6 мг/ммоль), соответственно.
Таблица 1. Источники ошибок в оценке СКФ, рассчитанной по креатинину
| Источник ошибки | Пример |
| Неустойчивое состояние | Острое почечное повреждение |
| Детерминанты, не связанные с СКФ, демонстрирующие различия в исследуемой популяции | |
| Факторы, затрагивающие продукцию креатинина | Раса/ этнос другие нежели американцы, европейцы Крайние варианты мышечной массы Крайние варианты веса тела Диета и нутритивный статус:
Мышечноатрофические заболевания |
| Факторы, затрагивающие канальцевую секрецию | Снижение, индуцированное лекарствами:
|
| Факторы, затрагивающие экстраренальную элиминацию креатинина | Диализ Ингибирование кишечной креатининазы с помощью антибиотиков Повышение за счет высокообъемных потерь внеклеточной жидкости |
| Повышенная СКФ | Повышенная биологическая вариабельность детерминант, не связанных с СКФ в связи с СКФ |
| Вмешательство в анализ креатинина | Спектральные вмешательства (в т.ч. билирубин, некоторые лекарства) Химические вмешательства (в т.ч. глюкоза, кетоновые тела, билирубин, некоторые лекарства) |
В рекомендациях KDIGO детально ранжируются ситуации, при которых возникают ошибки в определении СКФ(табл. 1). Данные ситуации могут вносить неточность в расчет СКФ по креатинину. В частности, в настоящее время не приветствуется определение СКФ у пациентов с острым почечным повреждением(ОПП). У таких больных оцениваются значения креатинина и темпы его изменения, а также показатели водно-электролитного и кислотно-щелочного баланса, некоторые клинические данные (почасовой диурез, явления уремической энцефалопатии и т.д.). Данные популяций тех стран, в которых проводились исследования, посвященные оценке СКФ, экстраполируются на те страны, в которых таких исследований не проводилось, к сожалению, без учета популяционных особенностей. В таком случае оценка СКФ будет, вероятно, не совсем точной. Также неточности возникают при оценке СКФ как у пациентов с высоким уровнем развития мышечной массы (атлеты, бодибилдеры, спортсмены), так и у пациентов с существенно сниженный уровнем мышечной массы (больные с ампутированными конечностями, с тяжелыми миодистрофическими синдромами). Следует признать, что для этой категории больных до сих пор не разработана методика расчета СКФ.
В рекомендациях KDIGO указывается, что формула Cockcroft-Gault разрабатывалась и исследовалась до момента внедрения стандартизованных методов определения креатинина крови, и после введения таких методов не была оценена повторно, что ставит ее валидизацию под вопрос. Применение данной формулы из-за простоты расчета, вероятно, возможно в условиях, когда нет возможности воспользоваться другими методами расчета (нефрологические линейки, калькуляторы, номограммы, формулы). Не лучшую судьбу ожидает и применение формулы MDRD. Это связано с тем, что по данной формуле значения СКФ завышаются, ее разрешено использовать только при значениях СКФ более 60 мл/мин/1,73м2, однако уже при СКФ выше 90 мл/мин/1,73м2 ее применять не рекомендуется из-за отсутствия соответствующей исследовательской базы. В этом вопросе эксперты KDIGO ссылаются на National Kidney Disease Education Program (NKDEP), проведенную в Англии и продемонстрировавшую ограниченные возможности применения формулы MDRD. Таким образом, единственным в настоящее время рекомендуемым методом расчета СКФ является формулы CKD-EPI, которая имеет минимальные отличия от измеренной «золотым методом» СКФ. В качестве примера сравнительного анализа двух формул можно привести результаты исследования Levey A.S. с соавт. [7] (рис. 2). На рис. 2 видно, что отклонение кривой СКФ по формуле MDRD существенно больше, чем кривой СКФ по CKD-EPI.
Выше упоминалось о возможности определения СКФ по цистатину С. Эксперты KDIGO рекомендуют ее использовать в ситуациях, описанных в табл. 1, в случае СКФ 45-60 мл/мин/1,73м2, но при отсутствии каких-либо маркеров почечной патологии, а также в других ситуациях в качестве альтернативы, дополняющей расчет СКФ по креатинину с использованием формулы CKD-EPI. Вместе с тем, для расчета СКФ по цистатину С также есть свои ограничения, касающиеся популяционных различий, дисфункции щитовидной железы, применения кортикостероидов, наличия гетерофильных антител к цистатину С и т.д. Все это наравне с высокой стоимостью данного метода (около2000 руб. за одно исследование) не привело в течение четырех лет с момента выхода рекомендаций к распространению данного метода в широкой клинической практике.
Определение СКФ по клиренсу креатинина входит в качестве обязательного метода оценки СКФ в национальные стандарты оказания специализированной помощи пациентам нефрологического профиля, однако, вероятно, это представляется технической ошибкой, поскольку на момент подготовки стандартов проба Реберга-Тареева уже уступала расчетным методам по данным международных рекомендаций. Более того, на тот момент уже вступили в действие российские рекомендации, которые также провозгласили преимущества расчетных методов оценки СКФ перед клиренсовыми.
В национальных рекомендациях шести российских обществ, в т.ч. общества кардиологов и нефрологов (2013) в качестве показаний для оценки 24-часового клиренса креатинина (проба Реберга-Тареева) приводятся особые клинические ситуации [8]:
- беременность,
- крайние значения возраста и размеров тела,
- тяжелая белково-энергетическая недостаточность,
- заболевания скелетных мышц, параплегия и тетраплегия,
- вегетарианская диета,
- быстро меняющаяся функция почек,
- оценка функции почек перед назначением нефротоксичных препаратов.
Наличие секреции части креатинина плазмы помимо фильтрации, а также повышение точности пробы по мере сохранения высокого объема диуреза, зависимость результатов пробы от многих внешних и внутренних факторов делает эту пробу в оценке СКФ менее приоритетной.
В целом, суммируя сказанное, эксперты KDIGO обобщили недостатки и достоинства тех или иных методов в сводной табл. 2 [2].

Рисунок 2. Качество формул CKD-EPI и MDRD в оценке СКФ при проведении внешней валидизации.
Таблица 2. Сильные стороны и ограничения методов оценки СКФ и маркеров
| Подходы | Сильные стороны | Ограничения |
| 1 | 2 | 3 |
| Методы | ||
| Мочевой клиренс | ||
| Мочевой катетер и длительная внутривенная инфузия маркера | «Золотой стандарт» | Инвазивный |
| Спонтанное мочеиспускание | Комфортно для пациента Менее инвазивно |
Возможно неполное опорожнение мочевого пузыря, низкая частота мочеиспусканий у лиц с низкой СКФ |
| Болюсное введение маркера | Короткая продолжительность | Быстрое снижение плазменной концентрации при высоком значении СКФ, продолжительное время уравновешивания при увеличении экстрацеллюларного объема |
| 24-часовой сбор мочи | Громоздкий, склонность к ошибкам | |
| Плазменный клиренс | Не обязателен сбор мочи, потенциально высокая точность | Завышение СКФ при повышении экстрацеллюлярного объема, неточные уровни при однократном определении особенно при низкой СКФ, большая продолжительность приготовления плазмы при низком СКФ |
| Ядерная томография | Нет сбора мочи и повторных заборов крови, относительно короткая продолжительность | Менее точный |
| Маркеры | ||
| Инулин | «Золотой стандарт», нет побочных эффектов | Дорого, трудно растворять и поддерживать в растворенном виде, кратковременность пребывания в крови |
| Креатинин | Эндогенный маркер, нет необходимости во введении, методика применяется во всех клинических лабораториях | Cекреция сильно варьирует индивидуально |
| Йоталамат | Недорогой, длительное время полувыведения | Возможна канальцевая секреция, требования по хранению и применению радиоактивных субстанций при применении 125I в качестве метки, применение нерадиоактивного йоталамата требует дорогого сопровождения, не может применяться у пациентов с аллергией на йод |
| Йогексол | Нерадиоактивен, недорогой, чувствительность метода позволяет определять малые дозы | Возможна канальцевая реабсорбция или связывание с белком, применение малых доз требует дорогого сопровождения, не может применяться у пациентов с аллергией на йод, нефротоксичность и риск аллергических реакций на высокие дозы |
| EDTA* | Широко доступен в Европе | Возможна канальцевая реабсорбция, требования по хранению и применению радиоактивных субстанций при применении 51Cr в качестве метки |
| DTPA** | Широко доступен в США | Требования по хранению и применению радиоактивных субстанций при применении 99mTc в качестве метки Необходимость стандартизации для 99mTc, диссоциация и связывание с белком 99mTc, риск нефрогенного системного фиброза, когда применяется гадолиний в качестве метки |
Примечание:
*EDTA — этилендиамин тетраацетовая кислота;
**DTPA — диэтилентриамин пентаацетовая кислота.
Российские нефрологические рекомендации [3] полностью созвучны с рекомендациями KDIGO в части оценки значимости тех или иных методов определения СКФ.
При анализе рекомендаций, разработанных российским обществом урологов [9], отмечена необходимость определения СКФ в разделах, посвященных гидронефрозу и уретерогидронефрозу, острой и хронической почечной недостаточности, хроническому пиелонефриту, а при раке почки рекомендовано только определение креатинина и мочевины крови. Вместе с тем, методика определения СКФ указана только в двух случаях и это проба Реберга. При анализе рекомендаций европейской ассоциации урологов [10] также указывается на необходимость определения СКФ при тех урологических заболеваниях, которые так или иначе затрагивают почечную паренхиму, однако не уточняется методика определения. И только в рекомендациях американской урологической ассоциации [11] указывается на необходимость использования расчетных методов оценки СКФ и классификации ХБП, что определяет приоритет расчетных методов на клиренсовыми методиками в реальной урологической практике, однако отсутствуют указания на использование конкретной расчетной методики.
Вместе с тем, в последние годы проводится все больше клинических исследований, в которых в основе оценки исходов и выживаемости пациентов урологического профиля все чаще используется СКФ [12-18]. Объясняется это, прежде всего, развитием урологических технологий, повышением выживаемости больных и появившимися в связи с этим возможностями продления жизни за счет использования ресурса, связанного не с качеством урологической манипуляции, а с воздействием на почечные, кардиоваскулярные, эндокринно-метаболические факторы риска. Основываясь на этом, следует констатировать, что в урологической практике остро стоит вопрос стандартизации подходов к оценке функции почек и выбор более точного метода позволит правильно оценить клиническую ситуацию.
В качестве методической основы оценки СКФ в урологической практике можно использовать изложенные выше нефрологические подходы. В частности, следует рекомендовать определение креатинина сыворотки и расчет СКФ по формуле CKD-EPI в большинстве случаев, в редких ситуациях использовать клиренсовые методы, в т.ч. радионуклидные.
Категории больных, имеющих урологическую патологию, которым следует оценивать СКФ:
- больные, страдающие хроническим или острым пиелонефритом;
- больные с одно- или двусторонним нефросклерозом;
- больные с врожденным или приобретенным гидронефрозом, в т.ч. и по причине инфравезикальной обструкции;
- больные с раком почки;
- больные с рефлюкс-нефропатией;
- больные с мочекаменной болезнью;
- больные с установленной нефростомой, цистостомой;
- больные с множественными кистами почек или кистами больших размеров;
- больные с нефрокальцинозом различного генеза.
Это касается клинических ситуаций как до, так и после оказания урологического пособия. И, безусловно, это касается развития хронической почечной недостаточности по причине урологической патологии или в ассоциации с ней.
Важным является также контроль креатинина крови и СКФ у пациентов, получающих нефротоксические препараты. В урологической практике это могут быть антибиотики группы аминогликозидов (амикацин, гентамицин), тетрациклина (доксициклин), антибактериальные препараты фторхинолонового ряда (спарфлоксацин), применяемые при инфекциях мочевых путей, нестероидные противовоспалительные препараты и анальгетики, используемые при синдроме тазовых болей, почечной колике [19].
При острой почечной недостаточности (остром почечном повреждении) в соответствии с российскими и международными рекомендациями осуществляет анализ минутного диуреза и креатинина крови без определения СКФ.
Для удобства расчетов можно воспользоваться номограммой (рис. 3), или нефрологическими линейками, или интернет-калькуляторами.

Рисунок 3. Номограмма расчета СКФ по CKD-EPI

Рисунок 4. Скриншот экрана калькулятора для расчета СКФ по CKD-EPI для i-Phone
Медицинский калькулятор может быть установлен на телефон врача или пациента. В режиме офлайн представляется возможным в течение нескольких секунд осуществить необходимые расчеты. Пример такого калькулятора представлен на рис. 4.
Среди интернет-ссылок на калькуляторы для расчета СКФ поCKD-EPI наиболее популярными русифицированными являются следующие:
- http://www.okhotin.net/calcs/ckd-epi.html
- http://medsoftpro.ru/index.php?Itemid=184
- http://www.cardioneurology.ru/skf/
- http://boris.bikbov.ru/2013/07/21/kalkulyator-skf-rascheta-skorosti-klubochkovoy-filtratsii/
- http://gormonoff.com/tools/raschet-skorosti-klubochkovoj-filtracii
Заключение
В настоящее время сформированы методические основы для единого подхода к оценке почечной функции у пациентов с урологической патологией. Оценка СКФ приветствуется в числе первых методов анализа почечной функции. Для удобства и формирования универсального подхода рекомендуется в широкой практике применять расчетные способы определения СКФ, среди которых наиболее точным считается формула CKD-EPI. Применение клиренсовых радиоизотопных методик остается«золотым стандартом», однако технические сложности и дороговизна их проведения оставляют для них лишь отдельные ниши в виде клинических ситуаций, при которых требуется более точная оценка почечной функции.
Исследование не имело спонсорской поддержки. Автор заявляет об отсутствии конфликта интересов.
Литература
1. National Kidney Foundation. K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification. Am J Kidney Dis. 2002;39(suppl 2):1-266.
2. KDIGO 2012 Clinical Practice Guidelines for the Evaluation and Management of Chronic Kidney Disease. Kidney Int.2013;3(1):1-163.
3. Национальные рекомендации. Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению. Санкт-Петербург. Левша. 2012:51.
4. Stake G. Estimation of the glomerular filtration rate in infants and children using iohexol and X-ray fluorescence technique, in Department of Radiology, Section of Paediatric Radiology. Oslo: Norway. University of Oslo; 1992.
5. Inker LA, Astor BC, Fox CH, Isakova T, Lash JP et al. KDOQI US Commentary on the 2012 KDIGO Clinical Practice Guideline for the Evaluation and Management of CKD. Am J Kidney Dis. 2014;63(5):713-735. doi: 10.1053/j.ajkd.2014.01.416.
6. Chronic Kidney Disease Prognosis Consortium, Matsushita K, van der Velde M, Astor BC, Woodward M et al. Association of estimated glomerular filtration rate and albuminuria with all-cause and cardiovascular mortality in general population cohorts: a collaborative metaanalysis. Lancet.2010;375(9731):2073-81. doi: 10.1016/S0140-6736(10)60674-5.
7. Levey AS, Stevens LA, Schmid CH, Zhang YL, Castro AF 3rd et al. A new equation to estimate glomerular filtration rate. Ann Intern Med.2009;150(9): 604-612.
8. Сердечно-сосудистый риск и хроническая болезнь почек: стратегии кардио-нефропротекции. Клинические рекомендации РКО, НОНР, РАЭ, РМОАГ, НОА, РНМОТ. Российский кардиологический журнал. 2014;8(112):737.
9. Российские клинические рекомендации. Урология. Под. ред. Аляева Ю.Г., Глыбочко П.В., Пушкаря Д.Ю. Москва: Геотер-Медиа; 2016.
10. European Association of Urology (EAU). 23.01.2017. Guidelines. Доступно по: http://uroweb.org/individual-guidelines/non-oncology-guidelines/. Ссылка активна на 12.12.2016.
11. Americal Urological Association (AUA). Guidelines. 23.01.2017. Доступно по:https://www.auanet.org/education/clinical-practice-guidelines.cfm. Ссылка активна на 24.01.2017.
12. Dong W, Zhang Z, Zhao J, Wu J, Suk-Ouichai C et al. Excised Parenchymal Mass During Partial Nephrectomy: Functional Implications. Urology. 2016:S0090-4295(16)30966-9. doi: 10.1016/j.urology.2016.12.021.
13. Song W, Sung HH, Han DH, Jeong BC, Seo SI et al. Song The effect of contralateral kidney volume on renal function aŌer radical nephroureterectomy: Implications for eligibility for neoadjuvant chemotherapy for upper tract urothelial cancer. Urol Oncol. 2016:1078(16)3036330365. doi: 10.1016/j.urolonc.2016.10.022.
14. Momtaz HE, Dehghan A, Karimian M. Correlation of cystatin C and creatinine based estimates of renal function in children with hydronephrosis. J Renal Inj Prev. 2016;5(1):25-28. doi: 10.15171/jrip.2016.06.
15. Hoarau N, Martin F, Lebdai S, Chautard D, Culty T et al.Impact of retrograde flexible ureteroscopy and intracorporeal lithotripsy on kidney functional outcomes. Int Braz J Urol.2015;41(5):920-926. doi: 10.1590/S16775538.IBJU.2014.0402.
16. Евсеев С.В., Гусев А.А. Значение почечной функции при почечно-клеточном раке. Вестник урологии. 2013;(3):39-53.
17. Маслякова Г.Н., Россоловский А.Н., Напшева А.М., Захарова Н.Б. Методы оценки тубулоинтерстициальных изменений при хирургическом лечении больных с мочекаменной болезнью. Вестник урологии. 2014;(1):3-10.
18. Батюшин М.М. Механизмы повреждения почечной паренхимы при рефлюкс-нефропатии. Обзор. Вестник урологии. 2013;(2):43-51.
19. Мационис А.Э., Батюшин М.М., Повилайтите П.Е., Дмитриева О.В. Терентьев В.П. Клинико-морфологический анализ лекарственных поражений почек при терапии нестероидными противовоспалительными препаратами. Нефрология и диализ. 2009;11(1):44-49.
Журнал
Авторы статьи:
И.Г. Каюков, О.В. Галкина, И.М. Зубина — Научно-исследовательский институт нефрологии, Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова, Санкт-Петербург, Россия.
Е.И. Тимшина — ООО «Научно-производственная
фирма «АБРИС+», Санкт-Петербург, Россия.
А.Ю. Михеева, Г.М. Бердичевский — Химико-аналитический центр «Арбитраж», Всероссийский научно-исследовательский институт
метрологии им. Д.И. Менделеева, Санкт-Петербург, Россия.
Скорость клубочковой фильтрации (СКФ) является общепризнанным показателем функционального состояния почек. В медицинской практике существуют различные подходы для измерения СКФ. Однако, несмотря на почти столетнюю историю, далеко не все методологические проблемы оценки СКФ в клинической практике решены. Наиболее физиологически обоснованные («референтные») методы неприемлемы в рутинной практике из-за сложности и дороговизны. Клиницистам приходится опираться в основном на результаты суррогатных способов, большинство из которых в качестве гломерулотропного тест-агента предполагают использование эндогенного креатинина. Поэтому точность определения концентрации этого метаболита в биологических средах (особенно в сыворотке крови) зачастую решающим образом определяет надежность оценки СКФ. Производители наборов реагентов для определения креатинина должны принимать во внимание современные требования к точности и прослеживаемости результатов измерений и обеспечивать соответствие своей продукции международным нормам.
Хроническая болезнь почек (ХБП) является серьезной проблемой для здравоохранения многих стран, в том числе и России, вызывая тревогу у мирового сообщества в связи со своим широким распространением и растущим числом летальных исходов. Так, согласно последним результатам международного исследования, проведенного в 2016 году, ХБП в той или иной степени тяжести диагностирована у 753 миллионов человек [1], а число летальных исходов с 1990 по 2015 год увеличилось практически втрое с 409 тысяч до 1,2 миллионов [2, 3]. Поэтому в сложившейся ситуации так необходимы ранняя диагностика и профилактика данного заболевания, а также точное определение степени тяжести поражения почек для подбора наилучшей программы лечения ХБП у пациентов.
Руководство 2012 года KDIGO (Kidney Disease Improving Global Outcomes (Болезни почек: улучшение глобальных результатов лечения)) определяет ХПБ как величину расчетной скорости клубочковой фильтрации (рСКФ) менее 60 мл/ мин/1,73 м2 в течение трех месяцев и более независимо от причины и/или повреждение почек, установленное непосредственно при биопсии или косвенно при наличии альбуминурии или гематурии также в течение трех месяцев и более [4].
Краткий обзор подходов к установлению величин скорости клубочковой фильтрации
Скорость клубочковой фильтрации (СКФ) является общепризнанным показателем функционального состояния почек и характеризует объем жидкости, отфильтрованный почечными клубочковыми капиллярами в капсулу Боумана в единицу времени [5].
В медицинской практике существуют различные подходы для измерения СКФ (рис. 1). Наиболее точными на сегодняшний день являются клиренсовые методы измерения СКФ, основанные на измерении клиренса экзогенных веществ, таких как инулин, 51Cr-ЭДТА (этилендиаминтетрауксусная кислота), 99mTc-ДТПА (диэтилентриаминпентауксусная кислота), 125I-йоталамат или йогексол, которые вводятся в кровяное русло [6–8].
Данные методы измерения СКФ являются референсными для всех остальных методов. Однако в связи со сложностью и трудоемкостью проведения анализов, их высокой стоимостью и необходимостью введения экзогенного, часто меченого радионуклидами, вещества в кровь, их использование ограничивается научными исследованиями, а также теми клиническими случаями, когда требуется максимально точное определение СКФ.
Более доступными методами измерения СКФ являются клиренсовые методы, основанные на измерении клиренса эндогенных веществ, таких как мочевина [9] и креатинин [10]. Наиболее широкое распространение в медицинской практике долгое время имело измерение клиренса креатинина при помощи пробы Реберга–Тареева, предложенной в 1935 году. При этом основная модификация, внесенная Е.М. Тареевым и Н.А. Ратнер в оригинальную пробу Реберга, заключалась в отказе от использования дополнительной нагрузки экзогенным креатинином [11].
Данный метод исследования заключается в измерении концентрации креатинина в собранном в течение 24 ч образце мочи и сыворотке, взятой у пациента в любое время в течение сбора мочи или сразу после его завершения. Полученные значения концентрации креатинина используются в следующей формуле:

где Крмочи – концентрация креатинина в суточной моче (мкмоль/л или мг/дл*);
Крсыворотки – концентрация креатинина в сыворотке (мкмоль/л или мг/дл*);
Vмочи – объем мочи, собранной за сутки (мл); 1440 – количество минут в сутках (мин).
* В принципе неважно в каких единицах выражаются концентрации. Существенно, чтобы они были одинаковы для концентраций креатинина в сыворотке крови и моче.
Для того, чтобы нивелировать влияние возможных антропометрических различий у разных индивидуумов, полученную величину корригируют на площадь поверхности тела (ППТ). Величину ППТ можно рассчитать, используя различные уравнения, исходя из роста и массы тела пациента [12–14]:

где СКФ – измеренная по клиренсу креатинина скорость клубочковой фильтрации (мл/мин);
ППТ – площадь поверхности тела пациента (м2); 1,73 – среднее значение ППТ у взрослого мужчины [15].
Проба Реберга–Тареева имеет свои преимущества и серьезные недостатки по сравнению с другими современными способами измерения СКФ. Так, именно её рекомендуют использовать при обследовании пациентов, соблюдающих специальные диеты (вегетарианство или бодибилдинг), пациентов с сильными отклонениями в массе тела (дистрофия или ожирение), а также пациентов с нарушенной мышечной массой (ампутация, недостаточное питание, мышечная атрофия) [16]. Однако необходимость аккуратного сбора мочи в течение ровно 24 ч создает неудобства при работе с амбулаторными больными и приводит к серьезным ошибкам в измерении СКФ, если пациент забывает собрать утреннюю, наиболее концентрированную мочу, или собирает ее дважды.
Поэтому уже довольно давно начали проводиться исследования по возможности замены клиренсовых методов, требующих суточного сбора мочи, на методы, базирующихся только на значениях концентрации креатинина в сыворотке [17]. Такие методы позволяют определить величину так называемой расчетной скорости клубочковой фильтрации (рСКФ – estimated glomerular filtration rate; eGFR).
Нужно отметить, что оценка тяжести почечной патологии исключительно по значению концентрации креатинина в сыворотке недостаточна, так как концентрация этого метаболита в сыворотке зависит не только от СКФ, но и от других независимых факторов, в частности, таких как возраст, пол, раса, размер тела, диета и метод определения креатинина [18, 19] (табл. 1). Использование расчетных величин СКФ, в какой то мере, позволяет нивелировать эти влияния, хотя не устраняeт полностью, неточностей вследствие возможных ошибок в измерении сывороточного креатинина (см. ниже).
Оценивая функциональное состояние почек только на основе уровня сывороточного креатинина, следует помнить, что взаимоотношения между концентрацией этого метаболита в сыворотке крови и величиной СКФ отчетливо нелинейны (гиперболическая зависимость). Потому при снижении СКФ от нормального уровня до 60 мл/мин/1,73 м2 рост концентрации креатинина будет очень незначительным. Такое повышение уровня сывороточного креатинина легко не заметить. С величины СКФ ниже 60 мл/мин/1,73 м2 начинается резкое увеличение концентрации этого метаболита в сыворотке крови [20].
Кроме того, при быстрых вариациях величин СКФ (например при развитии и разрешении острого повреждения почек) изменения концентрации сывороточного креатинина будут существенно (до нескольких суток) запаздывать по отношению к сдвигам СКФ. Такое запаздывание оказывается тем дольше, чем больше исходная выраженность почечной дисфункции [21, 22].
Как уже отмечалось выше, более надежные оценки СКФ могут быть получены из уравнений, которые эмпирически сочетают хотя бы часть вышеперечисленных факторов [26] (см. табл. 1). Одним из первых таким широко распространенным уравнением стала формула Коккрофта–Голта [17, 27], предложенная в 1976 году:

где возраст – возраст (года);
вес – масса (кг);
k – поправка на пол пациента: 0,85, если женщина; 1, если мужчина;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Факторы, прямо не связанные с патологией почек и способные влиять на концентрацию креатинина в сыворотке крови
|
Факторы, ассоциированные с повышением/ завышением концентрации сывороточного креатинина |
Факторы, ассоциированные со снижением концентрации сывороточного креатинина |
|
Возраст |
Возраст |
|
Африканская раса и афроамериканский этнос |
Азиатская раса и латиноамериканский этнос |
|
Высокая мышечная масса: мужской пол, анаболические стероиды |
Низкая мышечная масса: женский пол, мышечные заболевания, иммобилизация, тетрапарез, ампутации конечностей |
|
Диета: высокое потребление мяса, сапплементация креатином |
Диета: вегетарианская, низкобелковая, голодание |
|
Лекарства: — Повышающие продукцию креатинина: фенофибрат, активаторы рецепторов витамина D, кортикостероиды; — Подавляющие тубулярную секрецию креатинина: циметидин, кобицитстат, дропедарон, пиреметамин, салицилаты, триметаприм; — Способные вступать в реакцию Яффе: ацетогексамид, диуретики (в высоких дозах), некоторые цефалоспорины, фенацетамид, метилдофа (при парентеральном введении) |
Лекарства: — Снижающие концентрацию креатинина за счет неустановленных механизмов, прямо не связанных с влиянием на деятельность почек; Lespedeza capitata (леспенефрил), Lespedeza bicolor (леспефлан), АЦЦ |
|
Прочие метаболиты, способные вступать в реакцию Яффе («некреатининовые хромогены»): кетоны, кетокислоты, мочевая кислота, некоторые протеины, билирубин, аскорбиновая кислота, дофамин, эмбриональный гемоглобин и др. |
Заболевания и патологические состояния: диабет, воспаление, критические состояния |
|
Усиление тубулярной реабсорбции креатинина: дегидратация, сердечная недостаточность, диабет |
Усиление экстраренальной элиминации креатинина |
Как видно, данная формула не учитывает расовую принадлежность. Её результаты, так же как и результаты пробы Реберга–Тареева, обычно корректируют в соответствии с ППТ пациента.
На смену формуле Коккрофта–Голта в 1999 году пришло более точное и удобное расчетное уравнение, полученное в MDRD (Modification of Diet in Renal Disease – изменение диеты при болезнях почек) исследовании. Всего по результатам данного исследования было предложено семь различных способов оценки рСКФ, однако наибольшее распространение получило так называемое «краткое уравнение MDRD». В отличие от формулы Коккрофта–Голта, при выведении этого уравнения, как и других современных способов установления СКФ, расчетные величины сопоставлялись с референсными величинами СКФ [28]:

где 186 – коэффициент, учитывающий среднюю ППТ;
возраст – возраст (года);
k1 – поправка на пол пациента: 0,742, если женщина; 1, если мужчина;
k2 – поправка на расу пациента: 1,210, если афроамериканцы; 1, если не афроамериканцы;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Уравнение MDRD-исследования оказалось успешным для расчета СКФ у пациентов с 3–5 стадией ХБП и давало адекватную оценку СКФ у больных с сахарным диабетом [29]. Однако оно оказалось не совсем пригодным для индивидуумов с околонормальной СКФ, выдавая заниженные результаты, и не рекомендовалось для использования у госпитализированных пациентов [30]. Дальнейшая работа по улучшению точности расчетного уравнения MDRD состояла в уменьшении систематической погрешности методов определения креатинина, связанной с отсутствием метрологической прослеживаемости калибровки к референсному способу измерения креатинина, которым является IDMS (Isotope Dilution Mass Spectrometry – масс-спектрометрия с изотопным разбавлением). Результатом такой работы стала предложенная NKDEP (National Kidney Disease Education Program – Национальная обучающая программа по болезням почек) в 2006 году [31] следующая расчетная формула:

где 175 – коэффициент, учитывающий среднюю ППТ и корректировку по референсному IDMS-методу;
возраст – возраст (годы);
k1 – поправка на пол пациента: 0,742, если женщина; 1, если мужчина;
k2 – поправка на расу пациента: 1,210, если афроамериканцы; 1, если не афроамериканцы;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Однако, несмотря на уточнения, новое MDRD– IDMS-уравнение наследовало те же недостатки, что и его предшественник, заключавшиеся в занижении расчетных результатов СКФ в диапазоне значений от 60 до 90 мл/мин/1,73 м2, соответствующего здоровым людям и пациентам с пограничными значениями СКФ [32]. В связи с этим в 2009 году исследовательская группа CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration – Рабочая группа по исследованию эпидемиологии хронической болезни почек) разработала наиболее универсальное на сегодняшний день расчетное уравнение СКФ [33]:

где 141 – коэффициент, учитывающий сред
нюю ППТ и корректировку по референсному IDMS-методу;
k – пороговое значение креатинина сыворотки, математически разделяющее здоровых индивидов и пациентов с ХБП: 0,7, если женщина; 0,9, если мужчина (мг/дл);
min – оставляется данное отношение, если значение креатинина в сыворотке пациента меньше порогового значения k; либо 1, если значение креатинина в сыворотке пациента больше порогового значения k;
max – оставляется данное отношение, если значение креатинина в сыворотке пациента больше порогового значения k; либо 1, если значение креатинина в сыворотке пациента меньше порогового значения k;
α – степень: –0,329, если женщина; –0,411, если мужчина;
возраст – возраст (годы);
k1 – поправка на пол пациента: 1,018, если женщина; 1, если мужчина;
k2 – поправка на расу пациента: 1,159, если афроамериканцы; 1, если не афроамериканцы;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Предложенное уравнение CKD-EPI позволяет не только получить адекватные расчетные значения СКФ у здоровых людей, но и улучшить оценку связанного с ХБП риска развития сердечно-сосудистых заболеваний (ССЗ) у пациентов среднего возраста [34] и риска развития терминальной стадии ХБП [32]. В связи с этим Руководство 2012 года KDIGO рекомендовало использование данного уравнения для расчета значений СКФ в повседневной медицинской практике, за исключением тех случаев, для которых доказана большая точность альтернативных уравнений по сравнению с уравнением CKD-EPI [4].
Вместе с тем, в последнее десятилетие исследуется возможность применения альтернативного креатинину маркера СКФ, которым является цистатин С [35, 36].
Существуют ряд исследований, показывающих превосходящую роль цистатина С в оценке фильтрационной способности почек по сравнению с креатинином [37, 38], однако расчет СКФ исключительно по концентрации цистатина С в сыворотке в общем случае не дает более точных результатов, чем предложенное ранее уравнение CKD-EPI [39, 40]. Поэтому на данный момент анализ концентрации цистатина С в сыворотке пациента является дополнительным к принятому методу расчета СКФ по концентрации креатинина и может использоваться для подтверждения ХБП у взрослых пациентов со значениями СКФ от 45 до 60 мл/мин/1,73 м2, у которых отсутствуют другие маркеры повреждения почек [4]. Совместная формула расчета СКФ по цистатину С и креатинину предложена группой CKD-EPI в 2012 году [41]:

где 135 – коэффициент, учитывающий среднюю ППТ и корректировку по референсному IDMS-методу как метода измерения креатинина,
так и цистатина С;
k – пороговое значение креатинина сыворотки, математически разделяющее здоровых индивидов и пациентов с ХБП: 0,7, если женщина; 0,9, если мужчина (мг/дл);
min – оставляется данное отношение, если значение креатинина в сыворотке пациента меньше порогового значения k; либо 1, если значение креатинина в сыворотке пациента больше порогового значения k;
max – оставляется данное отношение, если значение креатинина в сыворотке пациента больше порогового значения k; либо 1, если значение креатинина в сыворотке пациента меньше порогового значения k;
α – степень: –0,248, если женщина; –0,207, если мужчина;
min – оставляется данное отношение, если значение цистатина С в сыворотке пациента меньше 0,8 мг/л; либо 1, если значение цистатина С в сыворотке пациента больше 0,8 мг/л;
max – оставляется данное отношение, если значение цистатина С в сыворотке пациента больше 0,8 мг/л; либо 1, если значение цистатина С в сыворотке пациента меньше 0,8 мг/л;
возраст – возраст (года);
k1 – поправка на пол пациента: 0,969, если женщина; 1, если мужчина;
k2 – поправка на расу пациента: 1,080, если афроамериканцы; 1, если не афроамериканцы;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4;
Циссыворотки – концентрация цистатина С в сыворотке (мг/л).
Отметим ряд существенных моментов, связанных с оценками СКФ в клинической практике.
Во-первых, выше уже отмечалось, что значения СКФ обычно корригируются на величину площади поверхности тела пациента. В формулах MDRD и CKD-EPI поправка на ППТ уже была учтена на стадии конструирования данных уравнений. Поэтому при их использовании нет необходимости дополнительно рассчитывать величину ППТ, исходя из роста и массы тела, а потом полученное расчетное значение СКФ умножать на 1,73 и делить на ППТ.
Во-вторых, в настоящее время сама идея необходимости коррекции расчетных значений СКФ на ППТ стала подвергаться очень серьезной критике. Это связано, прежде всего, с тем, что поправка на ППТ у лиц с избыточной массой тела (ППТ у таких людей, очевидно, будет высокой) может существенно занизить расчетное значение СКФ. Последствием таких манипуляций с числами может стать то, что будет скрыто состояние гиперфильтрации, которое часто имеет место у пациентов, страдающих ожирением [42–44]. Данная проблема вызывает все более широкий резонанс в нефрологическом сообществе. Подтверждением значимости этого вопроса служит то, что в калькуляторе для расчета СКФ на сайте Национального Почечного Фонда США сравнительно недавно появилась новая опция. Она позволяет получить расчетные значения СКФ по формуле CKD-EPI, не корригированные на ППТ. Для этого, однако, дополнительно придется ввести значения массы тела и роста пациента [45].
В-третьих, как уже было отмечено, уравнение Коккрофта–Голта в настоящее время считается не слишком надежным и устаревшим способом оценки СКФ. В принципе, от его использования в клинической практике следовало бы отказаться. Однако возникает одна проблема. Многие инструкции по применению лекарственных препаратов, которые требуют коррекции дозы при изменениях функционального состояния почек, составлены именно на основе применения формулы Коккрофта–Голта. Поэтому для этого ограниченного сегмента клинической деятельности данный способ оценки СКФ, по-видимому, еще долго останется необходимым.
Наконец, в-четвертых. Удобство и простота расчетных способов оценки СКФ практически вытеснили измерение клиренса креатинина (заметим, однако, что в НИИ Нефрологии ПСПбГМУ им. акад. И.П. Павлова от пробы Реберга–Тареева никогда не отказывались). Кроме того, сейчас появляются данные о том, что изменения величин клиренса креатинина могут лучше соотноситься со степенью выраженности морфологических повреждений почек, чем оценки СКФ расчетными методами [46]. Поэтому не исключено, что через некоторое время мы сможем стать свидетелями, по крайней мере, частичного ренессанса пробы Реберга–Тареева.
Следует иметь в виду, что в силу перечисленных выше и ряда других причин, разработка новых методических подходов к установлению расчетных величин СКФ продолжается. Из предложенных в последнее время способов упомянем два.
Один из них направлен на более точную оценку СКФ у пожилых людей от 70 лет и выше и выведен в рамках BIS-исследования (Berlin Initiative Study – Берлинское инициативное исследование)
[47] в 2012 году. В данном исследовании представлены две расчетные формулы СКФ: уравнение BIS1 основано только на концентрации креатинина в сыворотке, уравнение BIS2 рассчитывает значение СКФ как по концентрации креатинина, так и цистатина С.
Уравнение BIS1 выглядит следующим образом:
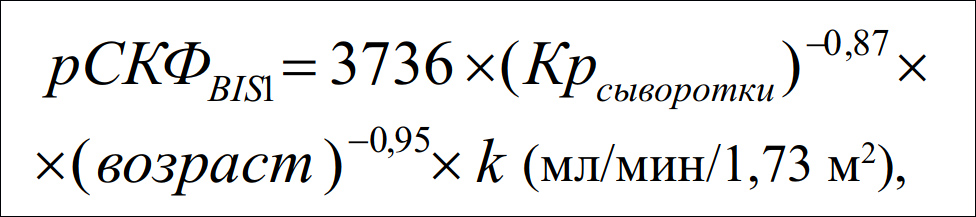
где 3736 – коэффициент, учитывающий среднюю ППТ и корректировку по референсному IDMS-методу;
возраст – возраст (годы);
k – поправка на пол пациента: 0,82, если женщина; 1, если мужчина;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Совместное по концентрациям креатинина и цистатина С уравнение BIS2 представлено ниже:
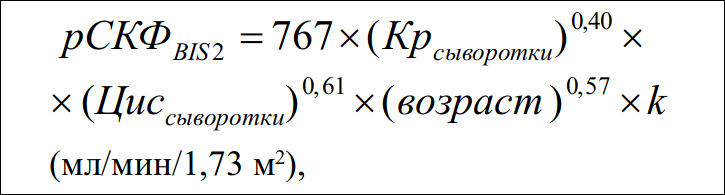
где 767 – коэффициент, учитывающий сред
нюю ППТ и корректировку по референсному IDMS-методу;
возраст – возраст (годы);
k – поправка на пол пациента: 0,87, если жен
щина; 1, если мужчина;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4;
Циссыворотки – концентрация цистатина С в сыворотке (мг/л).
Нерешенность возрастных проблем при оценке расчетных величин СКФ подвигла на попытки разработки более универсальных уравнений, лучше учитывающих влияние возраста на расчетное значение СКФ. Так, в 2016 году было предложено альтернативное уравнение вычисления СКФ, пригодное для расчета СКФ у людей всех возрастов (full age spectrum; FAS) [48].
При этом использовались значения медианы концентрации креатинина в сыворотке, полученные в здоровой популяции, с поправкой на возраст и пол. Для различных возрастов уравнение принимает следующий вид:
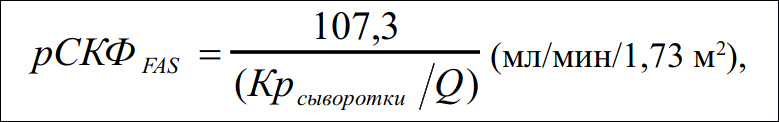
если 2 ≤ возраст ≤ 40 лет.
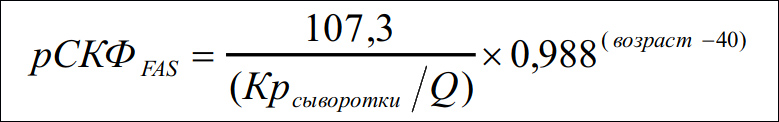
(мл/мин/1,73 м2), если возраст > 40 лет.
где 107,3 – коэффициент, учитывающий сред
нюю ППТ и полученный математически для сохранения перехода между исследуемыми возрастами;
возраст – возраст (годы);
Крсыворотки – концентрация креатинина в сыво
ротке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4;
Q – значение медианы (среднее значение) концентрации креатинина в сыворотке, полученное для соответствующих половозрастных групп здорового населения (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Значения медиан концентрации креатинина в сыворотке Q для FAS-уравнения представлены в табл. 2 и были получены на основании исследования референсных интервалов креатинина в 2008 году [49].
Таким образом, в медицинской практике существуют различные уравнения расчета СКФ, однако большинство из них для получения результата используют значения концентрации креатинина в сыворотке пациента. Поэтому крайне необходимо, чтобы рутинные методы измерения креатинина, повседневно использующиеся в клинико-диагностической лаборатории (КДЛ), давали точные (правильные и прецизионные) результаты [52].
Рутинные методы определения креатинина
Впервые качественная реакция для определения креатинина была описана немецким профессором Максом Яффе в 1886 году [53]. В своем исследовании он показал, что креатинин взаимодействует с пикриновой кислотой в сильнощелочной среде (с так называемым щелочным пикратом) с последующим образованием красно-оранжевого хромогена. Однако он также отметил, что описанная реакция неспецифична, так как многие другие органические компоненты, такие как глюкоза, альбумин, пируват и ацетоацетат, образуют с пикриновой кислотой тот же окрашенный комплекс. Впоследствии в 1916 году гарвардский профессор Отто Фолин адаптировал реакцию Яффе для клинического определения креатинина в сыворотке и моче, таким образом, закрепив её в медицинской практике [54, 55].
В следующие годы проводимые исследования специфичности данного метода показали, что интерферирующими веществами для реакции Яффе при определении креатинина в сыворотке являются, помимо упомянутых, билирубин, аскорбиновая кислота, кетокислоты, креатин, дофамин, эмбриональный гемоглобин, а также целый ряд антибиотиков – производных цефалоспорина (цефпиром, цефокситин, цефалотин, цефазолин и др.) [56–63]. В итоге, при добавлении сыворотки к щелочному пикрату происходит образование окрашенного комплекса со всеми вышеперечисленными компонентами, включая креатинин, при этом каждое интерферирующее вещество вступает в реакцию в свое определенное время, вследствие чего их условно разделили на быстро- и медленно-реагирующие вещества [64–66].
Понимание кинетики процесса и переход лабораторной диагностики на автоматические биохимические анализаторы позволили в шестидесятых годах XX столетия разработать модификацию метода Яффе, основанную на регистрации приращения оптической плотности рабочей смеси (исследуемый образец и щелочной пикрат) за строго заданный промежуток времени, более или менее соответствующий вступлению креатинина в реакцию окрашивания, так называемый кинетический (псевдокинетический) метод Яффе [67]. Данный подход позволил минимизировать влияние интерферирующих веществ на реакцию, однако не устранил его полностью [56–66].
Вследствие этого многие производители наборов реагентов для определения креатинина кинетическим методом Яффе ввели искусственный поправочный коэффициент для устранения остаточного влияния интерферирующих веществ (кинетический метод Яффе с компенсацией) [68]. Величина поправочного коэффициента высчитывалась путем сравнения результатов определения креатинина кинетическим методом Яффе в серии анализов с результатами определения креатинина в той же серии референсным методом, которым с 1986 года признается масс-спектрометрия с изотопным разбавлением (Isotope Dilution Mass Spectrometry; IDMS) [69–71]. Таким образом, например, для кинетического метода Яффе фирмы «Roche Integra» величина поправочного коэффициента составила 18 мкмоль/л (0,204 мг/ дл), а для «Roche/Hitachi cobas» – уже 26 мкмоль/л (0,294 мг/дл). Как видно из приведенного примера, величина поправочного коэффициента будет разниться от производителя к производителю, так как он является средним в серии измерений на конечной выборке из сывороток различных пациентов, проведенной на конкретном оборудовании с реагентами различной концентрации и чистоты.
Таблица 2. Значения медиан концентрации креатинина в сыворотке Q для FAS-уравнения согласно возрасту или росту [49–51]
|
Возраст, годы |
Ростa, см |
Qb, мкмоль/л (мг/дл) |
|
Мальчики и девочки |
||
|
1 |
75,0 |
23 (0,26) |
|
2 |
87,0 |
26 (0,29) |
|
3 |
95,5 |
27 (0,31) |
|
4 |
102,5 |
30 (0,34) |
|
5 |
110,0 |
34 (0,38) |
|
6 |
116,7 |
36 (0,41) |
|
7 |
123,5 |
39 (0,44) |
|
8 |
129,5 |
41 (0,46) |
|
9 |
135,0 |
43 (0,49) |
|
10 |
140,0 |
45 (0,51) |
|
11 |
146,0 |
47 (0,53) |
|
12 |
152,5 |
50 (0,57) |
|
13 |
159,0 |
52 (0,59) |
|
14 |
165,0 |
54 (0,61) |
|
Юноши |
||
|
15 |
172,0 |
64 (0,72) |
|
16 |
176,0 |
69 (0,78) |
|
17 |
178,0 |
72 (0,82) |
|
18 |
179,0 |
75 (0,85) |
|
19 |
180,0 |
78 (0,88) |
|
Мужчины |
||
|
>20 |
>181,5 |
80 (0,90) |
|
Девушки |
||
|
15 |
164,5 |
57 (0,64) |
|
16 |
166,0 |
59 (0,67) |
|
17 |
166,5 |
61 (0,69) |
|
18 |
167,0 |
61 (0,69) |
|
19 |
167,5 |
62 (0,70) |
a Рост представляет собой медиану роста у детей и подростков соответствующего возраста; b математическое представление взаимоотношений между величинами Q и возрастом или ростом у детей, подростков и молодых людей представлено в отдельном исследовании [51].
Поэтому использование поправочного коэффициента должно быть осмотрительным и учитывать, что влияние интерферирующих веществ не будет одинаковым для всех исследуемых образцов, взятых от различных пациентов [72]. Это может привести к ошибкам в измерении концентрации креатинина и неверному расчету СКФ в ряде случаев, когда влияние интерферирующих веществ сыворотки пациента значительно отличается от среднего поправочного коэффициента: детей до 1 года, пожилых лиц, беременных женщин, онкологических больных и пациентов с печеночной дисфункцией [63, 70].
Вместе с тем, использование результатов определения креатинина, полученных кинетическим методом Яффе без компенсации, может привести к серьезным ошибкам при расчете СКФ в диагностически важном диапазоне значений около 60 мл/ мин/1,73 м2. Положительный сдвиг для значений креатинина на 20 мкмоль/л (0,23 мг/дл) практически утраивает количество ложноположительных диагнозов у здоровых лиц, в связи с тем, что вклад ошибки определения креатинина в расчетное значение СКФ тем выше, чем ниже полученные значения креатинина [73].
Так или иначе, необходимо ясно понимать особенности и ограничения методов измерения креатинина, применяемых в ежедневной лабораторной практике. Следует знать, является ли применяемый метод измерения креатинина стандартизованным по IDMS и стараться использовать такие способы.
Альтернативным способом определения креатинина стали энзиматические методы, разработанные в последующие годы для улучшения аналитической специфичности рутинных измерений креатинина, которой так и не смог добиться кинетический метод Яффе. Одним из первых в 1975 году стал метод определения креатинина посредством работы фермента креатинкиназы и измерения скорости окисления NADH (рис. 2) [74]. Затем в 1982 году был предложен другой энзиматический метод определения креатинина, использующий креатининдеиминазу (рис. 3) [75]. Но наиболее широкое распространение в лабораторной диагностике получил энзиматический метод, предложенный в 1985 году и основанный на работе креатиназы и саркозиноксидазы в сочетании с реакцией Триндера (рис. 4) [76].

Проведенные исследования показали, что данный энзиматический метод устойчив к влиянию практически всех эндогенных и экзогенных веществ, за исключением дофамина, способного занижать результаты определения креатинина [63, 70]. Вследствие этого энзиматический метод измерения креатинина на сегодняшний день является наиболее точным методом определения аналита. Он более удобен в работе, так как сразу предоставляет правильные результаты определения креатинина в сыворотке без необходимости применения искусственного поправочного коэффициента и, таким образом – более надежные расчетные результаты СКФ [77]. Вместе с тем, он так же, как и кинетический метод Яффе, легко адаптируется под автоматические биохимические анализаторы.
Однако у энзиматического метода существует один-единственный недостаток, не позволяющий ему полностью вытеснить из медицинской практики кинетический метод Яффе – его стоимость. Так, примерная стоимость одного определения креатинина энзиматическим методом в 10 раз и более дороже, чем кинетическом методом И хотя стоимость одного определения креатинина энзиматическим методом выглядит умеренно, не стоит забывать, что это часто назначаемый анализ, и их суммарное количество для КДЛ крупных больниц может достигать до 200 000 анализов в год [77]. Таким образом, медицинские лаборатории могут оценить экономическое преимущество кинетического метода Яффе в случае, когда большинство анализов на креатинин будут проводиться данным методом.
Референсный метод измерения креатинина в сыворотке (и плазме) крови
Наилучшим на данный момент способом определения креатинина в сыворотке (и плазме) крови человека является гибридный метод, основанный на высокоэффективной жидкостной хроматографии, тандемной масс-спектрометрии и методе изотопного разбавления (ВЭЖХ/МС-МС/ИР), который является частным случаем референсного IDMS (Isotope Dilution Mass Spectrometry – масс-спектрометрия с изотопным разбавлением) метода. Такой подход сочетает несложную и быструю процедуру пробоподготовки с высокой селективностью, точностью и воспроизводимостью результатов измерений и позволяет выполнять измерения содержания креатинина в сыворотке (и плазме) крови с неопределенностью, не превышающей 2,5 %.
Метод ВЭЖХ/МС-МС/ИР признан условно первичным и включен в международную базу Объединенного комитета по прослеживаемости в лабораторной медицине – JCTLM (Joint Committee for Traceability in Laboratory medicine) в качестве референсного метода высшей точности [78].
В лаборатории химико-аналитического центра «Арбитраж» (ХАЦ «Арбитраж») ФГУП «ВНИИМ им. Д.И. Менделеева» (ВНИИМ) метод ВЭЖХ/ МС-МС/ИР успешно освоен и применяется, например, для измерения креатинина в замороженной нативной сыворотке крови человека.
Процедура измерений включает следующие последовательные операции:
1) размораживание и термостатирование образца;
2) взятие навески образца с точностью до 0,1 мг (проба);
3) внесение в пробу изотопно-меченого аналога креатинина (метил13С-креатинин) весовым методом;
4) денатурация белка органическим растворителем (ацетонитрил);
5) отделение образовавшегося осадка центрифугированием;
6) анализ супернатанта методом ВЭЖХ/МСМС/ИР в режиме мониторинга заданных реакций (MRM);
7) расчет массовой доли креатинина методом изотопного разбавления по ранее построенной градуировочной характеристике;
пересчет полученного результата в молярную концентрацию креатинина.
В качестве стандартного образца для градуировки оборудования был использован сертифицированный референтный материал SRM NIST 914a [79].
Результаты измерений ХАЦ «Арбитраж», полученные с помощью референсного метода, обладают метрологической прослеживаемостью к соответствующим единицам величин, что гарантирует их точность, а также обеспечивает сопоставимость и признание результатов измерений на международном уровне [80].
Компетентность ВНИИМ в части выполнения измерений маркеров клинической диагностики (креатинина, холестерина, глюкозы, мочевины и мочевой кислоты) в сыворотке (и плазме) крови подтверждена на международном уровне по результатам сличений, организованных под эгидой Международного бюро мер и весов – BIPM (Bureau International des Poids et Mesures) [81–83].
Сравнительный анализ измерений креатинина референсным, кинетическим и энзиматическим методами
Совместная работа ХАЦ «Арбитраж» ВНИИМ и НИИ Нефрологии ПСПбГМУ им. акад. И.П. Пав-лова была посвящена оценке правильности измерения креатинина в биологических жидкостях (сыворотка крови и моча) как кинетическим методом Яффе, так и энзиматическим методом с креатиназой и саркозиноксидазой с помощью наборов фирмы ООО «Абрис +».
Материалы и методы. В НИИ нефрологии ПСПбГМУ проводили определение креатинина в сыворотке и моче 12 пациентов, находящихся на лечении в клиниках ПСПбГМУ. От всех пациентов, включенных в исследование, было получено информированное согласие. Образцы сыворотки крови и разовой (утренней) порции мочи центрифугировали при 15000 об./мин в течение 15 мин, затем образцы биологических жидкостей аликвотировали. В образцах проводили определение креатинина наборами ООО «Абрис +»: кинетическим методом Яффе, энзиматическим методом с креатиназой и саркозиноксидазой. Контрольные образцы, предоставленные ООО «Абрис +», были проанализированы ХАЦ «Арбитраж» ВНИИМ методом ВЭЖХ/МС-МС/ИР, кинетическим методом Яффе, энзиматическим методом с креатиназой и саркозиноксидазой (ООО «Абрис +»).
Результаты исследования химического состава реагентов, входящих в набор для определения креатинина кинетическим методом Яффе, показали, что правильность результатов определения креатинина зависит от значения рН, получаемого из реагентов набора щелочного пикрата. Так, при использовании в анализе искусственных контрольных сывороток оптимальными значениями рН среды являются значения в довольно узком диапазоне: 13,20−13,46. При таких значениях выявление креатинина является максимальным, вне данного диапазона оно быстро снижается. Для нативной человеческой сыворотки оптимальными значениями рН являются значения 13,10–13,34: в данном диапазоне влияние интерферирующих веществ в сыворотке остается минимальным (рис. 5).
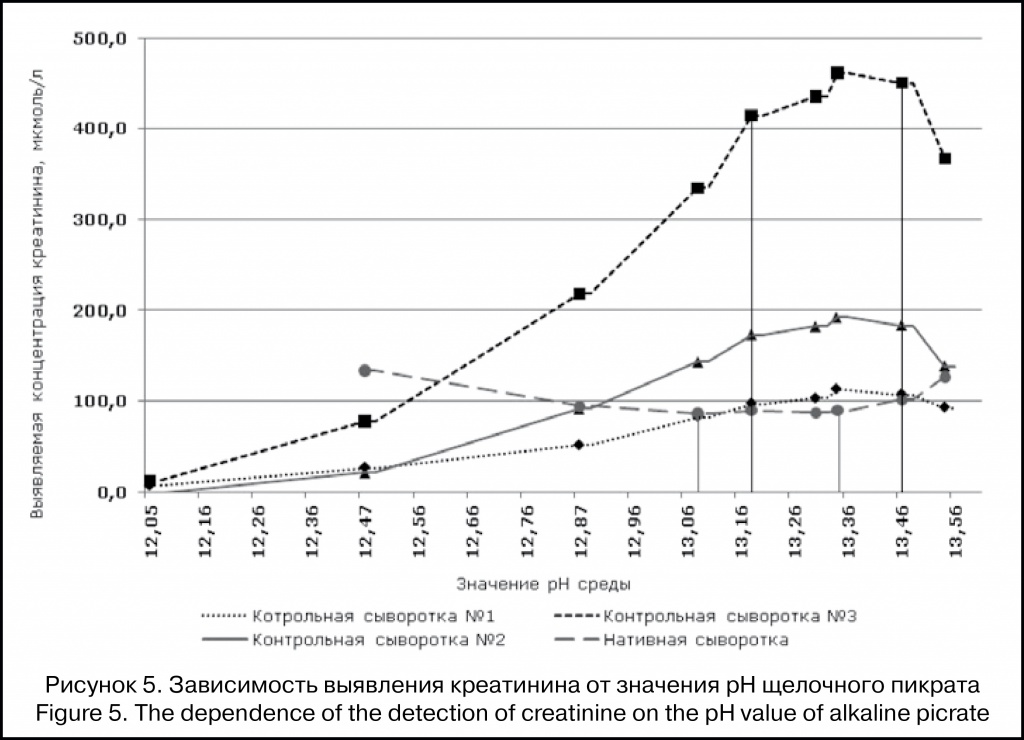
В связи с этим производитель биохимических наборов, основанных на кинетическом методе Яффе, должен обеспечить оптимальное для выявления креатинина значение рН готового щелочного пикрата вдиапазоне значений 13,2–13,4, а также стабильность данных значений при эксплуатации реагента при работе на автоматических биохимических анализаторах в течение достаточно длительного времени.
Сравнение результатов определения креатинина кинетическим методом Яффе с результатами метода ВЭЖХ/МС-МС/ИР, выявило все описанные ранее недостатки аналитической специфичности данного способа (рис. 6).
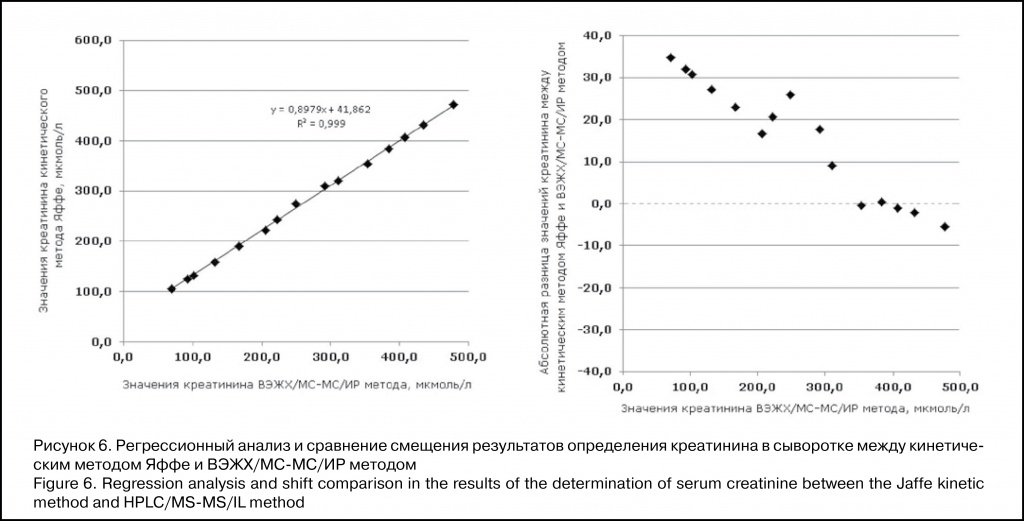
Положительное смещение (41,862 мкмоль/л) из полученного уравнения регрессионного анализа обозначает разницу в аналитической специфичности между двумя методами и показывает, что при использовании набора реагентов для определения креатинина кинетическим методом Яффе будут выявляться завышенные результаты концентрации аналита в связи с влиянием интерферирующих веществ в сыворотке. Средний поправочный коэффициент для такого набора реагентов составит 42 мкмоль/л (0,475 мг/дл).
Сравнительный анализ результатов определения креатинина энзиматическим методом и методом ВЭЖХ/МС-МС/ИР, как и предполагалось, не выявил существенных различий между данными методами (рис. 7).
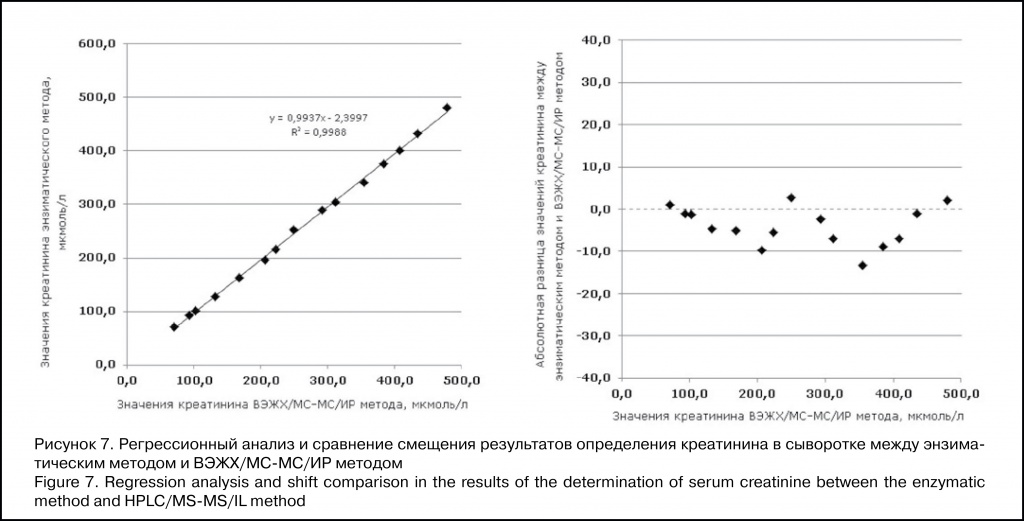
Анализ выявления креатинина в сыворотке и моче пациентов с заболеваниями почек кинетическим методом Яффе и энзиматическим методом показал, что завышение выявления креатинина присутствует только в сыворотке, в отличие от образцов мочи, где выявление креатинина совпадало между методами (рис. 8).
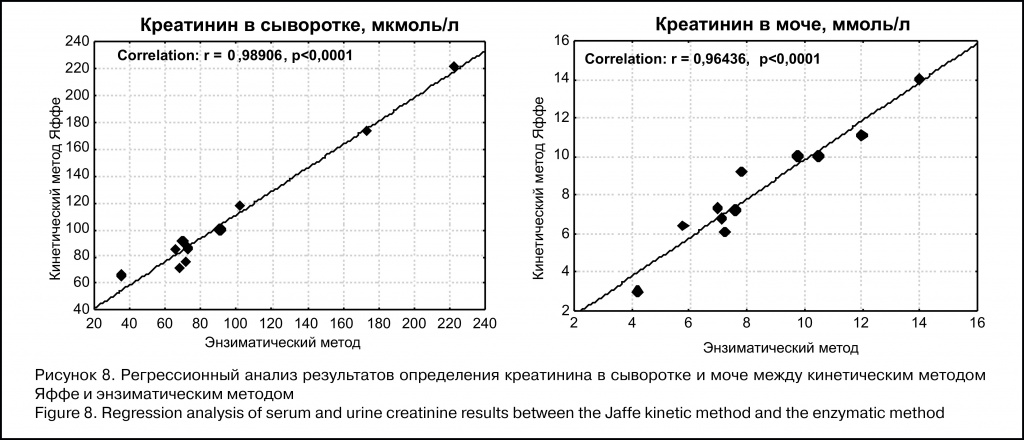
Также в образцах сыворотки и мочи была определена наборами концентрация креатинина энзиматическим методом. В данном наборе значения креатинина в калибраторе для сыворотки сопоставимы со значением креатинина в стандартном эталонном образце (SRM 967) NIST IDMS, а значение креатинина в калибраторе для мочи – со значением, полученным методом NIST SRM 3667. Статистический анализ показал хорошую корреляцию результатов, полученных наборами двух производителей: сыворотка «Абрис +» энзиматический / Beckman Coulter: r=0,97, р<0,001, «Абрис +» кинетика/ Beckman Coulter: r=0,95, р<0,001. Для мочи: «Абрис +» энзиматический / Beckman Coulter: r=0,96, р<0,001; «Абрис +» кинетика/ Beckman Coulter: r=0,98, р<0, 00.
ОБСУЖДЕНИЕ
Стандартизация в лабораторной медицине означает, что калибровка всех измерительных процедур (всех методов, которыми можно проводить измерение) согласуется с результатом, полученным референсном методом. Следовательно, результаты измерения концентрации биомаркера у пациента должны быть сопоставимы между собой, вне зависимости от метода измерения (производителя тест-систем). Большинство интернациональных производителей реагентов для клинической химии выпускают наборы для определения креатинина с прослеживаемостью к соответствующим международным справочным материалам и референсному методу измерения (RMP). Однако реагенты и калибраторы многих местных (региональных) производителей не имеют стандартизированной калибровки, и результаты измерения креатинина остаются зависимыми от набора, используемого лабораторией. Недавно проведенное международное исследование колледжа американских патологов (CAP) по оценке качества измерения 79 наборов для определения креатинина показало, что более половины рассмотренных наборов не имеют достаточной информации для оценки прослеживаемости измерения, или прослеживаемость не может быть оценена из-за использования несоответствующих калибраторов [84]. С 2010 года широко доступен сертифицированный контрольный материал для цистатина С (ERM DA471/IFCC), и в настоящее время производители диагностических тест-систем разрабатывают стандартизированные наборы для измерения маркера.
Оценка измерения концентрации креатинина наборами различных производителей относительно RMS IDMS показала смещение результатов от 0 (для наборов Roche) до +30 %. Для большинства производителей смещение лежало в диапазоне от +16 % до +20 %. Эта изменчивость измерения креатинина вносит систематическую ошибку в рСКФ, а следовательно, в диагностику и классификацию ХБП. Исследование, проведенное KDIGO, в котором приняли участие профессиональные лабораторные организации, производители диагностических тест-систем, метрологические институты, клинические нефрологи и частные лаборатории, показало, что для расчета СКФ наиболее точным является уравнение CKD-EPI с учетом концентрации креатинина и цистатина С. Согласно международным рекомендациям, для обеспечения стандартизации измерений необходимо выбирать диагностические наборы на основе информации о наличии соответствия результатов измерения данной тест-системой и референсным методом, которые должны быть предоставлены производителем диагностических наборов для клинических лабораторных исследований [85].
ЗАКЛЮЧЕНИЕ
В настоящее время в широкой клинической практике методы оценки расчетной величины скорости клубочковой фильтрации, основанные на измерении концентрации креатинина в сыворотке крови, не имеют альтернативы.
Оптимальным методом определения рСКФ сейчас следует признать способ CKD-EPI, основанный как на уровне сывороточного креатинина, так и на уровне креатинина и цистатина С. Перспективы сравнительно недавно появившихся подходов (BIS или FAS) нуждаются в дальнейшей оценке.
Адекватность оценки скорости клубочковой фильтрации очень существенно зависит от точности измерения концентрации креатинина в сыворотке крови, а точность, в свою очередь, во многом определяется используемым аналитическим методом установления уровня креатинина.
Энзиматический метод характеризуется лучшей аналитической специфичностью по сравнению с кинетическим методом Яффе, позволяя получать более надежные результаты определения креатинина (и впоследствии более точные расчетные результаты СКФ) в диапазоне концентраций до 300 мкмоль/л, т. е. у всех здоровых лиц и пациентов с 1–4 степенью ХБП. К сожалению, высокая стоимость выполнения измерений энзиматическим методом не позволяет использовать его для всех рутинных определений креатинина в рамках КДЛ.
При определении высоких концентраций креатинина – в диапазоне 300–500 мкмоль/л результаты измерений энзиматическим методом и методом Яффе хорошо согласуются между собой и с референсными значениями, полученными методом ВЭЖХ/МС-МС/ИР. Расхождение результатов измерений не превышает расширенной неопределенности референсного значения – 2,5 %.
Производители наборов реагентов для in vitroдиагностики должны принимать во внимание современные требования к точности и прослеживаемости результатов измерений клинических маркеров, обеспечивать соответствие своей продукции международно принятым нормам и стремиться к производству наборов реагентов для определения креатинина кинетическим методом Яффе с компенсацией.
Врачу особенно важно ясно понимать особенности и ограничения методов измерения креатинина, применяемых в ежедневной лабораторной практике. Необходимо знать, является ли применяемый метод измерения креатинина стандартизованным по IDMS, и стараться использовать такие способы.
Специалист, выполняющий анализ, должен иметь возможность выбрать более точный и надежный метод определения креатинина в случае, если полученный результат выглядит сомнительным.
Креатинин — это продукт метаболизма в организме. Он находится в крови и моче, выводится с мочой. Проверка концентрации этого элемента необходима в различных ситуациях — иногда тест выполняется в диагностических целях, иногда он позволяет определить, можно ли дать пациенту контраст, используемый в компьютерной томографии или магнитно-резонансной томографии. Обследование проводится по рекомендации врача.
Что такое креатинин?
По химическому составу креатинин представляет собой органическое соединение, образующееся в результате метаболизма, который происходит в основном в скелетных мышцах. Элементный состав этого соединения включает азот и, наряду с мочевиной (которая также содержит азот), это очень важное азотистое соединение в организме человека.
Креатинин — продукт распада креатина. Креатин, в свою очередь, является энергоносителем в мышцах, поэтому он ежедневно подвергается химическим изменениям. Подсчитано, что ежедневно разлагается 1-2% креатина, что вызывает выработку креатинина. Креатинин фильтруется почками и выводится с мочой. Его концентрация у человека, если организм функционирует нормально, должна быть постоянной. Небольшие различия в концентрации допустимы и являются результатом индивидуальных особенностей организма.
Креатинин — как делают тест?
Тест на креатинин проводится в основном с сывороткой крови. Пациент сдает образец крови для анализа, а затем в собранном образце измеряется уровень креатинина. Кровь для анализа берется из вены на руке. В зависимости от индивидуальных правил лаборатории время ожидания результата может варьироваться. В принципе, результат можно получить уже через сутки.
Креатининовый тест — рекомендации по забору крови
Тест следует проводить утром, и пациент должен прийти натощак. Непосредственно перед сдачей анализа крови разрешается выпить небольшое количество воды. Воздерживаться от еды нужно, начиная как минимум за 8-12 часов до запланированного обследования. За сутки до анализа крови следует избегать тяжелой и жирной еды и употребления алкоголя.
За день до взятия крови следует воздержаться от интенсивных физических нагрузок, поскольку креатинин вырабатывается как продукт метаболизма скелетных мышц. Интенсивные нагрузки перед тестом могут исказить полученный результат.
![]()
Рекомендации по тестированию креатинина
- Часто тест на креатинин проводится с профилактической целью, поскольку он позволяет определить работоспособность почек, даже если пациент не замечает каких-либо негативных симптомов, которые могут указывать на нарушение.
- Определение уровня креатинина сыворотки позволяет определить правильность клубочковой фильтрации в почках. Анализ необходим, когда у пациента есть подозрение на повреждение почек из-за воздействия токсинов или приема лекарств.
- Измерение уровня креатинина также необходимо для пациентов с трансплантацией почки для наблюдения за функционированием пересаженного органа.
- Определение уровня креатинина также важно перед различными типами операций и хирургических процедур.
- Тест назначается перед обследованием, требующим введения контрастных жидкостей, а также в других случаях, если лечащий врач на основании симптомов и результатов других анализов, подозревает нарушение работы почек.
Креатинин — что показывает результат теста?
Результат анализа крови, в котором измеряется креатинин, показывает, насколько хорошо работают почки. Если концентрация креатинина повышена и превышает установленные нормы, то можно заподозрить, что у пациента:
- Острая почечная недостаточность;
- Длительное заболевание почек;
- Кетоацидоз.
Повышенный креатинин — результат также может быть повышен из-за:
- Приема некоторых лекарств;
- Интенсивных физических нагрузок.
Креатинин ниже нормы может означать:
- Недоедание;
- Атрофию мышц, связанную, например, с кахексией, анорексией, радикальной диетой и т. д.
Снижение креатинина также происходит:
- у беременных женщин;
- у пациентов, принимающих стероидные (противовоспалительные) или мочегонные препараты.
![]()
Нормальный креатинин — нормы креатинина у мужчин и женщин
Стандарты креатинина зависят от типа выполняемого измерения. На результат также влияют индивидуальные различия обследованных пациентов. Чем больше мышечная масса пациента, тем выше концентрация креатинина и наоборот.
В ходе исследований были установлены определенные стандарты, при их нарушении, с полученным результатом следует обратиться к врачу, который интерпретирует анализ с учетом информации, полученной в ходе опроса пациента.
Стандарты креатинина:
- у мужчин 60-120 мкмоль / л;
- у женщин 50-110 мкмоль / л;
- у детей младше 5 лет – 20-40 мкмоль / л.
У беременных норма ниже из-за физиологического увеличения кровотока через почки. В этом случае снижается концентрация креатинина в плазме, и нормальным считается значение ниже 50 мкмоль / л.
Как уже было сказано, повышенный уровень креатинина может свидетельствовать о серьезном нарушении работы почек. Это очень важная информация, которая часто позволяет обнаружить скрытые заболевания.
На что указывает повышенный креатинин в крови:
- острая почечная недостаточность;
- длительное заболевание почек — повышенный уровень креатинина сохраняется в течение примерно 3 месяцев и более;
- кетоацидоз.
Повышенный результат также может быть вызван тем фактом, что пациент перед тестом интенсивно занимался физическими упражнениями, принимал лекарства, повышающие уровень креатинина или страдает хроническими заболеваниями, напрямую связанными с заявленным уровнем креатинина.
Результат теста на креатинин также может иметь низкие значения. Если они находятся в пределах нормы, можно сказать, что это указывает на то, что почки работают правильно и находятся в хорошем состоянии. Однако если результат показывает значения ниже нижней границы нормы, то мы имеем дело с такими нарушениями, как:
- мышечная дистрофия;
- недоедание;
- слишком низкая мышечная масса.
Этот результат отмечается у людей, принимающих стероиды и диуретики. В группе стероидных препаратов особенно повышают креатинин противовоспалительные средства. Тем не менее результат должен быть проверен врачом, который интерпретирует его относительно другой информации, полученной от пациента.
![]()
Креатинин в моче
Весь креатинин выводится из организма с мочой, следовательно, его определение позволяет определить качество работы почек. Анализу подвергается в основном образец крови, взятый из вены на руке. Однако иногда также измеряется уровень креатинина в моче.
Концентрация креатинина в моче в основном определяется с помощью анализа образца из 24-часового сбора мочи.
Уровень креатинина в моче во многом зависит от пола, и это связано с мышечной массой – у женщин она несколько ниже, чем у мужчин. Поэтому в ходе исследований были установлены верхняя и нижняя границы нормы. Если результат находится в этих пределах, то можно предположить, что почки работают нормально.
Норма креатинина в моче:
- для женщин составляет: 800 – 1350 мг / сут или 7 – 12 ммоль / сут.;
- для мужчин – 1100-2000 мг / сут или 10-18 ммоль / сут.
Поскольку суточный сбор мочи является серьезным неудобством для пациентов, и они неправильно измеряют ее точный объем, анализ мочи на креатинин может быть выполнен на основе одного образца.
Креатинин в моче — как подготовиться к анализу?
Перед проведением теста пациенту рекомендуется отдохнуть и расслабиться, поскольку физическая нагрузка и стресс могут повлиять на полученные результаты
Креатинин в крови
В диагностике часто используется анализ креатинина в образце крови. Тест на креатинин рассказывает о работе почек и их эффективности. Относительно часто он первым сообщает о проблемах с мочевыводящей системой. Также анализ назначается, когда врач подозревает заболевания мочевыводящих путей или пациент подвергся воздействию токсинов, которые могут повредить почки.
Также необходимо провести анализ креатинина крови перед некоторыми сложными исследованиями, проводимыми с применением контрастирующих жидкостей. Предварительный анализ на креатинин покажет, справятся ли с контрастным веществом почки.
Тесты, требующие определения уровня концентрации креатинина:
- Магнитно-резонансная томография;
- Компьютерная томография;
- Компьютерная ангиография.
Креатинин крови — как подготовиться к анализу?
Следует прийти на анализ крови на креатинин натощак. Период без приема пищи должен длиться не менее 8 часов до запланированного обследования.
Накануне следует воздержаться от физических нагрузок, поскольку выделяемый при обмене веществ креатинин может повлиять на полученный результат.
Также важно поддерживать надлежащий уровень гидратации. Примерно за час до обследования можно выпить небольшое количество негазированной воды.
Креатинин для магнитно-резонансной томографии
Одним из диагностических тестов, требующих знания уровня креатинина, является магнитно-резонансная томография. МРТ может быть сделана с контрастом или без него.
Если врач посоветует провести МРТ с контрастированием, следует предварительно провести анализ крови на креатинин. Уровень концентрации креатинина показывает, можно ли проводить контраст. Если креатинин в норме, это означает, что почки работают хорошо и контраст быстро выведется из организма.
Креатинин для компьютерной томографии
Компьютерная томография также требует определения уровня креатинина. Диагностику можно проводить с контрастом или без него, и будет ли применяться контрастное вещество, зависит от показаний и полученного результата с точки зрения уровня креатинина в крови. Если результат на креатинин будет нормальным, почки смогут вымыть контраст.
Таким образом, тест на креатинин крови может быть выполнен в одной из следующих ситуаций:
- диагностически;
- перед компьютерной томографией.
Вне зависимости от причины, по которой он проводится, анализ позволяет определить, правильно ли работают почки и нет ли нарушений в мочевыделительной системе.
Вы должны правильно подготовиться к анализу — как к анализу крови, так и к анализу мочи. Самое главное — воздерживаться от любых физических нагрузок, которые могут исказить результат.
На сегодняшний день креатинин остается одним из наиболее распространенных эндогенных маркеров оценки скорости клубочковой фильтрации (СКФ) как у детей, так и у взрослых пациентов. Однако недостаточно внимания уделяется несовершенствам методов определения креатинина, применяемым в настоящее время в клинической лабораторной практике.
Креатинин образуется в мышцах в результате реакций дефосфорилирования из креатина/креатинфосфата. Креатинин фильтруется почками практически полностью, без реабсорбции.
Существует ряд физиологических причин, ограничивающих применение креатинина для определения СКФ. Известно, что концентрация креатинина зависит от мышечной массы, поэтому трудно интерпретировать результаты его определения у пациентов с экстремально низкой или значительно повышенной мышечной массой. К повышению концентрации креатинина в сыворотке крови приводит применение таких препаратов как циметидин и триметоприм, при этом СКФ остается без изменений. На концентрацию креатинина может оказывать влияние функция печени, а также общий метаболизм в организме и диета. При сепсисе и печеночной недостаточности может наблюдаться снижение уровня креатинина плазмы, при этом истинная СКФ повышается.
Вопросы аналитических погрешностей методов определения креатинина поднимаются редко, несмотря на их существенное влияние на результат СКФ. К основным методам определения креатинина относятся: метод Яффе (кинетический без компенсации или компенсированный) и энзиматический. Обе методики являются колориметрическими. Метод Яффе основан на реакции креатинина с пикриновой кислотой в щелочной среде с образованием красно-желтого комплекса. Основным недостатком метода Яффе является его неспецифичность: пикриновая кислота может реагировать и с другими веществами – псевдохромогенами (белками, глюкозой, ацетоацетатом, кетокислотами, пируватом, аскорбиновой кислотой). Интерферирующее действие могут оказывать билирубины, а также некоторые лекарственные препараты (например, цефалоспорины). Наличие интерферирующих веществ, особенно белков, может приводить к ложному завышению уровня креатинина в сыворотке. Для устранения такой погрешности был разработан компенсированный метод Яффе, согласно которому разные производители предлагают вводить определенный поправочный коэффициент для уменьшения конечного результата (при этом для каждой системы производители предлагают свои поправочные коэффициенты).
Энзиматический метод определения креатинина характеризуется более высокой чувствительностью и специфичностью, а также считается в меньшей степени подверженным воздействию интерферирующих веществ. Наибольшую ценность энзиматический метод представляет для пациентов с низкими (или низкими–нормальными) концентрациями креатинина в сыворотке крови (например, для детей или для пациентов с гиперфильтрацией). Затрудняет распространение ферментативного метода его относительно высокая стоимость, по сравнению с методом Яффе.
Американской программой по болезням почек (NKDEP — National Kidney Disease Education Program, США) в 2006 г. были сформулированы рекомендации по стандартизации методов определения креатинина для производителей лабораторного оборудования и реагентов, а также для клинических лабораторий. Изотопная масс-спектрометрия (IDMS — isotope dilution mass spectrometry) является референтным методом определения креатинина. И энзиматический метод, и метод Яффе были стандартизованы по IDMS, что позволило снизить межлабораторную вариабельность калибровки и погрешность в определении креатинина. Тем не менее, несмотря на стандартизацию по IDMS, возможно получение результатов, которые отклоняются от референсного метода.
Французским обществом клинической химии было проведено исследование, в котором сравнивали результаты определения креатинина в сыворотке крови стандартизованным по IDMS энзиматическим методом и некомпенсированным методом Яффе (одних и тех же производителей) [Enzymatic but not compensated Jaffe methods reach the desirable specifications of NKDEP at normal levels of creatinine. Results of the French multicentric evaluation]. Были выбраны три пула сыворотки крови со следующими концентрациями креатинина, предварительно проверенными IDMS методом: 35,9±0,9 мкмоль/л; 74,4±1,4 мкмоль/л и 97,9±1,7 мкмоль/л. Затем концентрацию креатинина определяли двумя обозначенными методами на биохимических анализаторах производителей Roche, Beckman Coulter и Siemens. Оказалось, что в диапазоне нормальных значений результаты энзиматических методов всегда соответствовали требованиям NKDEP, в то время как погрешность некомпенсированных методов Яффе большинства производителей превышала рекомендованную NKDEP.
Мнение эксперта:
Креатинин в сыворотки крови – важный показатель для диагностики и мониторинга заболеваний почек. Для его определения применяются кинетические методы Яффе, а также энзиматический. При использовании любого из этих методов важно учитывать возможные аналитические погрешности, которые могут оказывать влияние на оценку скорости клубочковой фильтрации.
Естественно желание многих получателей указаний врача хоть что-то понять для себя. Разбираемся.
Что такое креатинин
Креатинин – это важное химическое соединение в организме человека, образующееся в результате распада белковых молекул. Это вещество представляет собой неотъемлемую часть остаточного азота.
В начале цепочки преобразований стоит креатин. Этот компонент осуществляет длительный путь по организму, начиная в почечной паренхиме. Метилирование происходит в печени. После этого вещество отправляется в мускулатуру, где из креатина создается креатинфосфат. Полученный компонент идёт в миофибриллы, где он распадается на креатинин и фосфат, давая мышцам энергию для сокращения.
После ее использования остатки следуют в кровь. В печени креатинин не подвергается воздействию, поскольку за счет своей структуры, и без лишних проблем выводится с мочой. Этот энергетический оборот происходит постоянно, из-за этого количество вещества в кровеносной системе остается одинаковым при условии нормального состояния организма.
Содержание креатинина зависит от состояния мускулатуры и почек человека. Также на его уровень в организме влияют возраст и пол. Повышенное содержание этого вещества говорит об изменениях в работе почек.
Энергетический оборот

Все происходит буквально мгновенно под управлением команд из головного мозга. Предположим вы решили налить себе в чашку чай из чайника. Как это происходит? Вы должны поднять руку, взять чайник, поднести его к чашке и налить. За счет чего происходят все эти движения? За счет энергии, которую дает (выделяет) креатинин мышцам.
Читатели пишут нам
Спасибо дочке – дала почитать мне интересную статью в сети. Я и раньше слышала про лекарства-пустышки за немалые деньги. Но в этой статье конкретно знающие люди обсуждают проблему нас гипертоников.
В общем, эта статья буквально изменила мою жизнь. Теперь в состоянии ведра таскать целый день. А на выходных спокойно занимаюсь огородом для всей семьи.
Кто страдает скачками давления и хочет еще пожить активно, чтобы не достал вдруг инсульт или инфаркт, потратьте 5 минут на чтение этой статьи.
Читать статью полностью >>>
Не углубляемся в сложный процесс, однако вполне понятно, что для выполнения действий нашими мышцами должно выделяться необходимое количество креатинина (то есть энергии). Это количество определяется нашим организмом самостоятельно в зависимости от многих факторов. В том числе и от тренированности мышц.
Не случайно так называемые “качки” в спортзалах частенько используют специальные добавки под названием “Креатин”. Якобы эти добавки добавляют исходного материала для преобразования его в креатинин, что вроде бы позволяет накачивать огромные мышцы. На самом деле эти добавки не работают (испытано лично автором этой статьи) так, как хотелось бы.
Так вот, использовав выделенную энергию, организм не в состоянии переработать никаким образом лишнюю и излишки креатинина должны быть выведены из организма.
Если креатинкиназа повышена, что это значит
Powered by Inline Related Posts
Уровень креатинина
Этот показатель полностью зависит от пола и возраста, а также от работоспособности почек, накопленной мышечной массы и предпочтений в употребление пищевых продуктов. В кровеносной системе человека присутствуют 2 вида биологически активных веществ: эндогенное – которое образуется непосредственно в самом организме – и экзогенное (поступающее извне).
Следовательно, если уровень креатинина в крови немного превышает норму, а человек, сдавший анализы, имеет спортивное телосложение и не относится к людям, которые питаются только растительной пищей, то нет основания для беспокойства.
При обследовании пациента также следует учитывать его возрастную категорию. Если это пожилые люди, то уровень креатинина понижается, следовательно, результаты анализа просто констатируют возрастные изменения организма.
Обратим внимание на то, что норма креатинина для разных полов будет отличаться. Это можно объяснить тем, что сильная половина наделена большей мышечной массой, которую необходимо приводить в движение (значит энергии должно выделяться больше), чем женская (как правило, округлости появляются из-за отложения жира, который не производит сокращение и не нуждается в дополнительной энергии).
В детском и подростковом возрасте содержание креатинина изменяется соответственно возрастной категории.
Норма креатинина в мг/л:
- новорождённый ребенок до 1 года от 3,0 до 11,0;
- от 1 года до 7 лет от 2,0 до 5,0;
- от 7 до 14 лет от 3,0 до 8,0;
- от 15 до 16 лет от 5,0 до 11,0;
- мужчины от 8,4 до 13,6;
- женщины от 6,6 до 11,7.
При проведении анализа также могут применяться иные единицы измерения — это микромоль на литр (мкмоль/л). В этом случае нормальным показателем будет считаться диапазон у женщин от 44,0 до 97,0 мкмоль/л, а у мужчин от 44,0 до 115,0 мкмоль/л. Этот показатель чаще всего определяется в моче. У здорового человека с уриной выводится до 2 гр в сутки креатинина (норма от 1 до 2 гр).
Уровень креатинина различается между мужчинами и женщинами еще и тем, что у женской половины обменные процессы в организме протекают более медленно, отличается и рацион питания, имеет влияние гормональный фон, особенно в период беременности.
У детей разных полов до 14 лет содержание уровня креатинина совпадает.
Чем опасен повышенный креатинин
Небольшое отклонение креатинина от нормы можно не считать за проблему, поскольку человек находится в постоянном энергетическом обмене и в следующий момент времени излишек энергии может быть использован. Но чем опасно состояние, когда норма креатинина превышена серьезно?
Напомним, что организм ничего с креатинином сделать не может, кроме как вывести его. В силу каких-то причин возникшие проблемы с выводом приводят к накоплению креатинина в крови. Накапливаемый в крови сверх меры креатинин начинает оказывать токсическое воздействие на системы организма, постепенно увеличивая их отравление.
Бывает, что слишком высокий уровень приводит к необходимости провести гемодиализ (очистку крови), чтобы не привести организм к разрушению.
Исследование на креатинин

Основная задача анализа крови на креатинин, который может рекомендовать врач – это выявление нарушения работы мочевыводящей системы (в большей степени почек). Дело в том, что при хорошей работе почек с выводом нет проблем и норма креатинина соблюдается. А вот превышение нормы может свидетельствовать о наличии каких-либо скрытых заболеваний, болезней почек, а именно почечной недостаточности.
Анализ крови на содержание креатинина требуется сделать если:
- Вы являетесь донором почки;
- У вас имеется подозрение на почечную недостаточность, мочекаменную болезнь или заболевания мышечной системы;
- Для определения точной дозировки лекарственного препарата с токсическим действием на организм.
Для выявления содержания креатинина в кровеносной системе нужно сдать кровь на биохимическое исследование. Для получения достоверного результата необходимо за сутки отказаться от употребления алкогольной продукции, кофе и крепкого чая, а также не злоупотреблять белковой пищей, например, мясом. Отказаться от повышенных физических нагрузок.
Анализ берется утром на голодный желудок из вены. Перед сдачей анализа необходимо некоторое время посидеть в спокойном и расслабленном состоянии. Исследование анализа начинают незамедлительно. Результат будет готов в этот же день.
Проба Реберга

Если креатинкиназа повышена, что это значит
Powered by Inline Related Posts
Анализ крови выполняется утром на голодный желудок.
Мочу собирают в течение 24 часов, за исключением порции после ночного сна.
Все собираемые пробы переливаются в емкость 5 литров и хранятся в темном прохладном месте. После последней пробы мочи в отдельную емкость отливаем часть мочи (достаточно 30 мл) и сдаем на анализ в лабораторию.
Для достоверности результатов необходимо соблюдать следующие условия:
- Нужно отказаться от употребления лекарств или сообщить врачу об их употреблении заблаговременно;
- Соблюдать гигиенические правила для половых органов;
- Противопоказанием к сдаче анализа у женской половины являются ежемесячные маточные кровотечения.
При сдаче в лабораторию в условиях стационара нужно указать свой вес и рост. Результат представляет собой скорость очищения биологической жидкости от креатинина и указан в миллилитрах в минуту.
Проба Реберга назначается в спорных случаях, когда обычного анализа недостаточно. Но на самом деле современная медицина постоянно совершенствуется и находит новые методы диагностики.
Справочно. Несмотря на то, что анализ на уровень креатинина используется давно и достаточно широко, в последнее время медицинское сообщество склоняется к тому, что более точным маркером для выявления заболеваний почек является белок цистатин С.
Крупное длительное исследование практически доказало, что цистатин С в состоянии заранее предсказать развитие хронической почечной недостаточности и сердечно-сосудистых заболеваний у пожилых людей. Весьма важный исследовательский вывод!
Причины отклонения креатинина от нормы
К основной причине увеличения уровня можно отнести усиленную его выработку или ухудшение процесса выведения этого вещества из организма. Однако повышенный креатинин может также встречаться при следующих патологиях:
- Заболевание печени токсического, цирротического и воспалительного характера;
- Некроз тканей и внутренних органов организма;
- Почечной недостаточности;
- Заболевание, связанное с избыточным образованием гормонов щитовидной железы;
- Травмы мышечной и костной систем, а также ожоги большой площади;
- Осложнение сахарного диабета, обусловленное поражением сосудов в почках;
- Избыточное содержание коры надпочечников;
- Заболевание, характеризующееся слабостью мышечной системы;
- Заболевания легочной системы;
- Длительные лихорадочные состояния;
- Период вынашивания плода;
- Воздействие лекарств, обладающих токсическим действием на почки;
- Повышенные нагрузки на мышечный аппарат.
К снижению содержания этого компонента приводят:
- Голодание;
- Период вынашивания плода;
- Длительное лечение кортикостероидами.
Следует отметить, что при беременности и в период голодания может произойти как уменьшение, так и увеличение уровня креатинина в крови.
Симптомы при повышенном креатинине
Повышение уровня может сопровождаться следующими симптомами:
- слабость, сонливость, упадок сил;
- тошнота;
- головная боль;
- тяжелое дыхание.
Соответственно высокий показатель креатинина в крови является косвенным признаком почечной недостаточности, разрушения и воспаления в мышечной системе или наличия инфекционных болезней, сопровождающихся поражением почек.
Как уменьшить содержание креатинина в крови
Внимание! Крайне нежелательно заниматься самостоятельно понижение уровня креатинина. Нужно проконсультироваться со специалистом для назначения правильного лечения или соблюдения ограничений в питании. Если высокий показатель является следствием какой-либо болезни, то необходимо бороться с первопричиной развития данной патологии.
Если причина кроется в неправильном питании, то рекомендуется отказаться от следующих продуктов:
- Жирные сорта рыбы и мяса;
- Копченая и острая пища;
- Молоко и молочно-кислые продукты;
- Сыры;
- Крепкий кофе и чай;
- Соль и сахар.
В общем, следует ограничить себя в употреблении пищи с богатым содержанием белка и соленой, а лучше перейти на продукты содержащие антиоксиданты (капуста, фасоль, фисташки, грецкий орех, апельсины, клубника, баклажаны и другие). А также рекомендуется употреблять не менее 1 литра чистой воды.
Для понижения содержания креатинина специалист может назначить лекарства, например, Леспефлан, Кетостерил, Леспенефрил и другие.
Также могут быть рекомендованы различные лекарственные сборы и травы, коррекция физической нагрузки.
При очень высоком уровне креатинина показана госпитализация в специализированное отделение стационара. В крайних случаях проводят искусственное очищение кровеносной системы с помощью аппарата «искусственная почка».
Внимание. Повышенный креатинин относится к первому «звоночку» о присутствии каких-либо серьезных патологий, поэтому необходимо обязательно найти и ликвидировать причину.
Креатинин в моче: значение, норма и причины отклонения от нормы
Почки являются фильтром организма. Они выводят вредные токсические вещества, которые при скоплении вызывают отравление организма. Анализ мочи на креатинин помогает определить работу почек и выявить нарушения их функций. Этот показатель входит в биохимический анализ мочи, который часто назначается при различных нарушениях и подозрениях на урологическое заболевание.
Что такое креатинин и когда нужно сдавать анализ?

Анализ мочи на креатинин позволяет оценить состояние почек
В мышечной ткани содержится вещество под названием креатин. Оно при распаде выделяет энергию, необходимую для сокращения мышц. При процессе распада выделяется креатинин, который постепенно выводится почками. Уровень креатинина в крови постоянный. При его накоплении в крови начинается процесс интоксикации.
Креатинин в моче, норма которого зависит не только от пола, но и от мышечной массы, выводится по мере синтезирования. В здоровом организме это процесс постоянный, и креатинин выводится практически полностью. Его в крови настолько мало, что вещество не оказывает негативного воздействия на организм.
Анализ мочи на креатинин назначается в следующих случаях:
- Профилактическое обследование. Многие заболевания почек первое время протекают бессимптомно, а проявляются только после гибели большей части клеток почечной ткани. Чтобы вовремя распознать болезнь, рекомендуется сдавать мочу каждый полгода в качестве профилактики.
- Хронические заболевания почек. Люди, страдающие от хронических заболеваний почек, регулярно сдают анализ мочи для проверки состояния почечной ткани. Многие урологические заболевания могут привести к почечной недостаточности. Чтобы этого избежать, необходимо следить за состоянием почек.
- Нарушения метаболизма. Из-за нарушения обмена веществ функция почек может снижаться. По этой причине при сахарном диабете и заболеваниях щитовидной железы рекомендуют следить за мочевыделительной системой.
- Прием лекарственных препаратов. Длительный прием медикаментов может отражаться на функциях почек. В этом случае регулярно рекомендуется сдавать мочу на анализ. При появлении нарушений меняются препараты или снижается дозировка, чтобы снизить нагрузку на почки.
Если ранее пациент перенес инфекционное заболевание почек, необходимо постоянно следить за функционированием почечного аппарата. Анализ мочи на креатинин назначает врач-терапевт или уролог. Пациент может сдать анализ самостоятельно без направления в любой частной лаборатории.
Диагностика и норма

Важно! Количество креатинина, выделяющегося с мочой за сутки, зависит от массы тела
Общий и биохимический анализ мочи может назначаться при любых заболеваниях. Также нередко назначается анализ на креатинин одновременно в крови и в моче. Показатель в крови также важен, но при нарушении работы почек уровень креатинина в крови будет меняться медленно, поэтому можно упустить почечное заболевание.
Норма креатинина в моче у взрослого мужчины составляет от 7 до 17,7 ммоль/сутки, у женщины – от 5,3 до 16 ммоль/сутки. Норма может меняться при беременности, так как повышенный уровень креатинина в моче в период вынашивания ребенка не считается патологией.
Собирать нужно суточную порцию мочи, то есть сбор анализа длится сутки. Чтобы избежать ошибки в результате, нужно придерживаться несложных правил подготовки к анализу:
- Нельзя сдавать мочу после приема мочегонных препаратов. Их необходимо отменить за 2 суток до дня сдачи анализа.
- За сутки до сдачи мочи желательно придерживаться небольшой диеты: отказаться от сильно соленых и острых блюд, не есть жирную пищу и окрашивающие продукты (свекла, морковь, ягоды). Также не рекомендуется принимать алкоголь как минимум сутки до забора материала.
- Мочу необходимо собирать в стерильный контейнер. Для сбора суточной мочи можно приобрести контейнер объемом 2-3 литра. Если он был запечатан, дополнительно мыть его не нужно.
- Женщинам необходимо следить за тем, чтобы в мочу не попали влагалищные выделения. Во время менструаций или маточных кровотечений рекомендуется сдавать мочу с тампоном во влагалище.
Из видео можно узнать, что такое креатинин и какова его норма в крови:
Сбор мочи осуществляется 24 часа. Утренняя порция мочи выливается в унитаз и фиксируется время. Всю остальную мочу в течение суток необходимо собирать в сухой чистый контейнер.
На контейнере указывается количество мочи, данные пациента и его вес.
Стоит помнить, что на результат влияет не только гигиена, но и прием некоторых препаратов (например, диуретиков, аспирина, гормональных лекарств). Перед сдачей анализа необходимо предупредить врача обо всех принимаемых медикаментах.
Повышение уровня креатинина в моче

Спровоцировать повышение креатинина в моче могут как физиологические, так и патологические факторы
Повышенный уровень креатинина в моче говорит о том, что функция почек не нарушена. Они способны фильтровать и выводить токсины из организма. Как правило, патологически высокий уровень креатинина указывает на нарушение метаболизма или гормональный сбой. Перед постановкой диагноза рекомендуется сдать анализ еще раз.
Повышение уровня креатинина может говорить о следующих заболеваниях:
- Акромегалия. Это заболевание вызвано гиперфункцией гипофиза и активным выбросом гормона роста (соматотропина). В результате ткани организма растут быстро, что и провоцирует повышение уровня креатинина в моче и крови. Симптомами этого заболевания являются грубые черты лица, увеличение стоп и кистей рук, гиперпигментация кожи, боли в спине, появление большого количества бородавок.
- Сахарный диабет. Сахарный диабет связан с гормональными нарушениями, а именно с недостатком гормона поджелудочной железы – инсулина. При сахарном диабете нарушается обмен веществ, наблюдается повышенное содержание сахара в крови и креатинина в моче. Это заболевание нередко приводит к почечной недостаточности, поэтому за работой почек необходимо постоянно следить.
- Гипотиреоз. При гипотиреозе уровень гормонов Т3 и Т4 значительно снижается, что приводит к нарушению работы внутренних органов. Эти гормоны регулируют обмен веществ в организме, что и вызывает различные сбои. Среди симптомов гипотиреоза: депрессия, усталость, мышечная слабость, отеки, сниженный аппетит. На фоне гипотиреоза может развиться сахарный диабет.
- Инфекционные заболевания. Острые инфекции могут приводить к повышению креатинина в моче и крови. После обследования и лечения анализ рекомендуется пересдать.
Также уровень креатинина может повышаться по физиологическим причинам. Например, если накануне обследования были повышенные нагрузки, а также при употреблении в пищу большого количества белковой пищи. У беременных женщин и профессиональных спортсменов уровень креатинина в моче и крови постоянно повышен.
Понижение нормы

Низкий уровень креатинина может указывать на патологию почек
Если обнаруживается недостаток креатинина в моче, но его избыток в крови, это говорит о том, что функция почек по какой-то причине нарушена. Фильтрационная способность почечной ткани снижается, поэтому большая часть токсинов остается в крови, что опасно для организма.
Если же уровень этого вещества снижен в моче и крови, значит причина кроется в нарушении белкового и углеводного обмена, необходимого для нормального сокращения мышечных волокон.
Причины пониженного уровня креатинина в моче могут быть следующими:
- Анемия. Анемия – это заболевание, при котором концентрация гемоглобина в крови патологически низкая. Поскольку гемоглобин является переносчиком кислорода и углекислого газа, при его недостатке нарушается газообмен в тканях. Уровень креатинина в мышечной ткани и крови при этом снижается. Однако основным показателем анемии остается низкий уровень гемоглобина в крови.
- Гипертиреоз. Гиперфункция щитовидной железы приводит к ускорению метаболизма. При этом заболевании наблюдается нарушение работы центральной нервной системы, нарушение сердечного ритма, ухудшение зрения, отеки и застой жидкости в легких.
- Воспалительные заболевания мышечной ткани. При воспалении мышцы их сократительная способность снижается, что и приводит к недостатку кретина и соответственно креатинина в крови.
- Амилоидоз почек. При амилоидозе нарушается работа почек, что в первую очередь связано с нарушением белково-углеводного обмена в организме. При этом заболевании в почечной ткани откладывается амилоид – вещество, ухудшающее фильтрационную функцию почек.
- Полимиозит. Это инфекционное поражение мышечной ткани, которое приводит к слабости и атрофическим изменениям мышц. Оно сопровождается сильными болями в мышцах и невозможностью нормально двигаться.
Пониженное содержание креатинина в моче и крови нередко наблюдается при недостатке белка в рационе. Например, это явление часто встречается у вегетарианцев, поэтому при назначении анализа и расшифровке результатов врач уточняет рацион пациента и собирает анамнез образа жизни.
Креатинин, мочевина и цистатин С: нормы при заболеваниях почек

Нормы креатинин, мочевина, цистоцин
При подозрении на почечную недостаточность и другие опасные патологии почек, уролог, помимо УЗИ, обязательно назначает анализы крови и мочи. Некоторых пациентов удивляет объем назначений. И только при расшифровке анализов, когда врач обосновывает диагноз, опираясь на данные по креатинину, мочевине и цистатину С, становится понятно, для чего нужно было проверять столько показателей.
Креатинин в моче: нормы, точность анализа
Клиренс креатинина — мера уровня белкового продукта, образующегося в мышцах при распаде креатина фосфата и чистого креатина. Образовавшийся белок выводится почками, а при нарушении их работы, накапливается в организме.
Количество креатинина можно исследовать в крови и в моче. Но уролог обычно назначает оба анализа, что связано с особенностями диагностики.
Изучение сывороточного клиренса креатинина через мочу позволяет на раннем этапе обнаружить снижение клубочковой фильтрации в почках. Таким образом, можно установить первичную почечную недостаточность. Но существует проблема с точностью теста. Она заключается в сложности сбора мочи в течение 24 часов. Проблемы возникают при ее хранении и из-за потери части мочи при дефекации.
Анализ крови дополняет сведения. При утере способности фильтрации почек, количество этого показателя в крови повышается.
Контрольные значения для клиренса креатинина зависят от возраста, половой принадлежности и массы тела.
Таблица: нормы креатинина в моче, ммоль/сут
Возраст
| 14 лет | 5,3–15,9 | > 14 лет | 7,1–17,7 |
Женщины Возраст Мужчины
Таблица: нормальная концентрация креатинина в крови, мг/л
Возраст, пол
| Малыш 0-1 год | 3,0 – 11,0 |
| Дошкольник 1-7 лет | 2,0 – 5,0 |
| Ребенок 7-14 лет | 3,0 – 8,0 |
| Юноша, девушка 15-16 лет | 5,0 – 11,0 |
| Взрослый мужчина | 8,4 – 13,6 |
| Взрослая женщина | 6,6 – 11,7 |
Норма креатинина
Несмотря на проблемы в диагностике, уровень креатинина в крови и моче — хороший индикатор при почечной недостаточности, так как имеет высокую чувствительность.
Чтобы точнее оценить работу почек и степень их поражения, применяют другие доступные средства оценки клубочковой фильтрации, такие как анализ цистатина С.
Цистатин С в крови и моче: нормы, преимущества оценки
Цистатин С представляет собой низкомолекулярный полипептид (сложный белок), который относится к группе ингибиторов (подавляющее реакции в-во) цистеиновой протеазы. Он вырабатывается во всех клетках организма и полностью фильтруется, когда плазма проходит через клубочки.
Это делает показатель чрезвычайно подходящим для оценки клубочковой фильтрации. Доказано, что умеренное повышение цистатина С за счет снижения скорости фильтрации успешно прогрессирует до почечной недостаточности или острого заболевания почек. Кроме этого, этот же показатель выявляет ряд сердечно-сосудистых заболеваний.
Нормы цистатина С не зависят от пола и веса человека — у всех здоровых людей этот белок вырабатывается в примерно равных количествах. Затем он полностью утилизируется почками, поэтому в моче обычно обнаруживаются минимальные количества цистатина С.
При нарушении функции почечных канальцев, концентрация этого белка в моче увеличивается. Это указывает на проблемы.
Значения сывороточного показателя (плазма крови) в норме у человека со здоровыми почками составляют 0,7-1,6 мг/л, тогда как в моче значение ниже 0,2 мг/л.
Таблица: нормы цистацина С в крови, мг/л
| Пол | Возраст | Референсные значения |
| Мужчина | До 1-го мес. | 1,49 – 2,85 |
| 1-5 месяцев | 1,01 – 1,92 | |
| 5 месяцев – 1 год | 0,75 – 1,53 | |
| 1-2 года | 0,77 – 1,85 | |
| 2-19 лет | 0,62 – 1,11 | |
| Старше 19 лет | 0,5 – 1,2 | |
| Женщина | До 1-го мес. | 1,49 – 2,85 |
| 1-5 месяцев | 1,01 – 1,92 | |
| 5 месяцев – 1 год | 0,75 – 1,53 | |
| 1-2 года | 0,6 – 1,2 | |
| 2-19 лет | 0,62 – 1,11 | |
| ОТ 19 лет | 0,5 – 1,2 |
Чувствительность анализа ниже по сравнению с анализом на креатинин, т. е.
выявить нарушения в начальной стадии удается не всегда. Поэтому анализы назначаются в комплексе. Тестирование концентрации цистатина С в сыворотке крови позволяет снизить ложноположительные результаты при базовой почечной недостаточности в 3 раза по сравнению с измерением креатинина.
Мочевина в крови: нормы и особенности оценки результатов
Образование мочевины — разложившегося белка в организме — определяется количеством белка, потребляемого с пищей, а также деградацией, так называемого эндогенного (вырабатываемого в организме) белка. Мочевина выводится с мочой или , при нарушениях, попадает назад в кровь.
Выделение мочевины зависит в значительной степени от количества выделяемой мочи. При уменьшении диуреза – например, застойной сердечной недостаточности или дегидратации (обезвоживании), наблюдается значительная реабсорбция (обратное всасывание) мочевины, поэтому уровень ее в сыворотке крови повышается.
В случае почечной недостаточности, если есть нормальное (не высокое, ни низкое) потребление пищевых белков, количество мочевины будет только увеличиваться из-за значительного снижения качества фильтрации почек.
Количество мочевины зависит также от наличия лихорадки (высокой температуры) и приема некоторых лекарств.
Таблица: нормы мочевины в крови, ммоль/л
| Возраст, пол | Референсные значения | |
| Малыш до 4-х лет | 1,8 – 6 | |
| Ребенок 4 года – 14 лет | 2,5 – 6 | |
| Подросток, юноша, девушка 14-20 лет | 2,9 – 7,5 | |
| 20 – 50 лет | мужчина | 3,2 – 7,3 |
| женщина | 2,6 – 6,7 | |
| более 50 лет | мужчина | 3 – 9,2 |
| женщина | 3,5 – 7,2 |
Почему уролог назначает несколько анализов одновременно
Лучшей диагностической ценностью обладает комплексное изучение нескольких показателей одновременно – например, мочевины и креатинина вместе.
Такое состояние, когда уровни мочевины повышены, но статус креатининового вещества в норме, называется пренатальной азотемией. Такую картину можно наблюдать при ожогах, голодании, лихорадке, кровоизлиянии в верхнем отделе желудочно-кишечного тракта и т. д.
Увеличение креатинина фиксируется при повышенном потреблении собственного белка (например, эндогенного белка мышечной ткани). А при повышенном содержании мочевины – чаще наблюдается повышенное экзогенное потребление – из пищи.
Соотношение показателей мочевины и креатинина обязательно оценивается у пациентов с почечной недостаточностью до начала диализного лечения.
Креатинин в моче — норма у женщин, детей и мужчин, причины повышения
Сейчас вы узнаете, что такое креатинин в моче.Какова норма, что значат отклонения, и как готовиться к анализу.
Определение концентрации креатинина или 1-метилгликоциамидина – стандартный тест, входящий в диагностические панели для выявления патологий почек. Он проводится по двум видам биоматериала: кровь и суточная моча.
При диагностике заболеваний почек анализ мочи на креатинин является более чувствительным.
Стоимость исследования от 170 рублей. Получить результат в частной клинике можно через 1 сутки.
Креатинин в моче- что это такое?
Креатинфосфат и креатинин – это два взаимно превращающихся вещества. Биохимическая реакция расщепления креатинфосфата сопровождается высвобождением молекулы АТФ (энергии) и креатинина. Химическая формула реакции:
креатинфосфат + АДФ ⇔ креатин + АТФ (где АТФ универсальный источник энергии, АДФ – нуклеотид, при его фосфорилировании высвобождается АТФ).
Получаемая энергия необходима для функционирования возбудимых тканей – мышечной и нервной. Поскольку ткани нуждаются в энергии непрерывно, то и реакция распада креатинфосфата протекает в организме человека без остановки.
Креатинин – это конечный побочный продукт и он никак не используется клетками человека. В небольших количествах он безвреден для человека, однако его повышение может приводить к интоксикации.
Нормальная концентрация вещества поддерживается на определённом уровне в крови. Его выведение осуществляется почками. Что объясняет более высокий креатинин в моче, чем в крови.
Количество вещества, выделяемого в сутки, напрямую зависит от образовавшихся объёмов. При этом выделяемая концентрация в кровь пропорциональна нескольким факторам:
- пол;
- возраст;
- процентное содержание мышечной ткани;
- физическая активность.
Нормальный креатинин в моче
Расшифровать результаты анализа по определению уровня креатинина в суточной моче под силу самому пациенту. Однако этих данных недостаточно для определения конечного диагноза. Диагностическая значимость исследования повышается в сочетании с тестами по установлению уровня белка и альбуминов в моче.
Норма креатинина в суточной моче у женщин от 5,2 до 15.9 ммоль/сутки.
Следует подчеркнуть, что во время беременности концентрация вещества значительно уменьшается (особенно в первом и втором триместре).
У дам в положении повышается количество выделяемой в сутки мочи, а значит и креатинин из организма выводиться быстрее.
Параллельно с этим его концентрация в крови понижается на фоне увеличения объёма крови. Это следует учитывать при расшифровке полученных данных.
У мужчин величина нормы показателя в суточной моче варьирует от 7 до 17,7 ммоль/сутки. Это объясняется преобладанием мышечной ткани в их организме и повышенными физическими нагрузками по сравнению с женщинами. Порции мясных блюд у мужчин, как правило, также больше.
Показатели нормы креатинина в суточной моче у детей в среднем от 3,6 до 11 ммоль/л. Врач учитывает вес и возраст обследуемого ребёнка, на основании чего принимает решение о наличии или отсутствии отклонений.
Читайте далее: Таблицы норм креатинина в крови у женщин и мужчин
Причины повышения креатинина в моче
Особое значение для точности результатов имеет правильная подготовка к исследованию и сам процесс сбора суточного биоматериала. Только исключив ошибки на подготовительном этапе можно рассматривать отклонения от нормы как признак заболеваний.
Основная причина повышенного креатинина в моче – заболевания органов мочевыделительной системы различной этиологии. Например, бактериального или вирусного заражения, развитие почечной недостаточности или злокачественных новообразований.
У людей с сахарным диабетом довольно часто креатинин в моче повышен. Это один из симптомов осложнений заболевания. Поэтому рекомендуется провести дополнительную диагностику с целью определения корректности и эффективности выбранных методик лечения.
Ещё одна причина повышения показателя в суточной моче – сбои в работе эндокринной системы. Например, большое количество креатинина выделяется при избытке гормона передней доли гипофиза или при недостатке гормонов щитовидной железы.
При КРАШ-синдроме (синдром длительного сдавливания) отмечается тяжелое повреждение мышечной ткани и резкое повышение уровня креатинина.
Среди непатологических причин выделяют:
- избыточную массу мышечной ткани;
- соблюдение диеты с большим содержанием животных белков;
- пренебрежением правилами подготовки к анализу.
Важно: одного теста на креатинин недостаточно для точного определения причины отклонения от допустимых значений.
Читайте далее: О чем говорит повышенный креатинин в крови у взрослого
Уровень креатинина понижен – каковы причины?
Подобная ситуация характерна для состояний, когда почки повреждены и не могут полноценно выполнять свои функции. Например, при амилоидозе в почках откладывается нерастворимый компонент – амилоид. В конечном итоге его избыточное депонирование приводит к некрозу тканей органа и хронической почечной недостаточности.
При стенозе или сужении кровеносных сосудов почек отмечается сокращение объёма фильтруемой крови. Таким образом, происходит неполное выведение вещества из организма и его накопление в крови.
Тяжёлая степень повреждения почек характеризуется обратным всасыванием креатинина из фильтрата первичной мочи. У здорового человека этот процесс не происходит, поскольку креатинин не является необходимым продуктом для дальнейшего использования его организмом.
Дистрофия приводит к снижению процентного содержания мышечной ткани у человека. Ему требуется меньшее количество энергии, а значит, расщепление креатинфосфата до креатина и АТФ снижается. Аналогичное уменьшение характерно для недостаточного количества гормонов щитовидной железы.
Среди тяжёлых патологий также следует выделить лейкемию и лучевую болезнь. Первое – злокачественное заболевание кровеносной системы, второе – симптомы, проявляющиеся после воздействия на человека облучения. Не имеет значения то, как давно произошел контакт с ионизирующим излучением: пару дней или много лет назад. Симптомы могут проявиться внезапно.
Ещё одна причина – соблюдение вегетарианской диеты. Это приводит к недостатку в организме незаменимых аминокислот и креатинина. Наряду с этим происходит уменьшение количества кальция в организме и других важных элементов.
И еще: Причины пониженного креатинина у женщин, мужчин, ребенка
Что искажает результаты анализа?
Показатель крайне чувствителен к воздействию на пациента внешних и внутренних факторов, поэтому ложные результаты могут быть получены при:
- употреблении большого количества мясных блюд;
- приёме некоторых групп лекарственных средств: антибиотики, стероиды, диуретики, антидепрессанты, противоаллергические или гормональные препараты;
- вынашивании ребёнка;
- избыточной мышечной массе;
- физическом или эмоциональном перенапряжении.
Неправильное хранение образца биоматериала во время сбора или транспортировки в лабораторное отделение также отрицательно сказывается на достоверности полученных данных.
Как правильно подготовиться?
Для того чтобы полученная информация анализа была максимально точной следует придерживаться 4 правил подготовки.
Правило № 1
За 1 день из рациона пациенту следует исключить солёную, жаренную и острю пищу. Отказаться от свеклы, вишни, моркови и крепкого чёрного чая.
Правило № 2
Минимум за 1 сутки запрещено употреблять любые спиртосодержащие напитки, а также спиртосодержащие лекарства в жидкой форме. Это объясняется тем, что растворителем в них служит чистый этанол. Для повышения достоверности исследования исключить также следует и квас.
Правило № 3
Необходимо проконсультироваться с врачом по вопросу, – от каких лекарственных препаратов можно полностью отказаться на 48 часов. Желательно свести список принимаемых лекарств к минимуму.
Важно: мочегонные средства категорически запрещены за 1 день до начала сбора биоматериала.
Правило № 4
Поскольку концентрация вещества находится в прямой взаимосвязи с мышечной активностью человека, то следует свести её к минимуму. За 1 сутки до момента начала и во время сбора биоматериала физические тренировки отменяются. Пренебрежение правилом приведёт к получению ложноположительных результатов.
Как правильно собрать суточную мочу?
Сначала пациент получает в отделении лаборатории контейнер для сбора и консультацию о правилах. Для этого анализа выдаётся обычный контейнер без консерванта.
Затем пациент самостоятельно на протяжении 24 часов начинает собирать биоматериал. Важно: моча после пробуждения в первый день не собирается, утренняя моча на следующий день – собирается.
Пациент фиксирует время сбора, а в конце – приблизительный объём суточного диуреза. В среднем у здорового человека объём мочи в сутки составляет от 800 мл до 1,5 л. Исходя из этих сведений, пациент может самостоятельно сориентироваться по приблизительному объёму. Следует также брать во внимание количество потребляемой в сутки жидкости.
В перерывах между сбором контейнер хранится в холодильнике при температуре не более 10 ° С. Доставить контейнер в лабораторию на следующий день следует не позднее, чем через 3 – 4 часа после последнего сбора.
Пациенту категорически запрещено:
- использовать для биоматериала домашние баночки;
- хранить контейнер в морозилке;
- оставлять контейнер открытым длительное количество времени;
- пренебрегать правилами подготовки;
- доставлять биоматериал в лабораторию позднее, чем через 4 часа.
Читайте далее: Сахар в моче — что это значит у мужчин, женщин, таблица норм, правила сбора
Креатинин в моче
Синонимы: Креатинин (в моче), Creatinine.
Анализ мочи на креатинин широко используется в диагностике заболеваний мочевыделительной системы и для контроля проводимого лечения.
Обычно данный тест проводится в комплексной программе исследования функции почек совместно с белком мочи, например, или альбумином.
Но наибольшее диагностическое значение он имеет в составе пробы Реберга, в ходе которой определяют клиренс (скорость клубочковой фильтрации) эндогенного креатинина.
Общие сведения
Креатинин образуется в мышечной ткани в процессе расщепления креатинфосфата и креатина.
Их метаболизм осуществляется регулярно и стабильно, в результате чего мышечные волокна получают необходимую для функционирования (сокращения) энергию.
Затем креатинин поступает в почки, где отфильтровывается и выводится с мочой. При этом его обратное всасывание в почечных канальцах (реабсорбция) минимально.
В случае нормального функционирования клубочков почек в организме поддерживается безопасный и стабильный уровень креатинина.
По мере роста и развития ребенка креатинин повышается, что обусловлено большими энергетическими затратами на формирование мышечной ткани.
Также и для мужчин – норма этого показателя выше, поскольку физиологически их организм требует больше энергии для увеличения площади мышц.
Если концентрация креатинина резко меняется, то следует заподозрить нарушение работы почек и мочевыделительной системы.
Кроме того, отклонение от нормы может свидетельствовать о нарушении питания, развитии онкологических и аутоиммунных процессов, инфекции.
Поэтому для получения достоверной картины заболевания и определения конкретной патологии проводится комплексное исследование креатинина (в крови и в моче одновременно) – проба Реберга.
Показания
Оценка состояния и функционирования фильтрационного аппарата почек.
Острые или хронические заболевания почек:
- пиелонефрит (воспаление лоханок почек);
- почечная недостаточность различных форм и стадий;
- гломерулонефрит (поражение почечных клубочков).
- Патологии, связанные с нарушением обменных процессов (сахарный диабет).
- Дисфункция щитовидной железы (гипо- и гипертиреоз).
- Инфекционные, бактериальные, вирусные процессы в острой и хронической форме.
- Артериальная гипертония.
- Аутоиммунные нарушения:
- красная волчанка (поражение соединительной ткани);
- васкулит (поражение сосудистых стенок) и т.д.
- Оценка эффективности проводимой терапии заболеваний почек.
- Профилактическое обследование пациентов с неблагоприятной наследственностью.
- Скрининг перед хирургическим вмешательством на органах мочеполовой системы и после него.
- Оценка качества сбора биоматериала (суточная моча) для проведения других лабораторных тестов (например, для гормонального исследования).
- Контроль течения осложненной беременности.
- Диагностика раковых патологий.
- Жалобы пациента на:
- дискомфорт, боль и жжение при мочеиспускании;
- наличие в моче примесей крови, гноя, слизи;
- чувство неполного опорожнения мочевого пузыря;
- учащение мочеиспусканий, ложные позывы;
- резкие и тянущие боли в области поясницы;
- отечность тканей лица, голеней и т.д.
Расшифровать результаты анализа на креатинин в суточной моче могут: нефролог, уролог, эндокринолог, терапевт, педиатр, семейный врач.
- Главная
- Цены
- Цены на анализы
- Биохимия крови: Креатинин
Биохимия крови: Креатинин
![]()
Алексеев Андрей Викторович
Врач клинической лабораторной диагностики,
Срок исполнения
(рабочие дни):
1 дн.
* Взятие биоматериала оплачивается отдельно
Биохимический анализ уровня креатинина в крови

Биохимический анализ крови считается основным фактором оценивания работы главных органов человека. Одним из наиболее важных показателей функции почек является концентрация в крови креатинина (конечного звена распада белковых тканей).
Печень синтезирует предшественника креатинина — креатин, поступающего по кровяному руслу в мышечную ткань. В мышцах он соединяется с фосфорной кислотой и образует комплекс — креатинфосфат, обладающий высокой энергией. При мышечных сокращениях группа фосфатов отщепляется, креатинин поступает в кровоток и выводится из человеческого организма с мочой. Это вещество обладает высокой токсичностью для тканей и обязательно должно выводится из организма.
Скопление креатинина зависит от количества и скорости его выделения почками.
Что выявляет и для чего необходим анализ?
Изменение уровня креатинина в крови характеризует состояние всего человеческого организма.
Причины нарушения креатин-фосфатной реакции могут быть:
- Связанные с интенсивным процессом белкового распада — чрезмерное употребление мясных продуктов в пищу; патологии эндокринных органов; повреждения мышц в результате операций или травм; острая фаза лучевой болезни; обезвоживание; синдроме длительного сдавления (травматический токсикоз мышечных тканей).
- Нарушение выделения креатинина почками — результат почечной недостаточности.
Чаще всего концентрацию креатинина определяют для оценивания выделительной функции почек и состояния мышечной системы.
Показания для проведения биохимического исследования

Методика проведения анализа
Биохимический анализ проводится из сыворотки крови, отбор производят в лечебном учреждении.
Пациенту обязательно:
- За 2 суток до анализа отменить занятия в спортзале и ограничить белковую пищу.
- За сутки исключить спиртное, крепкий кофе и чай.
- Ужинать накануне теста до 19 часов, не переедать.
- Утром не курить, можно выпить воду.
Количественное определение креатинина проводят с использование кинетической методики Яффе, основанной на молекулярном взаимодействии веществ.
Интерпретация результата анализа
Референсные значения в лабораториях отличаются в связи с использованием разной марки оборудования на котором проводился биохимический анализ крови.
Таблица 1. Показатели нормы креатинина в крови
| № | Возраст | Норма креатинина, мкмоль/л |
| 1. | дети до года | 17 — 34 |
| 2. | от года до 14 лет | 26 — 61 |
| 3. | взрослые | 55 — 110 |

Повышение в крови уровня креатинина наблюдается при:
- повышении синтеза гормона роста (гигантизме);
- акромегалии (нейроэндокринной патологии);
- сахарном диабете;
- остром инфекционном процессе;
- ожогах;
- гипотиреозе;
- чрезмерных физических нагрузках;
- употреблении в пищу большого количества белковых продуктов.
Понижение значений креатинина свидетельствует о:
- прогрессирующих патологиях почек;
- гипертиреозе;
- анемии;
- воспалительном поражении мышечной ткани (миозите или поли-миозите);
- лейкемии;
- лучевой болезни;
- нейрогенной мышечной атрофии;
- стенозе почечной артерии;
- вегетарианском питании.
Выводу продуктов белкового распада из организма могут препятствовать гормональные и антибактериальные препараты. Изменение концентрации креатинина в крови — важный «сигнал» для детального комплексного обследования пациента.
Авторы статьи:
И.Г. Каюков, О.В. Галкина, И.М. Зубина — Научно-исследовательский институт нефрологии, Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова, Санкт-Петербург, Россия.
Е.И. Тимшина — ООО «Научно-производственная
фирма «АБРИС+», Санкт-Петербург, Россия.
А.Ю. Михеева, Г.М. Бердичевский — Химико-аналитический центр «Арбитраж», Всероссийский научно-исследовательский институт
метрологии им. Д.И. Менделеева, Санкт-Петербург, Россия.
Скорость клубочковой фильтрации (СКФ) является общепризнанным показателем функционального состояния почек. В медицинской практике существуют различные подходы для измерения СКФ. Однако, несмотря на почти столетнюю историю, далеко не все методологические проблемы оценки СКФ в клинической практике решены. Наиболее физиологически обоснованные («референтные») методы неприемлемы в рутинной практике из-за сложности и дороговизны. Клиницистам приходится опираться в основном на результаты суррогатных способов, большинство из которых в качестве гломерулотропного тест-агента предполагают использование эндогенного креатинина. Поэтому точность определения концентрации этого метаболита в биологических средах (особенно в сыворотке крови) зачастую решающим образом определяет надежность оценки СКФ. Производители наборов реагентов для определения креатинина должны принимать во внимание современные требования к точности и прослеживаемости результатов измерений и обеспечивать соответствие своей продукции международным нормам.
Хроническая болезнь почек (ХБП) является серьезной проблемой для здравоохранения многих стран, в том числе и России, вызывая тревогу у мирового сообщества в связи со своим широким распространением и растущим числом летальных исходов. Так, согласно последним результатам международного исследования, проведенного в 2016 году, ХБП в той или иной степени тяжести диагностирована у 753 миллионов человек [1], а число летальных исходов с 1990 по 2015 год увеличилось практически втрое с 409 тысяч до 1,2 миллионов [2, 3]. Поэтому в сложившейся ситуации так необходимы ранняя диагностика и профилактика данного заболевания, а также точное определение степени тяжести поражения почек для подбора наилучшей программы лечения ХБП у пациентов.
Руководство 2012 года KDIGO (Kidney Disease Improving Global Outcomes (Болезни почек: улучшение глобальных результатов лечения)) определяет ХПБ как величину расчетной скорости клубочковой фильтрации (рСКФ) менее 60 мл/ мин/1,73 м2 в течение трех месяцев и более независимо от причины и/или повреждение почек, установленное непосредственно при биопсии или косвенно при наличии альбуминурии или гематурии также в течение трех месяцев и более [4].
Краткий обзор подходов к установлению величин скорости клубочковой фильтрации
Скорость клубочковой фильтрации (СКФ) является общепризнанным показателем функционального состояния почек и характеризует объем жидкости, отфильтрованный почечными клубочковыми капиллярами в капсулу Боумана в единицу времени [5].
В медицинской практике существуют различные подходы для измерения СКФ (рис. 1). Наиболее точными на сегодняшний день являются клиренсовые методы измерения СКФ, основанные на измерении клиренса экзогенных веществ, таких как инулин, 51Cr-ЭДТА (этилендиаминтетрауксусная кислота), 99mTc-ДТПА (диэтилентриаминпентауксусная кислота), 125I-йоталамат или йогексол, которые вводятся в кровяное русло [6–8].
Данные методы измерения СКФ являются референсными для всех остальных методов. Однако в связи со сложностью и трудоемкостью проведения анализов, их высокой стоимостью и необходимостью введения экзогенного, часто меченого радионуклидами, вещества в кровь, их использование ограничивается научными исследованиями, а также теми клиническими случаями, когда требуется максимально точное определение СКФ.
Более доступными методами измерения СКФ являются клиренсовые методы, основанные на измерении клиренса эндогенных веществ, таких как мочевина [9] и креатинин [10]. Наиболее широкое распространение в медицинской практике долгое время имело измерение клиренса креатинина при помощи пробы Реберга–Тареева, предложенной в 1935 году. При этом основная модификация, внесенная Е.М. Тареевым и Н.А. Ратнер в оригинальную пробу Реберга, заключалась в отказе от использования дополнительной нагрузки экзогенным креатинином [11].
Данный метод исследования заключается в измерении концентрации креатинина в собранном в течение 24 ч образце мочи и сыворотке, взятой у пациента в любое время в течение сбора мочи или сразу после его завершения. Полученные значения концентрации креатинина используются в следующей формуле:

где Крмочи – концентрация креатинина в суточной моче (мкмоль/л или мг/дл*);
Крсыворотки – концентрация креатинина в сыворотке (мкмоль/л или мг/дл*);
Vмочи – объем мочи, собранной за сутки (мл); 1440 – количество минут в сутках (мин).
* В принципе неважно в каких единицах выражаются концентрации. Существенно, чтобы они были одинаковы для концентраций креатинина в сыворотке крови и моче.
Для того, чтобы нивелировать влияние возможных антропометрических различий у разных индивидуумов, полученную величину корригируют на площадь поверхности тела (ППТ). Величину ППТ можно рассчитать, используя различные уравнения, исходя из роста и массы тела пациента [12–14]:

где СКФ – измеренная по клиренсу креатинина скорость клубочковой фильтрации (мл/мин);
ППТ – площадь поверхности тела пациента (м2); 1,73 – среднее значение ППТ у взрослого мужчины [15].
Проба Реберга–Тареева имеет свои преимущества и серьезные недостатки по сравнению с другими современными способами измерения СКФ. Так, именно её рекомендуют использовать при обследовании пациентов, соблюдающих специальные диеты (вегетарианство или бодибилдинг), пациентов с сильными отклонениями в массе тела (дистрофия или ожирение), а также пациентов с нарушенной мышечной массой (ампутация, недостаточное питание, мышечная атрофия) [16]. Однако необходимость аккуратного сбора мочи в течение ровно 24 ч создает неудобства при работе с амбулаторными больными и приводит к серьезным ошибкам в измерении СКФ, если пациент забывает собрать утреннюю, наиболее концентрированную мочу, или собирает ее дважды.
Поэтому уже довольно давно начали проводиться исследования по возможности замены клиренсовых методов, требующих суточного сбора мочи, на методы, базирующихся только на значениях концентрации креатинина в сыворотке [17]. Такие методы позволяют определить величину так называемой расчетной скорости клубочковой фильтрации (рСКФ – estimated glomerular filtration rate; eGFR).
Нужно отметить, что оценка тяжести почечной патологии исключительно по значению концентрации креатинина в сыворотке недостаточна, так как концентрация этого метаболита в сыворотке зависит не только от СКФ, но и от других независимых факторов, в частности, таких как возраст, пол, раса, размер тела, диета и метод определения креатинина [18, 19] (табл. 1). Использование расчетных величин СКФ, в какой то мере, позволяет нивелировать эти влияния, хотя не устраняeт полностью, неточностей вследствие возможных ошибок в измерении сывороточного креатинина (см. ниже).
Оценивая функциональное состояние почек только на основе уровня сывороточного креатинина, следует помнить, что взаимоотношения между концентрацией этого метаболита в сыворотке крови и величиной СКФ отчетливо нелинейны (гиперболическая зависимость). Потому при снижении СКФ от нормального уровня до 60 мл/мин/1,73 м2 рост концентрации креатинина будет очень незначительным. Такое повышение уровня сывороточного креатинина легко не заметить. С величины СКФ ниже 60 мл/мин/1,73 м2 начинается резкое увеличение концентрации этого метаболита в сыворотке крови [20].
Кроме того, при быстрых вариациях величин СКФ (например при развитии и разрешении острого повреждения почек) изменения концентрации сывороточного креатинина будут существенно (до нескольких суток) запаздывать по отношению к сдвигам СКФ. Такое запаздывание оказывается тем дольше, чем больше исходная выраженность почечной дисфункции [21, 22].
Как уже отмечалось выше, более надежные оценки СКФ могут быть получены из уравнений, которые эмпирически сочетают хотя бы часть вышеперечисленных факторов [26] (см. табл. 1). Одним из первых таким широко распространенным уравнением стала формула Коккрофта–Голта [17, 27], предложенная в 1976 году:

где возраст – возраст (года);
вес – масса (кг);
k – поправка на пол пациента: 0,85, если женщина; 1, если мужчина;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Факторы, прямо не связанные с патологией почек и способные влиять на концентрацию креатинина в сыворотке крови
|
Факторы, ассоциированные с повышением/ завышением концентрации сывороточного креатинина |
Факторы, ассоциированные со снижением концентрации сывороточного креатинина |
|
Возраст |
Возраст |
|
Африканская раса и афроамериканский этнос |
Азиатская раса и латиноамериканский этнос |
|
Высокая мышечная масса: мужской пол, анаболические стероиды |
Низкая мышечная масса: женский пол, мышечные заболевания, иммобилизация, тетрапарез, ампутации конечностей |
|
Диета: высокое потребление мяса, сапплементация креатином |
Диета: вегетарианская, низкобелковая, голодание |
|
Лекарства: — Повышающие продукцию креатинина: фенофибрат, активаторы рецепторов витамина D, кортикостероиды; — Подавляющие тубулярную секрецию креатинина: циметидин, кобицитстат, дропедарон, пиреметамин, салицилаты, триметаприм; — Способные вступать в реакцию Яффе: ацетогексамид, диуретики (в высоких дозах), некоторые цефалоспорины, фенацетамид, метилдофа (при парентеральном введении) |
Лекарства: — Снижающие концентрацию креатинина за счет неустановленных механизмов, прямо не связанных с влиянием на деятельность почек; Lespedeza capitata (леспенефрил), Lespedeza bicolor (леспефлан), АЦЦ |
|
Прочие метаболиты, способные вступать в реакцию Яффе («некреатининовые хромогены»): кетоны, кетокислоты, мочевая кислота, некоторые протеины, билирубин, аскорбиновая кислота, дофамин, эмбриональный гемоглобин и др. |
Заболевания и патологические состояния: диабет, воспаление, критические состояния |
|
Усиление тубулярной реабсорбции креатинина: дегидратация, сердечная недостаточность, диабет |
Усиление экстраренальной элиминации креатинина |
Как видно, данная формула не учитывает расовую принадлежность. Её результаты, так же как и результаты пробы Реберга–Тареева, обычно корректируют в соответствии с ППТ пациента.
На смену формуле Коккрофта–Голта в 1999 году пришло более точное и удобное расчетное уравнение, полученное в MDRD (Modification of Diet in Renal Disease – изменение диеты при болезнях почек) исследовании. Всего по результатам данного исследования было предложено семь различных способов оценки рСКФ, однако наибольшее распространение получило так называемое «краткое уравнение MDRD». В отличие от формулы Коккрофта–Голта, при выведении этого уравнения, как и других современных способов установления СКФ, расчетные величины сопоставлялись с референсными величинами СКФ [28]:

где 186 – коэффициент, учитывающий среднюю ППТ;
возраст – возраст (года);
k1 – поправка на пол пациента: 0,742, если женщина; 1, если мужчина;
k2 – поправка на расу пациента: 1,210, если афроамериканцы; 1, если не афроамериканцы;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Уравнение MDRD-исследования оказалось успешным для расчета СКФ у пациентов с 3–5 стадией ХБП и давало адекватную оценку СКФ у больных с сахарным диабетом [29]. Однако оно оказалось не совсем пригодным для индивидуумов с околонормальной СКФ, выдавая заниженные результаты, и не рекомендовалось для использования у госпитализированных пациентов [30]. Дальнейшая работа по улучшению точности расчетного уравнения MDRD состояла в уменьшении систематической погрешности методов определения креатинина, связанной с отсутствием метрологической прослеживаемости калибровки к референсному способу измерения креатинина, которым является IDMS (Isotope Dilution Mass Spectrometry – масс-спектрометрия с изотопным разбавлением). Результатом такой работы стала предложенная NKDEP (National Kidney Disease Education Program – Национальная обучающая программа по болезням почек) в 2006 году [31] следующая расчетная формула:

где 175 – коэффициент, учитывающий среднюю ППТ и корректировку по референсному IDMS-методу;
возраст – возраст (годы);
k1 – поправка на пол пациента: 0,742, если женщина; 1, если мужчина;
k2 – поправка на расу пациента: 1,210, если афроамериканцы; 1, если не афроамериканцы;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Однако, несмотря на уточнения, новое MDRD– IDMS-уравнение наследовало те же недостатки, что и его предшественник, заключавшиеся в занижении расчетных результатов СКФ в диапазоне значений от 60 до 90 мл/мин/1,73 м2, соответствующего здоровым людям и пациентам с пограничными значениями СКФ [32]. В связи с этим в 2009 году исследовательская группа CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration – Рабочая группа по исследованию эпидемиологии хронической болезни почек) разработала наиболее универсальное на сегодняшний день расчетное уравнение СКФ [33]:
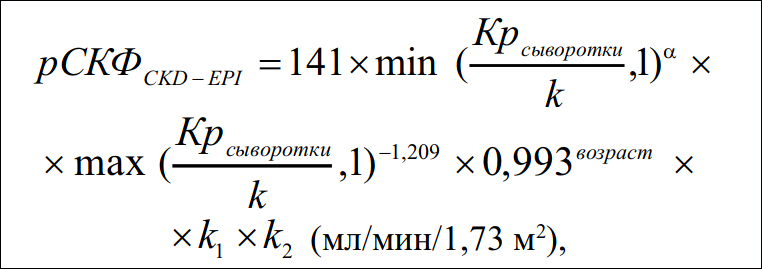
где 141 – коэффициент, учитывающий сред
нюю ППТ и корректировку по референсному IDMS-методу;
k – пороговое значение креатинина сыворотки, математически разделяющее здоровых индивидов и пациентов с ХБП: 0,7, если женщина; 0,9, если мужчина (мг/дл);
min – оставляется данное отношение, если значение креатинина в сыворотке пациента меньше порогового значения k; либо 1, если значение креатинина в сыворотке пациента больше порогового значения k;
max – оставляется данное отношение, если значение креатинина в сыворотке пациента больше порогового значения k; либо 1, если значение креатинина в сыворотке пациента меньше порогового значения k;
α – степень: –0,329, если женщина; –0,411, если мужчина;
возраст – возраст (годы);
k1 – поправка на пол пациента: 1,018, если женщина; 1, если мужчина;
k2 – поправка на расу пациента: 1,159, если афроамериканцы; 1, если не афроамериканцы;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Предложенное уравнение CKD-EPI позволяет не только получить адекватные расчетные значения СКФ у здоровых людей, но и улучшить оценку связанного с ХБП риска развития сердечно-сосудистых заболеваний (ССЗ) у пациентов среднего возраста [34] и риска развития терминальной стадии ХБП [32]. В связи с этим Руководство 2012 года KDIGO рекомендовало использование данного уравнения для расчета значений СКФ в повседневной медицинской практике, за исключением тех случаев, для которых доказана большая точность альтернативных уравнений по сравнению с уравнением CKD-EPI [4].
Вместе с тем, в последнее десятилетие исследуется возможность применения альтернативного креатинину маркера СКФ, которым является цистатин С [35, 36].
Существуют ряд исследований, показывающих превосходящую роль цистатина С в оценке фильтрационной способности почек по сравнению с креатинином [37, 38], однако расчет СКФ исключительно по концентрации цистатина С в сыворотке в общем случае не дает более точных результатов, чем предложенное ранее уравнение CKD-EPI [39, 40]. Поэтому на данный момент анализ концентрации цистатина С в сыворотке пациента является дополнительным к принятому методу расчета СКФ по концентрации креатинина и может использоваться для подтверждения ХБП у взрослых пациентов со значениями СКФ от 45 до 60 мл/мин/1,73 м2, у которых отсутствуют другие маркеры повреждения почек [4]. Совместная формула расчета СКФ по цистатину С и креатинину предложена группой CKD-EPI в 2012 году [41]:

где 135 – коэффициент, учитывающий среднюю ППТ и корректировку по референсному IDMS-методу как метода измерения креатинина,
так и цистатина С;
k – пороговое значение креатинина сыворотки, математически разделяющее здоровых индивидов и пациентов с ХБП: 0,7, если женщина; 0,9, если мужчина (мг/дл);
min – оставляется данное отношение, если значение креатинина в сыворотке пациента меньше порогового значения k; либо 1, если значение креатинина в сыворотке пациента больше порогового значения k;
max – оставляется данное отношение, если значение креатинина в сыворотке пациента больше порогового значения k; либо 1, если значение креатинина в сыворотке пациента меньше порогового значения k;
α – степень: –0,248, если женщина; –0,207, если мужчина;
min – оставляется данное отношение, если значение цистатина С в сыворотке пациента меньше 0,8 мг/л; либо 1, если значение цистатина С в сыворотке пациента больше 0,8 мг/л;
max – оставляется данное отношение, если значение цистатина С в сыворотке пациента больше 0,8 мг/л; либо 1, если значение цистатина С в сыворотке пациента меньше 0,8 мг/л;
возраст – возраст (года);
k1 – поправка на пол пациента: 0,969, если женщина; 1, если мужчина;
k2 – поправка на расу пациента: 1,080, если афроамериканцы; 1, если не афроамериканцы;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4;
Циссыворотки – концентрация цистатина С в сыворотке (мг/л).
Отметим ряд существенных моментов, связанных с оценками СКФ в клинической практике.
Во-первых, выше уже отмечалось, что значения СКФ обычно корригируются на величину площади поверхности тела пациента. В формулах MDRD и CKD-EPI поправка на ППТ уже была учтена на стадии конструирования данных уравнений. Поэтому при их использовании нет необходимости дополнительно рассчитывать величину ППТ, исходя из роста и массы тела, а потом полученное расчетное значение СКФ умножать на 1,73 и делить на ППТ.
Во-вторых, в настоящее время сама идея необходимости коррекции расчетных значений СКФ на ППТ стала подвергаться очень серьезной критике. Это связано, прежде всего, с тем, что поправка на ППТ у лиц с избыточной массой тела (ППТ у таких людей, очевидно, будет высокой) может существенно занизить расчетное значение СКФ. Последствием таких манипуляций с числами может стать то, что будет скрыто состояние гиперфильтрации, которое часто имеет место у пациентов, страдающих ожирением [42–44]. Данная проблема вызывает все более широкий резонанс в нефрологическом сообществе. Подтверждением значимости этого вопроса служит то, что в калькуляторе для расчета СКФ на сайте Национального Почечного Фонда США сравнительно недавно появилась новая опция. Она позволяет получить расчетные значения СКФ по формуле CKD-EPI, не корригированные на ППТ. Для этого, однако, дополнительно придется ввести значения массы тела и роста пациента [45].
В-третьих, как уже было отмечено, уравнение Коккрофта–Голта в настоящее время считается не слишком надежным и устаревшим способом оценки СКФ. В принципе, от его использования в клинической практике следовало бы отказаться. Однако возникает одна проблема. Многие инструкции по применению лекарственных препаратов, которые требуют коррекции дозы при изменениях функционального состояния почек, составлены именно на основе применения формулы Коккрофта–Голта. Поэтому для этого ограниченного сегмента клинической деятельности данный способ оценки СКФ, по-видимому, еще долго останется необходимым.
Наконец, в-четвертых. Удобство и простота расчетных способов оценки СКФ практически вытеснили измерение клиренса креатинина (заметим, однако, что в НИИ Нефрологии ПСПбГМУ им. акад. И.П. Павлова от пробы Реберга–Тареева никогда не отказывались). Кроме того, сейчас появляются данные о том, что изменения величин клиренса креатинина могут лучше соотноситься со степенью выраженности морфологических повреждений почек, чем оценки СКФ расчетными методами [46]. Поэтому не исключено, что через некоторое время мы сможем стать свидетелями, по крайней мере, частичного ренессанса пробы Реберга–Тареева.
Следует иметь в виду, что в силу перечисленных выше и ряда других причин, разработка новых методических подходов к установлению расчетных величин СКФ продолжается. Из предложенных в последнее время способов упомянем два.
Один из них направлен на более точную оценку СКФ у пожилых людей от 70 лет и выше и выведен в рамках BIS-исследования (Berlin Initiative Study – Берлинское инициативное исследование)
[47] в 2012 году. В данном исследовании представлены две расчетные формулы СКФ: уравнение BIS1 основано только на концентрации креатинина в сыворотке, уравнение BIS2 рассчитывает значение СКФ как по концентрации креатинина, так и цистатина С.
Уравнение BIS1 выглядит следующим образом:
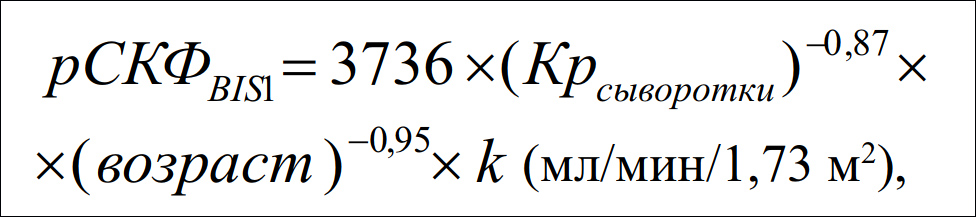
где 3736 – коэффициент, учитывающий среднюю ППТ и корректировку по референсному IDMS-методу;
возраст – возраст (годы);
k – поправка на пол пациента: 0,82, если женщина; 1, если мужчина;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Совместное по концентрациям креатинина и цистатина С уравнение BIS2 представлено ниже:
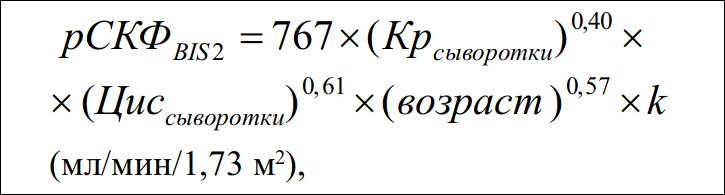
где 767 – коэффициент, учитывающий сред
нюю ППТ и корректировку по референсному IDMS-методу;
возраст – возраст (годы);
k – поправка на пол пациента: 0,87, если жен
щина; 1, если мужчина;
Крсыворотки – концентрация креатинина в сыворотке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4;
Циссыворотки – концентрация цистатина С в сыворотке (мг/л).
Нерешенность возрастных проблем при оценке расчетных величин СКФ подвигла на попытки разработки более универсальных уравнений, лучше учитывающих влияние возраста на расчетное значение СКФ. Так, в 2016 году было предложено альтернативное уравнение вычисления СКФ, пригодное для расчета СКФ у людей всех возрастов (full age spectrum; FAS) [48].
При этом использовались значения медианы концентрации креатинина в сыворотке, полученные в здоровой популяции, с поправкой на возраст и пол. Для различных возрастов уравнение принимает следующий вид:
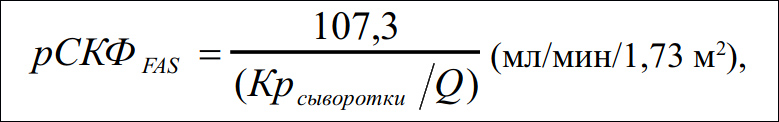
если 2 ≤ возраст ≤ 40 лет.
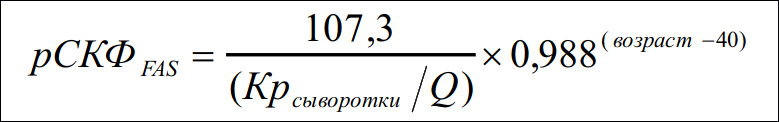
(мл/мин/1,73 м2), если возраст > 40 лет.
где 107,3 – коэффициент, учитывающий сред
нюю ППТ и полученный математически для сохранения перехода между исследуемыми возрастами;
возраст – возраст (годы);
Крсыворотки – концентрация креатинина в сыво
ротке (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4;
Q – значение медианы (среднее значение) концентрации креатинина в сыворотке, полученное для соответствующих половозрастных групп здорового населения (мг/дл); для того, чтобы перевести значения концентрации креатинина из мкмоль/л в мг/дл, полученный результат в мкмоль/л необходимо разделить на 88,4.
Значения медиан концентрации креатинина в сыворотке Q для FAS-уравнения представлены в табл. 2 и были получены на основании исследования референсных интервалов креатинина в 2008 году [49].
Таким образом, в медицинской практике существуют различные уравнения расчета СКФ, однако большинство из них для получения результата используют значения концентрации креатинина в сыворотке пациента. Поэтому крайне необходимо, чтобы рутинные методы измерения креатинина, повседневно использующиеся в клинико-диагностической лаборатории (КДЛ), давали точные (правильные и прецизионные) результаты [52].
Рутинные методы определения креатинина
Впервые качественная реакция для определения креатинина была описана немецким профессором Максом Яффе в 1886 году [53]. В своем исследовании он показал, что креатинин взаимодействует с пикриновой кислотой в сильнощелочной среде (с так называемым щелочным пикратом) с последующим образованием красно-оранжевого хромогена. Однако он также отметил, что описанная реакция неспецифична, так как многие другие органические компоненты, такие как глюкоза, альбумин, пируват и ацетоацетат, образуют с пикриновой кислотой тот же окрашенный комплекс. Впоследствии в 1916 году гарвардский профессор Отто Фолин адаптировал реакцию Яффе для клинического определения креатинина в сыворотке и моче, таким образом, закрепив её в медицинской практике [54, 55].
В следующие годы проводимые исследования специфичности данного метода показали, что интерферирующими веществами для реакции Яффе при определении креатинина в сыворотке являются, помимо упомянутых, билирубин, аскорбиновая кислота, кетокислоты, креатин, дофамин, эмбриональный гемоглобин, а также целый ряд антибиотиков – производных цефалоспорина (цефпиром, цефокситин, цефалотин, цефазолин и др.) [56–63]. В итоге, при добавлении сыворотки к щелочному пикрату происходит образование окрашенного комплекса со всеми вышеперечисленными компонентами, включая креатинин, при этом каждое интерферирующее вещество вступает в реакцию в свое определенное время, вследствие чего их условно разделили на быстро- и медленно-реагирующие вещества [64–66].
Понимание кинетики процесса и переход лабораторной диагностики на автоматические биохимические анализаторы позволили в шестидесятых годах XX столетия разработать модификацию метода Яффе, основанную на регистрации приращения оптической плотности рабочей смеси (исследуемый образец и щелочной пикрат) за строго заданный промежуток времени, более или менее соответствующий вступлению креатинина в реакцию окрашивания, так называемый кинетический (псевдокинетический) метод Яффе [67]. Данный подход позволил минимизировать влияние интерферирующих веществ на реакцию, однако не устранил его полностью [56–66].
Вследствие этого многие производители наборов реагентов для определения креатинина кинетическим методом Яффе ввели искусственный поправочный коэффициент для устранения остаточного влияния интерферирующих веществ (кинетический метод Яффе с компенсацией) [68]. Величина поправочного коэффициента высчитывалась путем сравнения результатов определения креатинина кинетическим методом Яффе в серии анализов с результатами определения креатинина в той же серии референсным методом, которым с 1986 года признается масс-спектрометрия с изотопным разбавлением (Isotope Dilution Mass Spectrometry; IDMS) [69–71]. Таким образом, например, для кинетического метода Яффе фирмы «Roche Integra» величина поправочного коэффициента составила 18 мкмоль/л (0,204 мг/ дл), а для «Roche/Hitachi cobas» – уже 26 мкмоль/л (0,294 мг/дл). Как видно из приведенного примера, величина поправочного коэффициента будет разниться от производителя к производителю, так как он является средним в серии измерений на конечной выборке из сывороток различных пациентов, проведенной на конкретном оборудовании с реагентами различной концентрации и чистоты.
Таблица 2. Значения медиан концентрации креатинина в сыворотке Q для FAS-уравнения согласно возрасту или росту [49–51]
|
Возраст, годы |
Ростa, см |
Qb, мкмоль/л (мг/дл) |
|
Мальчики и девочки |
||
|
1 |
75,0 |
23 (0,26) |
|
2 |
87,0 |
26 (0,29) |
|
3 |
95,5 |
27 (0,31) |
|
4 |
102,5 |
30 (0,34) |
|
5 |
110,0 |
34 (0,38) |
|
6 |
116,7 |
36 (0,41) |
|
7 |
123,5 |
39 (0,44) |
|
8 |
129,5 |
41 (0,46) |
|
9 |
135,0 |
43 (0,49) |
|
10 |
140,0 |
45 (0,51) |
|
11 |
146,0 |
47 (0,53) |
|
12 |
152,5 |
50 (0,57) |
|
13 |
159,0 |
52 (0,59) |
|
14 |
165,0 |
54 (0,61) |
|
Юноши |
||
|
15 |
172,0 |
64 (0,72) |
|
16 |
176,0 |
69 (0,78) |
|
17 |
178,0 |
72 (0,82) |
|
18 |
179,0 |
75 (0,85) |
|
19 |
180,0 |
78 (0,88) |
|
Мужчины |
||
|
>20 |
>181,5 |
80 (0,90) |
|
Девушки |
||
|
15 |
164,5 |
57 (0,64) |
|
16 |
166,0 |
59 (0,67) |
|
17 |
166,5 |
61 (0,69) |
|
18 |
167,0 |
61 (0,69) |
|
19 |
167,5 |
62 (0,70) |
a Рост представляет собой медиану роста у детей и подростков соответствующего возраста; b математическое представление взаимоотношений между величинами Q и возрастом или ростом у детей, подростков и молодых людей представлено в отдельном исследовании [51].
Поэтому использование поправочного коэффициента должно быть осмотрительным и учитывать, что влияние интерферирующих веществ не будет одинаковым для всех исследуемых образцов, взятых от различных пациентов [72]. Это может привести к ошибкам в измерении концентрации креатинина и неверному расчету СКФ в ряде случаев, когда влияние интерферирующих веществ сыворотки пациента значительно отличается от среднего поправочного коэффициента: детей до 1 года, пожилых лиц, беременных женщин, онкологических больных и пациентов с печеночной дисфункцией [63, 70].
Вместе с тем, использование результатов определения креатинина, полученных кинетическим методом Яффе без компенсации, может привести к серьезным ошибкам при расчете СКФ в диагностически важном диапазоне значений около 60 мл/ мин/1,73 м2. Положительный сдвиг для значений креатинина на 20 мкмоль/л (0,23 мг/дл) практически утраивает количество ложноположительных диагнозов у здоровых лиц, в связи с тем, что вклад ошибки определения креатинина в расчетное значение СКФ тем выше, чем ниже полученные значения креатинина [73].
Так или иначе, необходимо ясно понимать особенности и ограничения методов измерения креатинина, применяемых в ежедневной лабораторной практике. Следует знать, является ли применяемый метод измерения креатинина стандартизованным по IDMS и стараться использовать такие способы.
Альтернативным способом определения креатинина стали энзиматические методы, разработанные в последующие годы для улучшения аналитической специфичности рутинных измерений креатинина, которой так и не смог добиться кинетический метод Яффе. Одним из первых в 1975 году стал метод определения креатинина посредством работы фермента креатинкиназы и измерения скорости окисления NADH (рис. 2) [74]. Затем в 1982 году был предложен другой энзиматический метод определения креатинина, использующий креатининдеиминазу (рис. 3) [75]. Но наиболее широкое распространение в лабораторной диагностике получил энзиматический метод, предложенный в 1985 году и основанный на работе креатиназы и саркозиноксидазы в сочетании с реакцией Триндера (рис. 4) [76].

Проведенные исследования показали, что данный энзиматический метод устойчив к влиянию практически всех эндогенных и экзогенных веществ, за исключением дофамина, способного занижать результаты определения креатинина [63, 70]. Вследствие этого энзиматический метод измерения креатинина на сегодняшний день является наиболее точным методом определения аналита. Он более удобен в работе, так как сразу предоставляет правильные результаты определения креатинина в сыворотке без необходимости применения искусственного поправочного коэффициента и, таким образом – более надежные расчетные результаты СКФ [77]. Вместе с тем, он так же, как и кинетический метод Яффе, легко адаптируется под автоматические биохимические анализаторы.
Однако у энзиматического метода существует один-единственный недостаток, не позволяющий ему полностью вытеснить из медицинской практики кинетический метод Яффе – его стоимость. Так, примерная стоимость одного определения креатинина энзиматическим методом в 10 раз и более дороже, чем кинетическом методом И хотя стоимость одного определения креатинина энзиматическим методом выглядит умеренно, не стоит забывать, что это часто назначаемый анализ, и их суммарное количество для КДЛ крупных больниц может достигать до 200 000 анализов в год [77]. Таким образом, медицинские лаборатории могут оценить экономическое преимущество кинетического метода Яффе в случае, когда большинство анализов на креатинин будут проводиться данным методом.
Референсный метод измерения креатинина в сыворотке (и плазме) крови
Наилучшим на данный момент способом определения креатинина в сыворотке (и плазме) крови человека является гибридный метод, основанный на высокоэффективной жидкостной хроматографии, тандемной масс-спектрометрии и методе изотопного разбавления (ВЭЖХ/МС-МС/ИР), который является частным случаем референсного IDMS (Isotope Dilution Mass Spectrometry – масс-спектрометрия с изотопным разбавлением) метода. Такой подход сочетает несложную и быструю процедуру пробоподготовки с высокой селективностью, точностью и воспроизводимостью результатов измерений и позволяет выполнять измерения содержания креатинина в сыворотке (и плазме) крови с неопределенностью, не превышающей 2,5 %.
Метод ВЭЖХ/МС-МС/ИР признан условно первичным и включен в международную базу Объединенного комитета по прослеживаемости в лабораторной медицине – JCTLM (Joint Committee for Traceability in Laboratory medicine) в качестве референсного метода высшей точности [78].
В лаборатории химико-аналитического центра «Арбитраж» (ХАЦ «Арбитраж») ФГУП «ВНИИМ им. Д.И. Менделеева» (ВНИИМ) метод ВЭЖХ/ МС-МС/ИР успешно освоен и применяется, например, для измерения креатинина в замороженной нативной сыворотке крови человека.
Процедура измерений включает следующие последовательные операции:
1) размораживание и термостатирование образца;
2) взятие навески образца с точностью до 0,1 мг (проба);
3) внесение в пробу изотопно-меченого аналога креатинина (метил13С-креатинин) весовым методом;
4) денатурация белка органическим растворителем (ацетонитрил);
5) отделение образовавшегося осадка центрифугированием;
6) анализ супернатанта методом ВЭЖХ/МСМС/ИР в режиме мониторинга заданных реакций (MRM);
7) расчет массовой доли креатинина методом изотопного разбавления по ранее построенной градуировочной характеристике;
 пересчет полученного результата в молярную концентрацию креатинина.
пересчет полученного результата в молярную концентрацию креатинина.
В качестве стандартного образца для градуировки оборудования был использован сертифицированный референтный материал SRM NIST 914a [79].
Результаты измерений ХАЦ «Арбитраж», полученные с помощью референсного метода, обладают метрологической прослеживаемостью к соответствующим единицам величин, что гарантирует их точность, а также обеспечивает сопоставимость и признание результатов измерений на международном уровне [80].
Компетентность ВНИИМ в части выполнения измерений маркеров клинической диагностики (креатинина, холестерина, глюкозы, мочевины и мочевой кислоты) в сыворотке (и плазме) крови подтверждена на международном уровне по результатам сличений, организованных под эгидой Международного бюро мер и весов – BIPM (Bureau International des Poids et Mesures) [81–83].
Сравнительный анализ измерений креатинина референсным, кинетическим и энзиматическим методами
Совместная работа ХАЦ «Арбитраж» ВНИИМ и НИИ Нефрологии ПСПбГМУ им. акад. И.П. Пав-лова была посвящена оценке правильности измерения креатинина в биологических жидкостях (сыворотка крови и моча) как кинетическим методом Яффе, так и энзиматическим методом с креатиназой и саркозиноксидазой с помощью наборов фирмы ООО «Абрис +».
Материалы и методы. В НИИ нефрологии ПСПбГМУ проводили определение креатинина в сыворотке и моче 12 пациентов, находящихся на лечении в клиниках ПСПбГМУ. От всех пациентов, включенных в исследование, было получено информированное согласие. Образцы сыворотки крови и разовой (утренней) порции мочи центрифугировали при 15000 об./мин в течение 15 мин, затем образцы биологических жидкостей аликвотировали. В образцах проводили определение креатинина наборами ООО «Абрис +»: кинетическим методом Яффе, энзиматическим методом с креатиназой и саркозиноксидазой. Контрольные образцы, предоставленные ООО «Абрис +», были проанализированы ХАЦ «Арбитраж» ВНИИМ методом ВЭЖХ/МС-МС/ИР, кинетическим методом Яффе, энзиматическим методом с креатиназой и саркозиноксидазой (ООО «Абрис +»).
Результаты исследования химического состава реагентов, входящих в набор для определения креатинина кинетическим методом Яффе, показали, что правильность результатов определения креатинина зависит от значения рН, получаемого из реагентов набора щелочного пикрата. Так, при использовании в анализе искусственных контрольных сывороток оптимальными значениями рН среды являются значения в довольно узком диапазоне: 13,20−13,46. При таких значениях выявление креатинина является максимальным, вне данного диапазона оно быстро снижается. Для нативной человеческой сыворотки оптимальными значениями рН являются значения 13,10–13,34: в данном диапазоне влияние интерферирующих веществ в сыворотке остается минимальным (рис. 5).
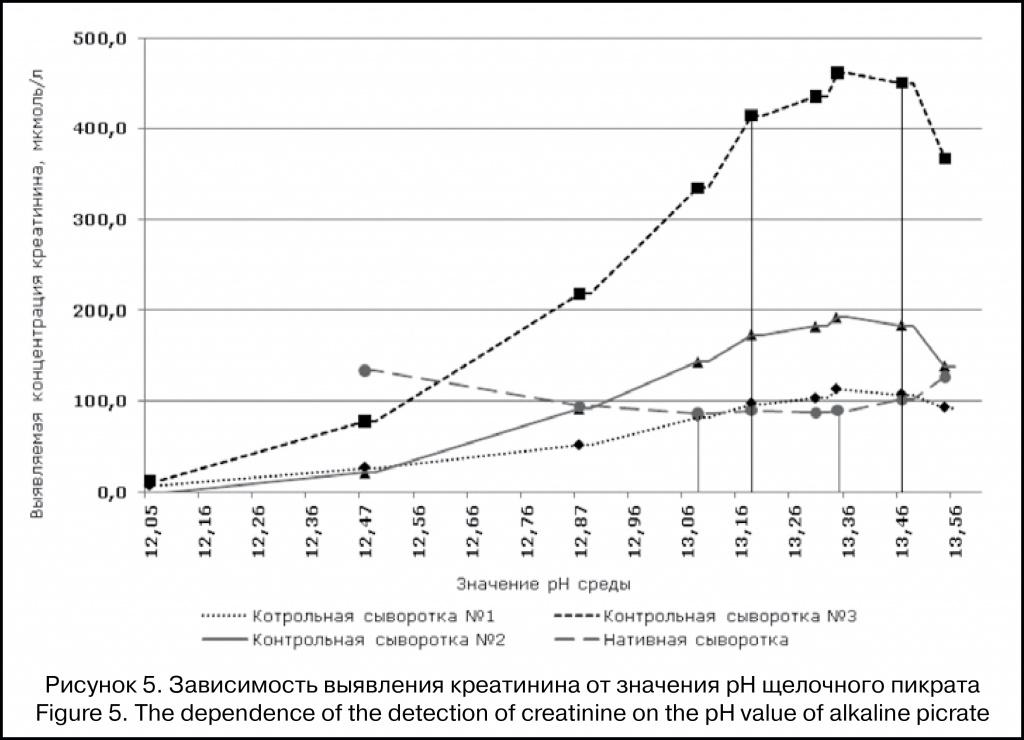
В связи с этим производитель биохимических наборов, основанных на кинетическом методе Яффе, должен обеспечить оптимальное для выявления креатинина значение рН готового щелочного пикрата вдиапазоне значений 13,2–13,4, а также стабильность данных значений при эксплуатации реагента при работе на автоматических биохимических анализаторах в течение достаточно длительного времени.
Сравнение результатов определения креатинина кинетическим методом Яффе с результатами метода ВЭЖХ/МС-МС/ИР, выявило все описанные ранее недостатки аналитической специфичности данного способа (рис. 6).
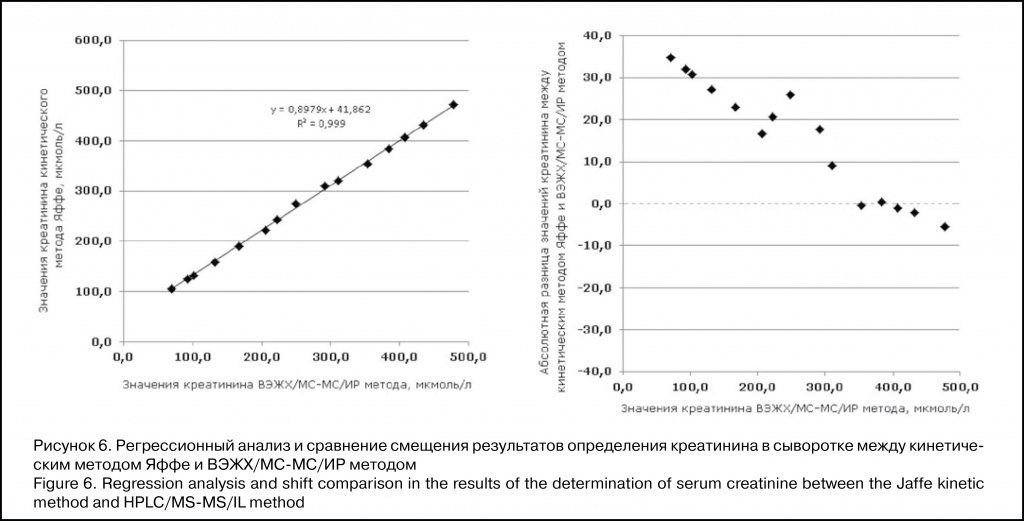
Положительное смещение (41,862 мкмоль/л) из полученного уравнения регрессионного анализа обозначает разницу в аналитической специфичности между двумя методами и показывает, что при использовании набора реагентов для определения креатинина кинетическим методом Яффе будут выявляться завышенные результаты концентрации аналита в связи с влиянием интерферирующих веществ в сыворотке. Средний поправочный коэффициент для такого набора реагентов составит 42 мкмоль/л (0,475 мг/дл).
Сравнительный анализ результатов определения креатинина энзиматическим методом и методом ВЭЖХ/МС-МС/ИР, как и предполагалось, не выявил существенных различий между данными методами (рис. 7).
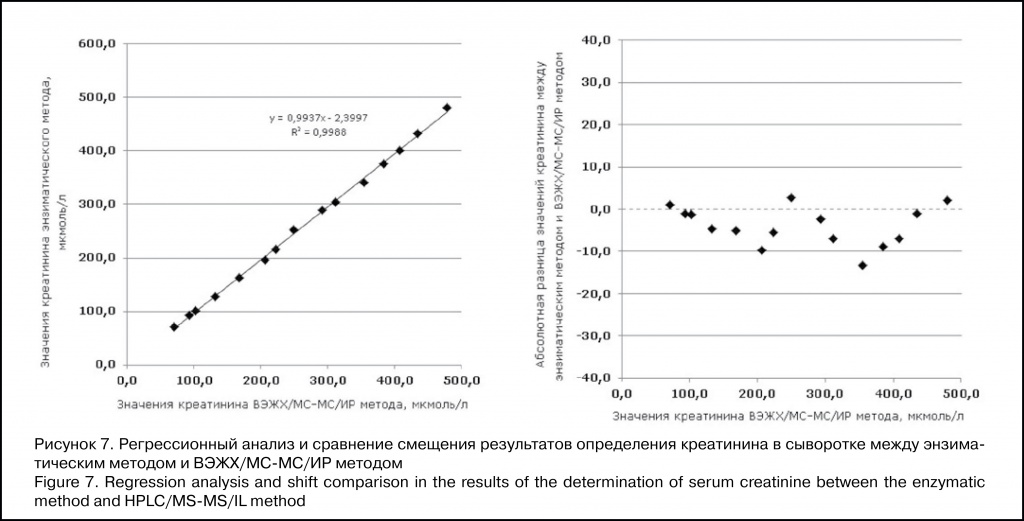
Анализ выявления креатинина в сыворотке и моче пациентов с заболеваниями почек кинетическим методом Яффе и энзиматическим методом показал, что завышение выявления креатинина присутствует только в сыворотке, в отличие от образцов мочи, где выявление креатинина совпадало между методами (рис. 8).
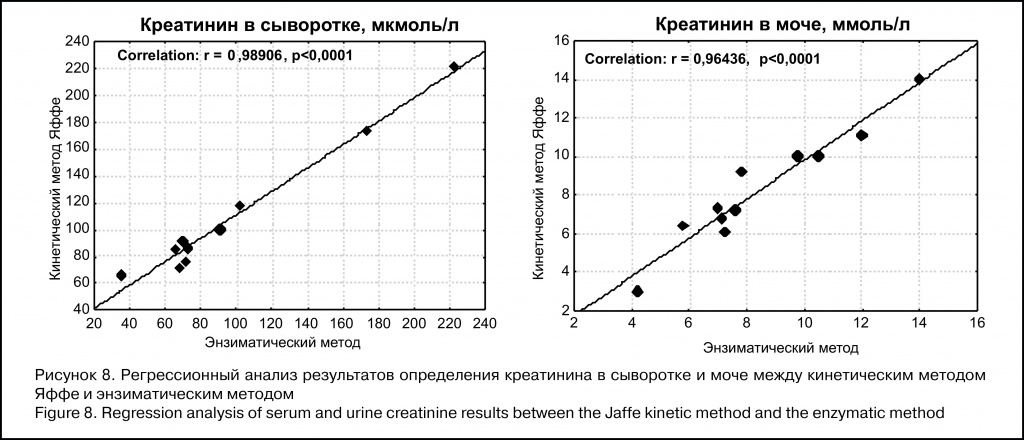
Также в образцах сыворотки и мочи была определена наборами концентрация креатинина энзиматическим методом. В данном наборе значения креатинина в калибраторе для сыворотки сопоставимы со значением креатинина в стандартном эталонном образце (SRM 967) NIST IDMS, а значение креатинина в калибраторе для мочи – со значением, полученным методом NIST SRM 3667. Статистический анализ показал хорошую корреляцию результатов, полученных наборами двух производителей: сыворотка «Абрис +» энзиматический / Beckman Coulter: r=0,97, р<0,001, «Абрис +» кинетика/ Beckman Coulter: r=0,95, р<0,001. Для мочи: «Абрис +» энзиматический / Beckman Coulter: r=0,96, р<0,001; «Абрис +» кинетика/ Beckman Coulter: r=0,98, р<0, 00.
ОБСУЖДЕНИЕ
Стандартизация в лабораторной медицине означает, что калибровка всех измерительных процедур (всех методов, которыми можно проводить измерение) согласуется с результатом, полученным референсном методом. Следовательно, результаты измерения концентрации биомаркера у пациента должны быть сопоставимы между собой, вне зависимости от метода измерения (производителя тест-систем). Большинство интернациональных производителей реагентов для клинической химии выпускают наборы для определения креатинина с прослеживаемостью к соответствующим международным справочным материалам и референсному методу измерения (RMP). Однако реагенты и калибраторы многих местных (региональных) производителей не имеют стандартизированной калибровки, и результаты измерения креатинина остаются зависимыми от набора, используемого лабораторией. Недавно проведенное международное исследование колледжа американских патологов (CAP) по оценке качества измерения 79 наборов для определения креатинина показало, что более половины рассмотренных наборов не имеют достаточной информации для оценки прослеживаемости измерения, или прослеживаемость не может быть оценена из-за использования несоответствующих калибраторов [84]. С 2010 года широко доступен сертифицированный контрольный материал для цистатина С (ERM DA471/IFCC), и в настоящее время производители диагностических тест-систем разрабатывают стандартизированные наборы для измерения маркера.
Оценка измерения концентрации креатинина наборами различных производителей относительно RMS IDMS показала смещение результатов от 0 (для наборов Roche) до +30 %. Для большинства производителей смещение лежало в диапазоне от +16 % до +20 %. Эта изменчивость измерения креатинина вносит систематическую ошибку в рСКФ, а следовательно, в диагностику и классификацию ХБП. Исследование, проведенное KDIGO, в котором приняли участие профессиональные лабораторные организации, производители диагностических тест-систем, метрологические институты, клинические нефрологи и частные лаборатории, показало, что для расчета СКФ наиболее точным является уравнение CKD-EPI с учетом концентрации креатинина и цистатина С. Согласно международным рекомендациям, для обеспечения стандартизации измерений необходимо выбирать диагностические наборы на основе информации о наличии соответствия результатов измерения данной тест-системой и референсным методом, которые должны быть предоставлены производителем диагностических наборов для клинических лабораторных исследований [85].
ЗАКЛЮЧЕНИЕ
В настоящее время в широкой клинической практике методы оценки расчетной величины скорости клубочковой фильтрации, основанные на измерении концентрации креатинина в сыворотке крови, не имеют альтернативы.
Оптимальным методом определения рСКФ сейчас следует признать способ CKD-EPI, основанный как на уровне сывороточного креатинина, так и на уровне креатинина и цистатина С. Перспективы сравнительно недавно появившихся подходов (BIS или FAS) нуждаются в дальнейшей оценке.
Адекватность оценки скорости клубочковой фильтрации очень существенно зависит от точности измерения концентрации креатинина в сыворотке крови, а точность, в свою очередь, во многом определяется используемым аналитическим методом установления уровня креатинина.
Энзиматический метод характеризуется лучшей аналитической специфичностью по сравнению с кинетическим методом Яффе, позволяя получать более надежные результаты определения креатинина (и впоследствии более точные расчетные результаты СКФ) в диапазоне концентраций до 300 мкмоль/л, т. е. у всех здоровых лиц и пациентов с 1–4 степенью ХБП. К сожалению, высокая стоимость выполнения измерений энзиматическим методом не позволяет использовать его для всех рутинных определений креатинина в рамках КДЛ.
При определении высоких концентраций креатинина – в диапазоне 300–500 мкмоль/л результаты измерений энзиматическим методом и методом Яффе хорошо согласуются между собой и с референсными значениями, полученными методом ВЭЖХ/МС-МС/ИР. Расхождение результатов измерений не превышает расширенной неопределенности референсного значения – 2,5 %.
Производители наборов реагентов для in vitroдиагностики должны принимать во внимание современные требования к точности и прослеживаемости результатов измерений клинических маркеров, обеспечивать соответствие своей продукции международно принятым нормам и стремиться к производству наборов реагентов для определения креатинина кинетическим методом Яффе с компенсацией.
Врачу особенно важно ясно понимать особенности и ограничения методов измерения креатинина, применяемых в ежедневной лабораторной практике. Необходимо знать, является ли применяемый метод измерения креатинина стандартизованным по IDMS, и стараться использовать такие способы.
Специалист, выполняющий анализ, должен иметь возможность выбрать более точный и надежный метод определения креатинина в случае, если полученный результат выглядит сомнительным.
На сегодняшний день креатинин остается одним из наиболее распространенных эндогенных маркеров оценки скорости клубочковой фильтрации (СКФ) как у детей, так и у взрослых пациентов. Однако недостаточно внимания уделяется несовершенствам методов определения креатинина, применяемым в настоящее время в клинической лабораторной практике.
Креатинин образуется в мышцах в результате реакций дефосфорилирования из креатина/креатинфосфата. Креатинин фильтруется почками практически полностью, без реабсорбции.
Существует ряд физиологических причин, ограничивающих применение креатинина для определения СКФ. Известно, что концентрация креатинина зависит от мышечной массы, поэтому трудно интерпретировать результаты его определения у пациентов с экстремально низкой или значительно повышенной мышечной массой. К повышению концентрации креатинина в сыворотке крови приводит применение таких препаратов как циметидин и триметоприм, при этом СКФ остается без изменений. На концентрацию креатинина может оказывать влияние функция печени, а также общий метаболизм в организме и диета. При сепсисе и печеночной недостаточности может наблюдаться снижение уровня креатинина плазмы, при этом истинная СКФ повышается.
Вопросы аналитических погрешностей методов определения креатинина поднимаются редко, несмотря на их существенное влияние на результат СКФ. К основным методам определения креатинина относятся: метод Яффе (кинетический без компенсации или компенсированный) и энзиматический. Обе методики являются колориметрическими. Метод Яффе основан на реакции креатинина с пикриновой кислотой в щелочной среде с образованием красно-желтого комплекса. Основным недостатком метода Яффе является его неспецифичность: пикриновая кислота может реагировать и с другими веществами – псевдохромогенами (белками, глюкозой, ацетоацетатом, кетокислотами, пируватом, аскорбиновой кислотой). Интерферирующее действие могут оказывать билирубины, а также некоторые лекарственные препараты (например, цефалоспорины). Наличие интерферирующих веществ, особенно белков, может приводить к ложному завышению уровня креатинина в сыворотке. Для устранения такой погрешности был разработан компенсированный метод Яффе, согласно которому разные производители предлагают вводить определенный поправочный коэффициент для уменьшения конечного результата (при этом для каждой системы производители предлагают свои поправочные коэффициенты).
Энзиматический метод определения креатинина характеризуется более высокой чувствительностью и специфичностью, а также считается в меньшей степени подверженным воздействию интерферирующих веществ. Наибольшую ценность энзиматический метод представляет для пациентов с низкими (или низкими–нормальными) концентрациями креатинина в сыворотке крови (например, для детей или для пациентов с гиперфильтрацией). Затрудняет распространение ферментативного метода его относительно высокая стоимость, по сравнению с методом Яффе.
Американской программой по болезням почек (NKDEP — National Kidney Disease Education Program, США) в 2006 г. были сформулированы рекомендации по стандартизации методов определения креатинина для производителей лабораторного оборудования и реагентов, а также для клинических лабораторий. Изотопная масс-спектрометрия (IDMS — isotope dilution mass spectrometry) является референтным методом определения креатинина. И энзиматический метод, и метод Яффе были стандартизованы по IDMS, что позволило снизить межлабораторную вариабельность калибровки и погрешность в определении креатинина. Тем не менее, несмотря на стандартизацию по IDMS, возможно получение результатов, которые отклоняются от референсного метода.
Французским обществом клинической химии было проведено исследование, в котором сравнивали результаты определения креатинина в сыворотке крови стандартизованным по IDMS энзиматическим методом и некомпенсированным методом Яффе (одних и тех же производителей) [Enzymatic but not compensated Jaffe methods reach the desirable specifications of NKDEP at normal levels of creatinine. Results of the French multicentric evaluation]. Были выбраны три пула сыворотки крови со следующими концентрациями креатинина, предварительно проверенными IDMS методом: 35,9±0,9 мкмоль/л; 74,4±1,4 мкмоль/л и 97,9±1,7 мкмоль/л. Затем концентрацию креатинина определяли двумя обозначенными методами на биохимических анализаторах производителей Roche, Beckman Coulter и Siemens. Оказалось, что в диапазоне нормальных значений результаты энзиматических методов всегда соответствовали требованиям NKDEP, в то время как погрешность некомпенсированных методов Яффе большинства производителей превышала рекомендованную NKDEP.
Мнение эксперта:
Креатинин в сыворотки крови – важный показатель для диагностики и мониторинга заболеваний почек. Для его определения применяются кинетические методы Яффе, а также энзиматический. При использовании любого из этих методов важно учитывать возможные аналитические погрешности, которые могут оказывать влияние на оценку скорости клубочковой фильтрации.
